Симптомы сахарного диабета 1 типа и его диагностика
Состояние абсолютной или относительной недостаточности инсулина, приводящее к гипергликемии.
В настоящее время большинство диабетологов придерживается классификации, разработанной комитетом экспертов по сахарному диабету при Всемирной организации здравоохранения.
Клинические классы:
- тип 1 инсулин-зависимый диабет;
- тип 2 инсулин-независимый диабет;
- диабет беременных;
- вторичный диабет
- акромегалия, синдром Кушинга;
- заболевания поджелудочной железы
- панкреотома, гемахроматоматоз;
- редкие наследственные заболевания и врожденные дефекты: атаксия Фридериксона. синдром Лоуренса-Мун-Бидла, синдром Прадера-Бидла.
- резистентность органов мишеней к действию инсулина в результате рецепторного и пострецепторного дефектов;
- диабет, связанный с недостатками питания (ранее диагносцировался как тропический);
- нарушенная толерантность к глюкозе.
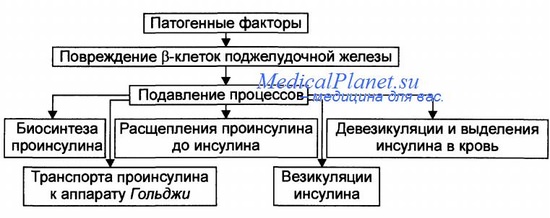
К группам риска развития сахарного диабета относят людей с нормальной толерантностью к глюкозе, но имевшим ранее нарушенную толерантность к углеводам, и людей с потенциально сниженной толерантностью к глюкозе.
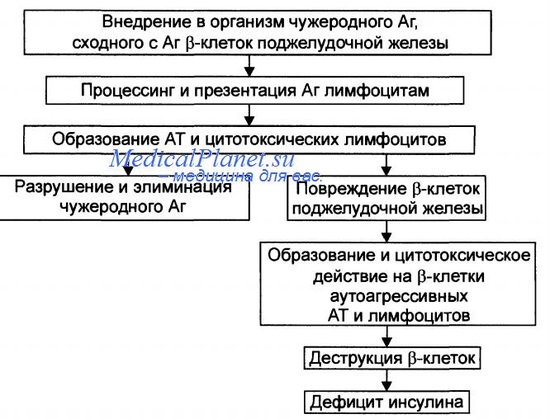
Сахарный диабет I типа (ИЗСД). При этом типе диабета отмечается абсолютная недостаточность инсулина, что связывают с разрушением Р-клеток поджелудочной железы (т.н. инсулиты, возможно вирусной этиологии). Заболевание чаще всего развивается в юношеском возрасте, хотя в редких случаях может регистрироваться и у взрослых. Заболевание быстро приводит к развитию кетоацидоза. Больные этим типом диабета составляют 10% всех больных диабетом.
У заболевших часто встречаются лейкоцитарные антигены: HLA-D8, HLA-D-15, DR3, DR4 и определяются антитела к инсулину и b-клеткам поджелудочной железы. Для диагностики нарушенной толерантности к глюкозе измеряют уровень гликемии через 2 часа после стандартной еды или приема 75 г глюкозы. Уровень выше 140 мг/дл (6,0 ммоль/л) предполагает нарушенную толерантность к глюкозе, а выше 200 мг/дл (11,0 ммоль/л) наличие сахарного диабета.
Общепринятым для диагностики нарушенной толерантности к глюкозе является проведение стандартизированного теста на толерантность к глюкозе. После 3 дней диеты с содержанием углеводов не менее 150 г в сутки, пациент выпивает раствор, содержащий 75 г глюкозы. Уровень сахара определяется натощак, через 1 и 2 часа после приема глюкозы.
Стандартный тест оговаривает лишь измерение через 2 часа после приема глюкозы. При нарушенной толерантности к глюкозе гликемия натощак 115-139 мг/дл, (<6,7 ммоль/л), через 1 час ниже 200 мг/дл и через 2 часа 140-199 мг/дл (7,8-11,1 ммоль/л). Беременность, прием некоторых медикаментов или возникновение заболеваний у лиц имевших нарушенную толерантность к глюкозе, позволяют отнести их к группе лиц с предшествующей нарушенной толерантностью к глюкозе.
Потенциальные нарушения толерантности к глюкозе имеют лица с высоким риском развития диабета в будущем, к таким лицам относятся женщины, рожавшие младенцев весом выше 9 фунтов (4 кг) и близнецы, из которых один уже болен диабетом.
Гликозилированный гемоглобин и фруктозамин. Являются основными показателями метаболического контроля сахарного диабета и отражают средний уровень гликемии за предыдущие 6-12 недель. Эритроцит является проницаемым для глюкозы, фракция гемоглобина HbAlc без участия ферментов реагирует с глюкозой и Hb становится необратимо гликозилирован до конца жизни эритроцита.
Процент гемоглобина, который подвергся гликозилированию, отражает средний уровень гликемии за предыдущие исследованию 6-12 недель время жизни эритроцита. Те же процессы гликозилирования проходят и в белковой ткани. Диагностируется состояние определением фруктозамина, который отражает уровень гликозилирования белка.
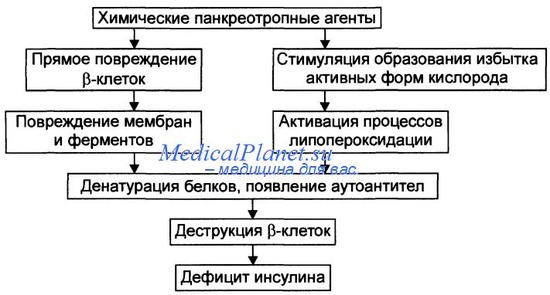
Патофизиология и системные проявления ИЗСД. Инсулин повышает синтез гликогена в печени и мышцах, повышает поглощение глюкозы мышечной и жировой тканью. Дефицит инсулина ведет к повышенному распаду гликогена в печени и снижению утилизации глюкозы в мышечной и жировой ткани, что и приводит к гипергликемии. Инсулин является анаболическим гормоном. Он стимулирует формирование жирных кислот из глюкозы, их эстерификацию с последующим переходом в триглицериды, стимулирует синтез белка из аминокислот.
Дефицит инсулина ведет к повышению в плазме крови жирных кислот и аминокислот из-за повышенного катаболизма жиров (липолиза) и мышечного белка. Диабет приводит к изменениям во всех тканях и органах, в развитии которых первостепенная роль принадлежит гипергликемии. При гипергликемии повышается проницаемость капиллярной стенки для альбуминов утолщением базальной мембраны, капилляры становятся менее растяжимыми, и возникают тромбозы. Если эти изменения возникают в капиллярах микроваскулярные поражения, если в более крупных сосудах макроваскулярные. Те и другие процессы связаны с ишемией тканей.
Процесс неферментативного присоединения глюкозы к белкам - гликозилирование - при хронической гипергликемии повышен, что также важно в развитии микроваскулярных нарушений. Кроме того, появление в клетках повышенного содержания углеводов ведет к формированию сорбитола, который действует на клетки токсически, особенно при этом страдают невроны. Развивающиеся, таким образом, синдромы ангио- и нейропатий, полиневритов, офтальмологических изменений вплоть до полной потери зрения, патологии почек, синдром диабетической стопы, энцефалопатии. Нарушение липидного обмена и атерогенез ведут к достоверному учащению грозной кардиоваскулярной патологии (инфаркты миокарда и др.).
Клиника. Определяется острым или хроническим характером дефицита инсулина. В первом случае преобладает значительная гипергликемия, отмечаются глюкозурия, полиурия, полидипсия (нестерпимая жажда), потеря массы тела на фоне усиленного аппетита (гиперфагии). Быстро присоединяется кетоацитоз вплоть до диабетической комы.
Второй случай, определяемый как "поздний диабетический синдром", определяется клиникой диабетической ретинонейро- и нефропатии, а также в ряде случаев "диабетической стопы".
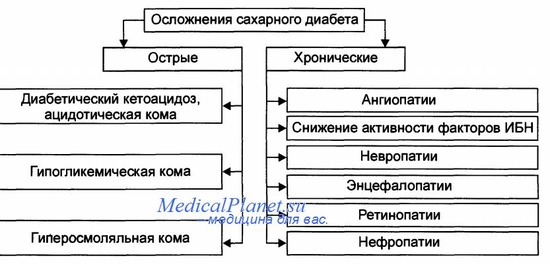
Острые осложнения диабета. Кетоацидоз, гиперосмолярная некетонемическая кома, лактоацидоз, гипогликемическая кома.
Диабетический кетоацидоз развивается в течение нескольких суток или часов.
Обычно в течение нескольких дней или недель после развития полиурии и полидипсии, снижения массы тела и появления кетонов в моче развивается кетоацидоз: тошнота, рвота, шумное дыхание с запахом ацетона дыхание Кусмауля (Kussmaul). Могут появиться боли в животе, повышение амилазы в плазме, лейкоцитоз. При углублении кетоацидоза и кетонемии развивается диабетическая кома.
Факторы, предрасполагающие к острому дефициту инсулина: прекращение инъекций инсулина, инфекции, травма, прием больших доз алкоголя, эмоциональный стресс.
Основными проявлениями кетоацидоза, который в 10% приводит к развитию диабетической комы, являются: высокая гипергликемия, которая может быть выше 500мг/дл, осмотический диурез. Гипергликемия и кетонемия вызывают гиповолемию, дегидратацию и потерю с мочой натрия, калия, фосфора. Снижение циркулирующего объема крови стимулирует выработку катехоламинов, кортизола, глюкагона, гормона роста, действующих в противовес инсулину и вызывающих усиление процессов катаболизма.
- Читать далее "Симптомы кетоацидоза и его диагностика"
Оглавление темы "Диагностика болезней эндокринной системы":- Симптомы гипоальдостеронизма и его диагностика
- Симптомы феохромоцитомы и ее диагностика
- Симптомы синдрома множественной эндокринной гиперплазии и его диагностика
- Симптомы сахарного диабета 1 типа и его диагностика
- Симптомы кетоацидоза и его диагностика
- Симптомы гипергликемической комы и ее диагностика
- Симптомы сахарного диабета II типа и ее диагностика
- Стратегия лечения сахарного диабета 1 типа - диета, инсулин
- Симптомы гипогликемии и ее диагностика
- Стратегия лечения сахарного диабета 2 типа - диета, лекарства

