Советы по оценке диабетической ретинопатии
1. Какова клиническая значимость ретинопатии?
Это наиболее тяжелое поражение глаз, обусловленное сахарным диабетом. Важная причина слепоты.
2. Существует ли связь между диабетической ретинопатией и диабетической нефропатией?
Существует, и очень тесная. Диабетическая нефропатия, например диабетический гломерулосклероз (синдром Киммелстила-Уилсона), почти всегда сопровождается диабетической ретинопатией. Отсутствие ретинопатии при предположительно диабетическом поражении почек ставит диагноз под сомнение.
Напротив, диабетическая ретинопатия обычно возникает раньше, чем нефропатия, поэтому не всегда сочетается с ней.
3. Какова офтальмоскопическая картина диабетической ретинопатии?
Это зависит от стадии процесса. В предпролиферативной стадии имеют место непролиферативные изменения в сетчатке, в пролиферативной — на ее поверхности (или в стекловидном теле). Ранние проявления непролиферативной стадии включают микроаневризмы и точечные кровоизлияния в сетчатку, которые при диабете 2-го типа длительностью 20 лет обнаруживают в 80% случаев, а при диабете 1-го типа — почти в 100%.
Оба типа изменений отражают несостоятельность стенок капилляров, приводящую к экссудации и кровоизлияниям. Прогрессирование непролиферативной ретинопатии сопровождается увеличением количества и размеров кровоизлияний (точечных и в форме пятен), а часто и образованием очагов плотного и рыхлого экссудата. В конце концов вены сетчатки становятся похожими на нитки бус вследствие образования в сетчатке множественных микроваскулярных аномалий (вновь образованных или предсуществующих извитых сосудов).
На заметку: Микроаневризмы для диабетической ретинопатии настолько типичны, что расцениваются как подтверждение этого диагноза в отсутствие доказательств какого-либо другого заболевания. И наоборот, отсутствие микроаневризм ставит этот диагноз под сомнение даже при наличии кровоизлияний в сетчатку и скоплений экссудата.
4. Что такое пролиферативная диабетическая ретинопатия?
Это поздняя стадия диабетической ретинопатии. Ведущей в ее патогенезе является стойкая ишемия сетчатки, влекущая за собой неоваскуляризацию (образование новых кровеносных сосудов на внутренней поверхности сетчатки, диске зрительного нерва и в стекловидном теле). В отсутствие лечения оно не только приводит к кровоизлияниям, преретинальным и в стекловидное тело, но и к тракционной отслойке сетчатки.
Новообразованные сосуды тонкие, неровные, часто с проявлениями фиброза. Они разрастаются быстро, нередко за 1 год с момента появления отдельных очагов в виде «комочков ваты». Нередко они располагаются по периферии существующих сосудов, подобно спицам колеса. Наиболее прогностически неблагоприятна неоваскуляризация диска зрительного нерва.
Прогрессирующая пролиферативная диабетическая ретинопатия требует осмотра офтальмолога как минимум 1 раз в год, так как без лечения в большинстве случаев приводит к слепоте, для предотвращения которой необходима лазерная фотокоагуляция сетчатки.
5. Каковы поздние проявления пролиферативной диабетической ретинопатии?
Распространение вновь образующихся кровеносных сосудов в дренажную систему радужно-роговичного угла, приводящее к неоваскулярной глаукоме.
6. Каковы наиболее точные прогностические показатели пролиферативной диабетической ретинопатии?
Наличие в сетчатке микроваскулярных аномалий, вен в виде ниток бус, обильных микроаневризм и кровоизлияний, тогда как скопления рыхлого экссудата прогностически незначимы. Еще менее значимы скопления плотного экссудата. Точным прогностическим фактором прогрессирования ретинопатии является ее распространенность при первом осмотре. Ускоряет прогрессирование беременность.
Следует заметить, что при офтальмоскопии можно выявить все свойственные пролиферативной диабетической ретинопатии изменения, однако в руках врачей общей практики ее чувствительность составляет лишь 53-69% даже при расширении зрачка (специфичность равна 91-96%, положительное отношение вероятностей — 10,0).
Так как офтальмологи значительно лучше врачей общей практики распознают проявления пролиферативной диабетической ретинопатии (особенно макулярный отек, который последние почти никогда не замечают), больных сахарным диабетом, согласно современным рекомендациям, следует направлять к офтальмологам (периодичность консультаций зависит от стадии ретинопатии).
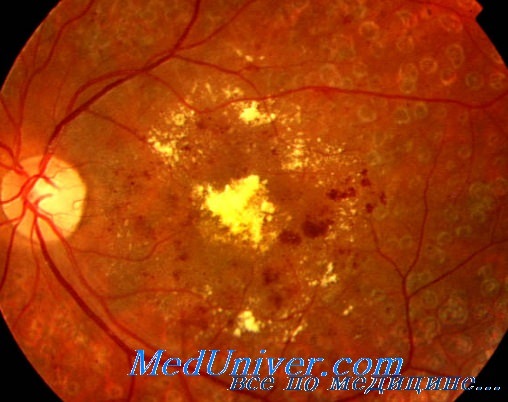
7. Что такое макулярный отек?
Одно из основных проявлений прогрессирующей диабетической ретинопатии. Его причина — повышение проницаемости сосудов сетчатки, приводящее к проникновению плазмы в желтое пятно (центральную часть сетчатки) и его отеку. Вследствие этого ухудшается центральное зрение, хотя периферическое сохраняется.
При последующем всасывании в сосуды жидкой части плазмы липопротеины и липиды задерживаются в сетчатке, образуя скопления плотного экссудата. По данным наблюдения большой группы больных на протяжении 10 лет, частота макулярного отека составляет 20,1 % при диабете 1-го типа, 25,4% при диабете 2-го типа, требующем инсулинотерапии, и 13,9% при диабете 2-го типа, применения инсулина не требующем.
При поддержании устойчивой нормогликемии частота макулярного отека ниже. Врачи общей практики при прямой офтальмоскопии макулярный отек почти никогда не распознают, следовательно полноценное наблюдение требует участия офтальмолога. Косвенными признаками макулярного отека являются кольцо плотного экссудата, часто окружающее отечную область, и снижение остроты зрения. Однако нормальная острота зрения макулярного отека не исключает.
- Читать далее "Советы по оценке отслойки сетчатки"
Оглавление темы "Осмотр пациента":- Советы по оценке диабетической ретинопатии
- Советы по оценке отслойки сетчатки
- Советы по оценке желтого пятна - макулы
- Советы по оценке покраснений глаз
- Советы по осмотру наружного уха
- Советы по оценке среднего уха (барабанной полости)
- Советы по осмотру барабанной перепонки - отоскопии
- Советы по методике пневматической отоскопии
- Советы по оценке слуха у постели больного
- Советы по осмотру наружного носа

