Кровенополнение легких после родов. Послеродовое дыхание
Непосредственное послеродовое наполнение кровяного русла отчасти имеет значение для естественного раздутия, а отчасти для сохранения соответствующего состояния раздутия легких. Правда, речь идет о взаимодействии двух одновременно протекающих процессов, так как напористо кричащие новорожденные, т. е. полностью жизнеспособные дети (например, после кесарева сечения), обычно получают значительно больше дополнительной крови после родов, а дети, которые быстро не включают деятельность легких, получают мало дополнительной крови (Gunther 1957).
Правда, крик, т.е. увеличение дыхания, может в некоторых случаях уменьшить непосредственно послеродовое дополнительное наполнение кровью. Аналогичное действие может оказать слабый тонус матки или же опрометчиво быстрое подвязывание пуповины. Медленно, постепенно проходят те времена, когда на новорожденного смотрели как на побочный продукт акушерской деятельности. Постепенно физиологию беременности и родового акта начинают понимать и управлять ею с точки зрения потребностей новорожденного.
Послеродовое дыхание начинается так называемым языкоглоточным дыханием, т. е. заглатыванием воздуха для наполнения глотки. Настает растяжение глотки. Трахея также расширяется. Мощное сокращение диафрагмы ведет к первому вдоху.
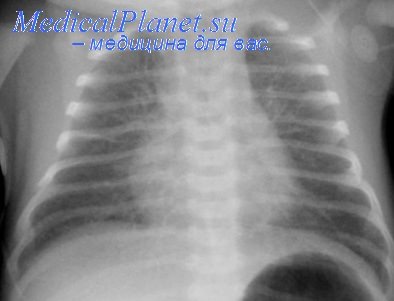
Если этот первый вдох является удачным, то наступает быстрое полное или же почти полное рентгенологически видимое наполнение воздухом обоих легких. При этом мы видим низкое стояние диафрагмы. При относительно недостаточном инспираторном акте (или при другом препятствии) трахея полностью не расширяется и наполнение легких воздухом бывает неполным.
Причем задние базальные области наполняются воздухом быстрее и полнее по сравнению с верхними и передними частями легких. В тех местах, где отдельные части легких еще не расправились в результате инспираторной насасывающей силы, боковые стенки грудной клетки бывают в различной степени втянуты.
С первым выдохом наступает значительное удаление воздуха из легких. Рентгенологически они выглядят как бы без воздуха, очертания сердца и диафрагмы видны неотчетливо. Трахея вновь суживается. После первой фазы выдоха с удалением из легких воздуха последующий вдох может появиться после нескольких секунд. В период первых вдохов наблюдается глоточно-гортанный спазм, который дает возможность повыситься положительному давлению на отрезок времени, во время которого произойдет дальнейшее распределение воздуха в легких (Schmidt 1950, Bosnia 1959, 1960, Fawcitt 1960, Karlberg 1960).
Наполнение легких новорожденного воздухом происходит от центра к периферии, в редких случаях другим образом (Peiser 1908, Vogt 1921, Evam 1922, Wasson 1924, Farber 1933, Smith 1946, Ahvenainen 1948, Mayer 1952, Potterova 1952, Essbach 1953, Steiner 1954, Claireaux 1954, Cole 1954, Peterson 1955, Boreadis 1956, Carter 1958 и другие). При нормальных условиях полное раздутие легких у доношенных новорожденных наступает после первых 2—3-ех вдохов, подобно тому, как загорается лампа (Lind 1956).
- Читать далее "Сердце плода после начала дыхания. Нарушения дыхания у недоношенных новорожденных"
Оглавление темы "Легкие новорожденного ребенка":1. Патология легочного кровообращения. Влияние кесарева сечения на кровообращение
2. Кровенополнение легких после родов. Послеродовое дыхание
3. Сердце плода после начала дыхания. Нарушения дыхания у недоношенных новорожденных
4. Интерстиций в легких новорожденных. Скопление жидкости в альвеолах новорожденных
5. Ателектазы легких у новорожденных. Аспираторный ателектаз недоношенных детей
6. Горизонтальное положение ребер у новорожденных. Проблемы с расправлением легких у новорожденных
7. Паравертебральная пневмония у новорожденных. Перинатальные пневмонии недоношенных новорожденных
8. Апноэ у новорожденных. Плодные воды в легких новорожденного
9. Амниотическая жидкость в легких новорожденных. Длительность сохранения ателектазов легких у новорожденного
10. Асфиксия новорожденных. Внутрижелудочковые и внутримозговые кровотечения у новорожденного

