Плевральный выпот. Торакоцентез под контролем УЗИ.
Выпот в плевральной полости при сонографии обычно выгладит как эхосвободное пространство. Выпот может выглядеть однородным (характерно для выпота, богатого белком и клеточными элементами) или неоднородным (при выпоте с наличием перегородок или при преимущественно экссудативном характере выпота) Положительная идентификация жидкости в плевральной полости требует выявления динамических признаков, таких как изменение формы эхонегативного пространства в течение дыхательного цикла, наличие ателектазированного или спавшегося легкого и вихревые движения в эхо-свободном пространстве.
1. Имеется ли жидкость в плевральной полости?
2. Где оптимальное место для пункции?
Жидкость накапливается между париетальным и висцеральным листками плевры. Она собирается в самых нижних участках плевральной полости (реберно-диафрагмальные углы) и распространяется отсюда кверху при накоплении большего количества жидкости. Одним из первых признаков плевральной жидкости является потеря наблюдаемого в норме зеркального артефакта каудальнее диафрагмы и печени или селезенки. На рисунке видны все структуры: печень, почка, диафрагма, жидкость в плевральной полости и легкое.
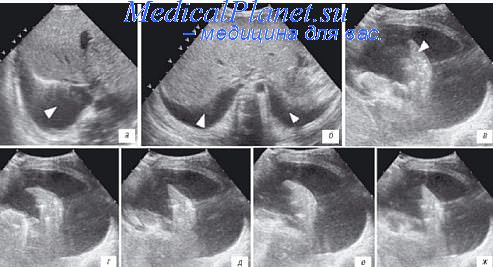
Ультразвуковое исследование плеврального пространства проводят датчиком с частотой от 2,5 до 5 МГц.
Если это возможно, пациент сидит с вертикальным положением туловища. Сканирование проводят от передней подмышечной до паравертебральной линии и от верхнего до нижнего края скопления жидкости. Выполненять торакоцентез следует в точке, в которой жидкость выявляется в течение всего дыхательного цикла. Не существует формального значения объема выпота, ниже которого проведение торакоцентеза противопоказано. Однако многие специалисты предпочитают, чтобы при пункции расстояние от париетальной до висцеральной плевры составляло минимум 10 мм, чтобы минимизировать риск осложнений. Более того, проникновение легкого или диафрагмы в течение дыхательного цикла в пункционное окно считается абсолютным противопоказанием к проведению торакоцентеза в этом месте. Требуется идентификация диафрагмы, а также печени или селезенки, чтобы избежать повреждения этих органов. Если не найдено безопасного УЗ-окна, всерьез подумайте об отмене процедуры.
После определения подходящего УЗ-окна, обратите внимание на угол наклона датчика по отношению к коже. В дополнение, измерьте глубину, на которую необходимо провести иглу, чтобы достичь плевральной полости, содержащей жидкость. И наконец, поставьте метку на коже в месте планируемого введения иглы.
Непосредственно после ультразвукового исследования подготовьте место пункции согласно обычным правилам асептики и проведите торакоцентез обычным образом, стараясь не изменять положения пациента.
Используйте для проведения иглы при торакоцентезе тот же угол, под которым находился датчик при предварительном сканировании. Непосредственная визуализация проникновения иглы в плевральную полость не является необходимой, если соблюдены предыдущие рекомендации.
Измерение расстояния от кожи до париетальной плевры позволяет провести иглу на глубину, достаточную для получения жидкости, но снизить риск повреждения висцеральной плевры.
Проведите наблюдение предполагаемого места пункции в течение всего дыхательного цикла. При дыхании положение диафрагмы значительно изменяется.
Впервые ультразвук был использован как вспомогательный метод при неудачном или сложном торакоцентезе. В одном из ранних исследований было показано, что торакоцентез под УЗ-контролем был удачным в 88 % ранее безуспешных попыток пункции на основании внешних ориентиров. При проведении сканирования над местом ранее неудачных попыток пункции авторы отметили, что оно находится выше или ниже выпота в 69 % случаев, непосредственно над селезенкой, печенью или почкой у 58 % пациентов. Частота успешных попыток при выполнении процедуры под УЗ-контролем высока даже в случаях, когда на рентгенограмме легких жидкость не выявлялась. Недавно в исследовании, проведенном врачами лучевой диагностики, выполняющими вмешательства, была показана низкая частота осложнений при использовании УЗИ для контроля процедуры (пневмоторакс отмечен в 2,5 % случаев), в сравнении с отсутствием УЗ-контроля (частота пневмоторакса составляла 4—30 %).
Что интересно, в этом исследовании также отмечено, что осложнения не были связаны с объемом удаленной во время процедуры жидкости. Ретроспективное исследование случаев торакоцентеза под контролем УЗИ в сравнении с техникой манипуляции на основании внешних ориентиров показало значительно более низкую частоту осложнений в первой группе (4,9 % против 10,3 %).
- Читать далее "Асцит. Парацентез под контролем УЗИ. Лапароцентез."
Оглавление темы "Манипуляции под контролем УЗИ.":1. Плевральный выпот. Торакоцентез под контролем УЗИ.
2. Асцит. Парацентез под контролем УЗИ. Лапароцентез.
3. Суставный выпот. Артроцентез под контролем УЗИ.
4. Импотенция с точки зрения женского коллектива академии чудес.
5. Идентификация инородного тела на УЗИ. Локализация инородного тела на УЗИ.
6. Удаление инородного тела под контролем УЗИ. Методы удаления инородного тела.
7. Идентификация абсцессов на УЗИ. Диагностика абсцесса на узи.
8. Люмбальная пункция под контролем узи. Методика люмбальной пункции под контролем узи.

