ЭхоКГ при ТЭЛА. Вентиляционно-перфузионное сканирование легких при ТЭЛА.
ЭхоКГ (в том числе и при чрезпишеводном доступе) — неинвазивный, быстрый и дешевый тест диагностики перегрузки ПЖ, обусловленной ТЭЛА (особенно массивной). Поэтому ЭхоКГ следует делать как можно раньше у всех больных с подозрением на ТЭЛА. У половины больных с верифицированной ТЭЛА на ЭхоКГ выявилась патология. ЭхоКГ помогает выявить ряд причин (например, инфекционный эндокардит, расслаивающая аневризма аорты, ИМ и др.), вызывающих боли в грудной клетке и одышку. Типичные признаки гемодинамически значимой острой ТЭЛА — дилатация (у 75% больных) и гипокинез ПЖ (у 80%) на фоне отсутствия его гипертрофии (дилатация ПЖ и его гипокинез могут возникать у больных с ЛГ любого генеза); повышение соотношения ПЖ/ЛЖ более 0,5 и УОС ПЖ, по сравнению с ЛЖ; признаки ЛГ; гипокинезия свободной части ПЖ с одновременной ее гиперкинезией в другой части; уплощение и парадоксальные движения межжелудочковой перегородки (у 40% больных), дилатация ЛА, рост скорости регургитации на трехстворчатом клапане и отсутствие патологии ЛЖ, расширение нижней полой вены и ее сжатие на вдохе больше, чем на 50%. Подвижные тромбы в ПЖ или правом предсердии, тромб-наездник на бифуркации ЛА выявляются реже.
Среднее давление в ЛА в норме составляет 25—28 мм рт.ст., а при массивной ТЭЛА оно может повышаться до 40 мм рт.ст. и больше (систолическое давление в ЛА более 70 мм рт.ст.). Существенно повышается давление в ЛА при рецидивирующей ТЭЛА, так как ПЖ постепенно адаптируется к перегрузке давлением с развитием его компенсаторной гипертрофии. ЭхоКГ признаки подострой ТЭЛА — толщина свободной стенки ПЖ более 5 мм; повышенный объем регургитации на трехстворчатом клапане; дилатация полости ПЖ в сочетании с нормальным движением межжелудочковой перегородки; компрессия ЛЖ. В целом у лиц с нормальными данными ЭхоКГ, весьма мала вероятность наличия гемодинамически значимой ТЭЛА. Чрезпищеводная ЭхоКГ более точно верифицирует ТЭЛА (особенно у больных с перегрузкой ПЖ), ее можно делать у постели больного, даже находящегося на ИВЛ.
Для более точной и специфической диагностики ТЭЛА применяют вентиляционно-перфузионное сканирование легких (ВПСЛ). Этот принципиальный и ключевой тест скрининга, должен проводится у всех больных с подозрением на ТЭЛА (позволяет ее исключить), после предварительного рентгенологического обследования легких (обязательный элемент оценки данных ВПСЛ), анализа ЭКГ, КЩС и вентиляции. ВПСЛ имеет достаточно высокую чувствительность (но не высокую специфичность для диагностики нарушений перфузии легких), выявляет наличие характерных клиновидных, треугольных перфузионных и вентиляционных дефектов (особенно сегментарных и долевых) и их размеры.
Вентиляционно-перфузионное сканирование легких обычно проводят в том случае (первое исследование), если имеется возможность выполнить ее на месте и нет сопутствующей патологии сердца (ХСН) и легких (ХОБЛ, БА, опухоли легких, смещение легкого выпотом) по данным рентгенографии легких, которая ведет к повышению легочного венозного давления. Последнее вызывает неоднозначные результаты из-за перераспределение легочного кровотока, изменение легочного рисунка на рентгенограмме легких и снижает информативность метода. Так, патологические данные ВПСЛ (дефекты перфузии — «холодные зоны» при отсутствии нарушений вентиляции) неспецифичны и могут возникать при ряде состояний, изменяющих (повышающих) плотность тени на рентгенограммах грудной клетки (например, пневмония, ателектаз или плевральный выпот) или снижающих регионарную вентиляцию (как при ХОБЛ или БА в период тяжелого приступа из-за наличия слизистых пробок в бронхах). При этом на рентгенограмах легких часто отмечают «норму».
Большая часть больных ТЭЛА имеют не диагностичные (промежуточные) данные ВПСЛ и требуют в дальнейшем проведения ангиографии легких (АнгЛ). Так, у многих пациентов с маловероятной ТЭЛА по данным ВПСЛ, но с высоким клиническим подозрением на ее наличие — при ангиографии легких выявлялась ТЭЛА.
Данные вентиляционно-перфузионного сканирования легких могут быть четырех видов: нормальными (являются диагностическими); с низкой вероятностью наличия ТЭЛА (множественные субсегментарные дефекты, без изучения вентиляции); со средней (множественные субсегментарные дефекты перфузии на фоне нормальной вентиляции) и высокой вероятностью наличия ТЭЛА (сегментарные или большие дефекты на фоне нормальной вентиляции и рентгенологических данных). Результаты малой и средней вероятности наличия ТЭЛА по результатам ВПСЛ указывают на возможность наличия ТЭЛА в 15—40% случаев.
Изображение вентиляции помогает оценить имеющиеся патологические данные сканирования и отграничить ТЭЛА от вторичных перфузионных дефектов, обусловленных нарушениями вентиляции. Отмечена высокая корреляция данных ВПСЛ (с высокой вероятностью указывающих на ТЭЛА) и результатов ангиографии легких (в этих случаях диагноз верифицирован более чем в 95%). У таких больных терапия ТЭЛА должна быть начата без дальнейших исследований.
Другие неопределенные патологические данные при вентиляционно-перфузионного сканирования легких — парные сегментарные (субсегментарные) дефекты или дефекты перфузии, соответствующие зоне повышенной плотности на рентгенографии грудной клетки, достаточно часто (в 20— 40% случаев) связаны с ТЭЛА.
У многих больных имеются промежуточные данные вентиляционно-перфузионного сканирования легких (или низкая вероятность ТЭЛА), которые требуют дальнейшей оценки. В этих случаях определяют Д-димер. При его нормальном уровне, даже при высоком клиническом подозрении на ТЭЛА, ее диагностику прекращают. Если уровень Д-димеров повышен, то проводят дуплексную ультрасонографию ног, ЭхоКГ, а при необходимости и ангиографию легких.
В целом ВПСЛ не может быть однозначно интерпретирована почти в половине случаев. Так, вентиляционно-перфузионного сканирования легких имеет недостаточные возможности при наличии субсегментарных поражений. Но нормальная картина при ВПСЛ практически исключает диагноз клинически значимой ТЭЛА. Больным с отсутствием явных клинических подозрений на ТЭЛА и с низким риском наличия ТЭЛА по данным ВПСЛ — ангиографию легких обычно не проводят.
Таким образом, высокая вероятность ТЭЛА по данным вентиляционно-перфузионного сканирования легких диагностична для ТЭЛА. Лица с низкой вероятностью ТЭЛА или недостаточно значимыми данными (не нормальные, но и не высоко достоверные) в ее пользу при проведении ВПСЛ имеют 10—50% вероятность наличия ТЭЛА. Поэтому для верификации диагноза этим больным в последующем проводится как ангиография легких, так и импедансная плетизмография ног (большая часть ТЭЛА связана с ТГВГ). Так, верификация нарушений систолической функции ПЖ (на ЭхоКГ) у больного с найденным ТГВГ (на ультрасонографии голеней) делает диагноз ТЭЛА правдоподобным.
Учебное видео ЭКГ при миокардите, перикардите и ТЭЛА
- Вернуться в оглавление раздела "диагностика болезней."
Оглавление темы "Диагностика ТЭЛА. Диагностические признаки ТЭЛА.":1. Венозный стаз. Гиперкоагуляция.
2. Повреждение эндотелия сосудов. Патанатомия ТЭЛА.
3. Клиника ТЭЛА. Признаки ТЭЛА. Проявления ТЭЛА.
4. Дифференциальный диагноз ТЭЛА. Внезапная одышка. Инфаркт легких.
5. Острое легочное сердце. Варианты ТЭЛА. Синдромы ТЭЛА.
6. Физикальные данные ТЭЛА. Диагноз венозного тромбоза.
7. Лабораторная диагностика ТЭЛА. Анализ крови при ТЭЛА.
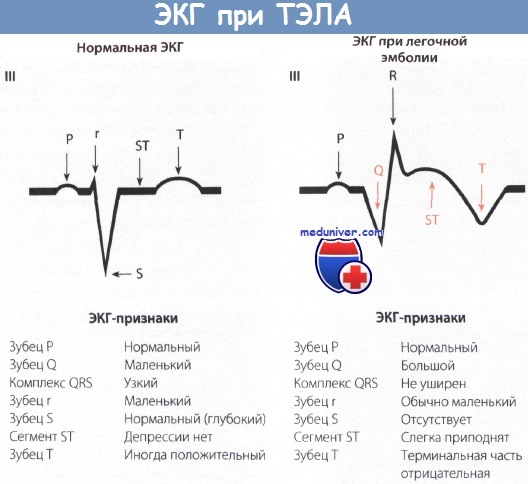
8. Анализ кислотно-щелочного состояния при ТЭЛА. Анализ ЭКГ при тромбоэмболии.
9. Рентгенография грудной клетки при ТЭЛА. Признаки инфаркта легкого.
10. ЭхоКГ при ТЭЛА. Вентиляционно-перфузионное сканирование легких при ТЭЛА.

