Дифференциальный диагноз ТЭЛА. Внезапная одышка. Инфаркт легких.
Дифференциальный диагноз проводят с БА, ХОБЛ и ИБС. В 90% случаев ТЭЛА проявляется диспноэ, болями в груди или обмороками. Так, одышка (или учащенное дыхание) может отмечаться при ФН или в покое. Она может иметь приступообразный характер и появляться без видимой причины (нет пневмонии, БА или ХСН), симулируя нервную одышку. Усиление диспноэ у больных с фоновыми заболеваниями сердца и легких может быть единственным симптомом развития ТЭЛА.
Нередко клиническая картина ТЭЛА может состоять из нескольких «перехлестывающихся» синдромов (внезапно возникшей «необъяснимой» одышки, инфаркта легких и острого легочного сердца), часто в отсутствие других клинических симптомов. В общем, выраженная одышка, обморок и цианоз — признаки жизнеугрожающей ТЭЛА. Наоборот, плевральные боли указывают на то, что ТЭЛА не массивная и локализована в дистальных легочных артериях, близко к расположению плевры.
Нередко нет соответствия между размерами ТЭЛА и ее клиническими проявлениями, что зависит от фонового состояния сердечно-сосудистой и дыхательной системы
Внезапная одышка (преходящая, приступообразная, инспираторная) может быть ведущим симптомом эмболии и часто являться причиной неправильного диагноза. При развитии рефлекторного бронхоспазма одышка усиливается, присоединяется экспираторный компонент и возникает удушье. Одышка обычно формируется у больных с небольшим по объему поражением, которое не вызывает формирования истинного инфаркта легких. У таких больных других клинических проявлений чаще нет, они предпочитают лежать, что имеет определенное дифференциально-диагностическое значение.
Обычно патологии со стороны сердца, легких и признаков ПЖ недостаточности при физикальном обследовании не выявляется. ЭКГ — без изменений. Иногда могут определяться: тахипноэ и тахикардия, состояние повышенной тревожности. При небольшой ТЭЛА обычные клинические прояа!ения часто не определяются.
Инфаркт легких (обычно геморрагический вследствие накачивания крови в бронхиальные артерии некротической зоны из-за полной окклюзии сегментарных периферических артерий) встречается в 10% случаев. Инфаркт легких — самое частое клиническое проявление, причиной которого служит подострая ТЭЛА. Инфаркт легких в большинстве случаев возникает через 2—3 суток после эпизода эмболии у больных среднего и пожилого возраста, как правило, на фоне ЛЖ недостаточности, ведущей к ухудшению коллатерального кровотока по бронхиальным артериям, или ТГВГ (например, из-за постельного режима).
У молодых женщин инфаркт легких обычно формируется вследствие ТЭЛА при беременности и родах. Клинические признаки фоновой ТГВГ определяются редко. В половине случаев в период развития ТЭЛА (даже массивной) ВТ протекает без симптомов (ТЭЛА — первый симптом наличия ТГВГ или тромбоза вен таза). Клинические проявления инфаркта легких также многолики и малоспецифичны. Но у половины больных с инфарктом легких все же могут отмечаться характерные жалобы или симптомы.
Классический вариант инфаркта легких — внезапно появляющиеся боли плеврального характера в грудной клетке на фоне умеренной лихорадки (37,2-37,5 °С в течение 3—6 дней) и одышки различной степени выраженности. Кровохарканье выявляется у трети больных. Эти симптомы возникают через несколько суток с момента ТЭЛА. Инфаркт легких развивается далеко не в каждом случае ТЭЛА периферической ветви, что и объясняет высокую частоту его бессимптомных форм. Физикальные данные инфаркта легких обусловлены наличием плеврита (серозного или геморрагического), повышения купола диафрагмы и очаговым уплотнением легких (не в каждом случае они выражены одинаково).
Объективно отмечаются: тахипноэ (более 20 дыханий в 1 мин) и тахикардия (более 100 уд/мин) на фоне отсутствия признаков ПЖ недостаточности, сухие и влажные хрипы или шум трения плевры над пораженным участком. Часто выраженность одышки не соответствует скудной аускультативной симптоматике.
На рентгенограме легких выявляются: легочной инфильтрат, повышение уровня купола диафрагмы (из-за ограничения дыхательных движений) и небольшой односторонний плевральный выпот. Обычно диагноз инфаркта легких клинически не ставится, пока не обнаружится инфильтрация при рентгенографии легких. Это является указанием для последующего проведения вентиляционно-перфузионного сканирования легких (ВПСЛ).
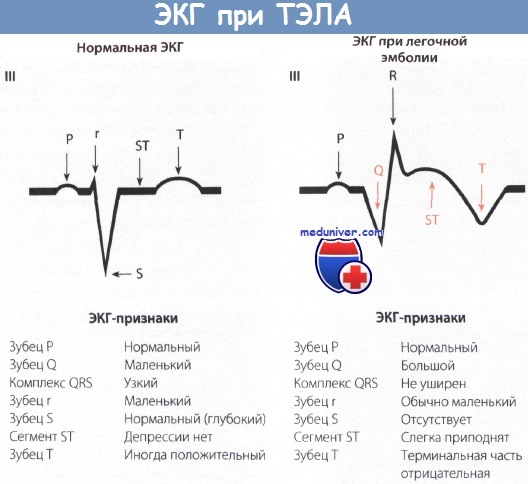
Учебное видео ЭКГ при миокардите, перикардите и ТЭЛА
- Читать далее "Острое легочное сердце. Варианты ТЭЛА. Синдромы ТЭЛА."
Оглавление темы "Диагностика ТЭЛА. Диагностические признаки ТЭЛА.":1. Венозный стаз. Гиперкоагуляция.
2. Повреждение эндотелия сосудов. Патанатомия ТЭЛА.
3. Клиника ТЭЛА. Признаки ТЭЛА. Проявления ТЭЛА.
4. Дифференциальный диагноз ТЭЛА. Внезапная одышка. Инфаркт легких.
5. Острое легочное сердце. Варианты ТЭЛА. Синдромы ТЭЛА.
6. Физикальные данные ТЭЛА. Диагноз венозного тромбоза.
7. Лабораторная диагностика ТЭЛА. Анализ крови при ТЭЛА.
8. Анализ кислотно-щелочного состояния при ТЭЛА. Анализ ЭКГ при тромбоэмболии.
9. Рентгенография грудной клетки при ТЭЛА. Признаки инфаркта легкого.
10. ЭхоКГ при ТЭЛА. Вентиляционно-перфузионное сканирование легких при ТЭЛА.

