Стадии парапневмонического плеврита. Формы парапневмонического плеврита.
В развитии парапневмонического плеврита можно выделить три стадии.
- Экссудативная (длится менее 24 ч) характеризуется наличием зоны инфекции в паренхиме легких, что приводит к увеличению внутрилегочной интерстициальной жидкости, которая проходит через висцеральную плевру и накапливается в небольшом объеме в плевральной полости. В этом не вязком экссудате (на ранних стадиях он может быть и серозным) отмечается невысокий клеточный состав (преобладают ПЯЛ), а уровни глюкозы и рН близки к нормальным. Адекватное назначение АБ на этой стадии ведет к рассасыванию пневмонического фокуса и ПВ Важно быстрое и раннее дренирование ПВ, так как плевральная жидкость может уже за 2—3 дня осумковаться. Неосложненный парапневмонический плеврит может трансформироваться в ЭП, даже несмотря на проводимое лечение АБ.
Исходы плевритов: полная ремиссия, полное рассасывание ПВ (в 80%), частичная ремиссия (10%) и развитие осложнений (10%) — образование плевральных шварт и сращений, эмпиема плевры.
- Фибринозно-гнойная (если не проводится этиотропная антибиотикотерапия) — идет инфицирование стерильного ПВ из ближайшего воспалительного очага (накапливаются ПЯЛ, бактерии, клеточный детрит— идет образование гноя). В этом экссудате (густом, напоминающем гной) выявляются высокое содержание лейкоцитов (за счет ПЯЛ), белка и ЛДГ, а также снижение рН и уровня глюкозы. Дополнительно происходит разделение выпота фибриновыми прослойками на несколько зон (осумкование плеврита и образование спаек) Это ограничивает возможности адекватного дренирования плевральной полости и повышает риск персистирования инфекции
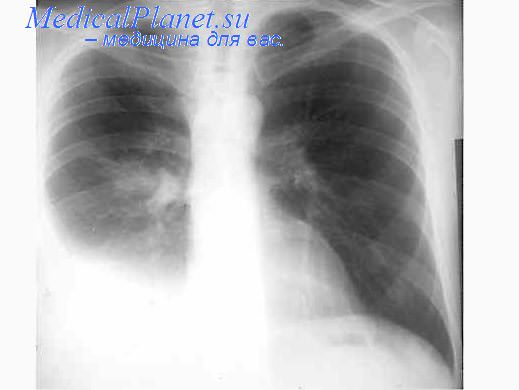
- Организация и фиброзирование имеющихся плевральных перемычек (развиваются неэластичные шварты, ограничивающие движение легких) — ПВ густой, вязкий; часто отмечается спонтанное дренирование (формирование свищей) через грудную клетку или в легкие.
Для аэробного эксудитативного плеврита характерно доминирование симптоматики гнойного воспалительного процесса: стойкое повышение температуры тела с ознобами, проливной пот, боли в грудной клетке, слабость, прогрессирующая одышка, снижение массы тела, кашель с выделением мокроты и лейкоцитоз. Но эти симптомы не помогают разграничить пневмонию от ЭП. Нередко уже за неделю до верификации диагноза ЭП имеются снижение массы тела, лейкоцитоз и умеренная анемия. Большинство из этих больных злоупотребляли алкоголем или имели эпизоды нарушения сознания (или были другие факторы, способствующие аспирации).
Физикальные и рентгенологические данные соответствуют картине экссудативного плеврита. Клинические симптомы, позволяющие заподозрить инфицирование ПВ при пневмонии (и формирование ЭП): состояние больного, несмотря на адекватную антибиотикотерапию, улучшается медленно с сохранением недомогания, ознобов и высокой лихорадки более 38 °С (нередко рецидивирующей с суточными колебания в 2— 3 °С); появление или усиление болей в грудной клетке; усиление одышки; потеря веса; увеличение зоны притупления при перкуссии; сохранение лейкоцитоза в крови, высокие уровни СОЭ (более 50 мм/ч) и СРП, появление умеренной анемии.
Анаэробный плеврит характеризуется вялой клинической картиной: небольшой лихорадкой, анорексией, снижением массы тела и анемией. У 15% больных с ЭП отсутствуют лихорадка и лейкоцитоз в крови.
При рентгенографии легких плеврит проявляется гомогенным затемнением с горизонтальным уровнем, под которым имеется просветление из-за наличия воздуха в полости плевры. Диагностике помогает выявление выраженного ПВ на боковом рентгеновском снимке. Более точные данные может дать УЗИ грудной клетки, позволяющее оценить небольшой объем ПВ, его эхогенность и наличие фибринозных спаек. В случае парапневмонического плеврита при рентгенологическом обследовании легких всегда выявляется инфильтрат (при туберкулезном плеврите инфильтрата, как правило, нет).
Но не все больные с комбинацией инфильтрата в паренхиме и плеврита имеют пневмонию. Это может быть обусловлено ТЭЛА, острым панкреатитом, ТВС легких, синдромом Дрес-слера (плеврит возникает через несколько недель после перенесенного инфаркта миокарда).
Если плеврит мал (размер между внутренней поверхностью грудной клетки и наружным краем легких менее 1 см), то его клиническая верификация недостоверна, торакоцентез не показан и экссудат обычно рассасывается спонтанно. Если это расстояние более 1 см, то немедленно должен быть сделан диагностический торакоцентез (должно быть взято более 100 мл плевральной жидкости) с последующим определением глюкозы, ЛДГ, амилазы, белка, лейкоцитов, проведением окраски ПВ по Граму и бактериологического исследования (аэробная или анаэробная культура).
Для эксудативного плеврита характерны: лейкоцитоз более 100 000/мм3 с преобладанием сегментоядерных нейтрофилов; уровень глюкозы менее 2,2 ммоль/л (или в 2 раза меньше, чем таковой в крови); высокий уровень ЛДГ более 1000 ЕД/л; низкий рН (чаще менее 7,0 или на 0,15, чем рН сыворотки). Обычно рН более 7,2 указывает на неосложненный парапневмонический плеврит, тогда как рН в пределах 7,0—7,2 имеет малое диагностического значения.
- Читать далее "Исход плевритов. Показания к госпитализации при плеврите."
Оглавление темы "Диагностика и лечение плеврита. Виды плевритов.":1. Обследование больного при плеврите. Выявление плеврита.
2. Лабораторная диагностика плеврита. Виды тестов на плеврит.
3. Транссудат. Характеристика и признаки транссудата.
4. Гистологическое исследование плевры. Дифференциальная диагностика транссудативного плеврита.
5. Плеврит при сопутствующей патологии. Плеврит при циррозе печени.
6. Парапневмоническии экссудативный плеврит. Признаки метапневмонического плеврита.
7. Эмпиема плевры. Гнойный плеврит.
8. Стадии парапневмонического плеврита. Формы парапневмонического плеврита.
9. Исход плевритов. Показания к госпитализации при плеврите.
10. Лечение хронической эмпиемы плевры. Тактика при подостром течении плеврита.

