Клиника гангрены легких. Обследование при абсцессе легкого.
Клинически гангрена легких характеризуется более тяжелым общим состоянием (и менее благоприятным исходом, нежели АЛ): выражены интоксикация и боли в грудной клетке в зоне поражения (усиливающиеся при кашле), лихорадка (часто гектическая) с потрясающими ознобами и проливными потами, кашель с выделением (больше по утрам) большого количества гнилостной, темной мокроты (имеющей три слоя) со зловонным запахом, обусловленным образованием сероводорода, аммиака, тирозина, фенола, скатола, жирных кислот, лейцина и других элементов.
Пальпация и перкуссия над пораженным участком болезненны. При перкуссии вначале отмечается интенсивное притупление звука над зоной поражения, а затем появляются участки более высокого звука вследствие образования полостей. Позднее звучность перкуторного звука ослабляется из-за выключения пораженной зоны из акта дыхания. При аускультации легких выявляются ослабленное дыхание, разнокалиберные влажные хрипы. Очень быстро, несмотря на лечение, развиваются симптомы гнойно-резорбтивного истощения и септического состояния. Больные обычно погибают от профузного легочного кровотечения.
Прорыв в дыхательные пути распадающихся участков легкого характеризуется выделением большого объема (1 л) зловонной трехслойной мокроты грязно-серого цвета.
На ренгенограммах легких вначале отмечается диффузное затемнение 1—2 долей без четких границ (в отличие от АЛ). Позднее на этом фоне появляются множественные просветления неправильной формы (с секвестрами в них, с уровнем жидкости), сливающиеся (это лучше видно на томограммах легких). Корни мало структурны, нередко присоединяется экссудативный гнойный плеврит (а потом и пиопневмоторакс).
В крови отмечаются выраженный лейкоцитоз со сдвигом формулы влево, резко повышенная СОЭ, быстро нарастающая анемия. Результаты анализов мочи могут указывать на наличие токсической нефропатии.
Благоприятный исход гангрены легкого — ограниченный пневмосклероз. Осложнения гангрены легкого — эмпиема легких, пиопневмоторакс, легочное кровотечение.
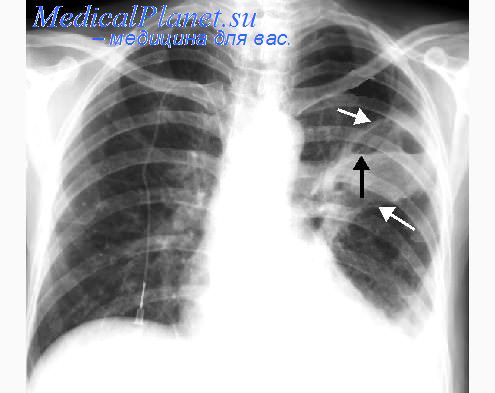
Диагностика абсцесса легкого и других ОНБЛ строится на данных клинической картины, лабораторных и микробиологических исследований, рентгенографии грудной клетки в прямой и боковой проекциях и бронхоскопии. Для уточнения фазы формирования очагов деструкции и выявления легочных секвестров применяют томографию легких (в том числе и КТ).
В ряде случаев при расположении гнойного очага вблизи поверхности грудной клетки проводят его пунктирование под УЗ-контролем с аспирацией гноя для определения микрофлоры и выбора АБ.
Диагноз абсцесса легкого обычно устанавливается ренгенологически — обнаруживается инфильтрат в паренхиме легких, позднее с полостью, содержащей воздух и жидкость. В ранние сроки на рентгенограммах легких можно увидеть сегментарное (долевое) уплотнение, которое иногда становится сферическим (вследствие растяжения гноем). После прорыва АЛ в бронх при рентгенографии выявляется полость с уровнем жидкости. Рентгенография легких отображает только гнойно-некротические полости размером более 0,5 см в диаметре, что создает определенные трудности при верификации множественных мелкоочаговых форм деструкции легких. Поэтому для лучшей визуализации и уточнения морфологии делают КТ легких.
Анамнез и осмотр больного также весьма полезны для диагностики АЛ. Такие дополнительные данные анамнеза, как потеря сознания, нарушения глотания, патология глотки, повышают вероятность наличия АЛ. При осмотре полости рта больного можно выявить кариозные зубы, пародонтоз, пиорею, гингивит. Все эти состояния — идеальное условие для роста анаэробной инфекции в складках (трещинах) десен. Симптомы хронической интоксикации (снижение массы тела, небольшая лихорадка) также указывают на возможность наличия вторичного АЛ вследствие аспирации анаэробных и аэробных микробов.
Бактериологическое обследование мокроты, бронхиальных смывов и пункционного материала необходимо повторять через 7—10 дней, ориентируясь на клиническую картину. Обычное микробиологическое исследование у больных с полостными повреждениями легких включает окраску и получение культуры мокроты для выявления БК, грибов и анаэробных бактерий. Если в мокроте высевается клебсиела и стафилококк, то это — ключ к этиологическому лечению данного АЛ. Если возбудителями АЛ у больного являются аэробная флора и стафилококк, то бактериоскопия мазка, как правило, подтверждает диагноз.
Часто бактериологический анализ мокроты не проводится, так как флора ротоглотки похожа на таковую при АЛ. Точный бактериологический диагноз полости АЛ может быть сделан с помощью транстрахеальной аспирации или чрезкожной игловой аспирации содержимого полости или при проведении бронхоскопии (с забором проб).
Если абсцесс легкого вторичный (после аспирации), то в мазке мокроты по Граму находят смесь микробов. Отхаркиваемая мокрота не подходит для получения культуры анаэробов, так как в ней уже содержится нормальная анаэробная флора. В этих случаях необходимо проведение аспирации мокроты транстрахеальным или трансторакальным способом. Если в мокроте, полученной этими способами, находят грамотрицательную флору, анаэробную инфекцию или стафилококки или клебсиеллу, то это тоже свидетельствует в пользу АЛ.
- Читать далее "Диагностика плевральной жидкости при абсцессе. Дифференциальная диагностика абсцесса легкого."
Оглавление темы "Диагностика и лечение абсцессов легких. Бронхоэктазы.":1. Клиника гангрены легких. Обследование при абсцессе легкого.
2. Причины абсцесса легких. Этиология абсцесса легких.
3. Дренированный абсцесс легкого. Лечение абсцесса легких.
4. Антибиотики при абсцессе легкого. Пенициллины при абсцессе легких.
5. Длительность антибиотикотерапии при абсцессе легкого. Комбинации антибиотиков при абсцессе легких.
6. Бронхоскопия при абсцессе легкого. Хирургическое лечение абсцесса легких.
7. Бронхоэктазы. Причины бронхоэктазов легких.
8. Распространенность бронхоэктазов. Виды бронхоэктазов легких.
9. Этиология бронхоэктазов. Причины бронхоэктазов легких.
10. Патофизиология бронхоэктазов. Механизмы образования бронхоэктазов легких.

