Патогенез клещевого боррелиоза. Инкубационный период клещевого боррелиоза.
На внедрение в организм боррелий развивается гуморальный и клеточный гипериммунный ответ, что сопровождается выработкой антител IgM, затем появляются антитела класса IgG, ЦИК, которые в органах и тканях вызывают воспалительный процесс, лимфоцитарные инфильтраты (кожа, подкожная клетчатка, лимфоузлы, селезенка, периферические нервные ганглии). Повышаются уровни Т и Т; ткани-мишени инфильтрированы лимфоцитами и плазматическими клетками, наблюдаются явления васкулитов, тромбоваскулитов. Липосахариды боррелий стимулируют выработку мононуклеарами интерлейкина-I, активирующего образование простагландинов, коллагеназы синовиальными тканями, что способствует развитию воспаления суставов. Для хронического течения болезни характерно развитие аутоиммунных процессов, возможна внутриклеточная персистенция возбудителя.
Инкубационный период — в среднем 1—2 недели (колебания 24 часа — 180 сут). Клиническая классификация (стадии):
1. Острая (I период)
2. Промежуточная (II период)
3. Хроническая (III период)
Для боррелиоза характерна стадийность, что позволяет сравнивать заболевание по течению с сифилитической инфекцией. В периоде начальных проявлений, который продолжается 2—7 дней, отмечаются головная боль, озноб, тошнота, мигрирующие боли в суставах и мышцах, артралгии, слабость, утомляемость, сонливость, лихорадка (от субфебрилитета до 40 ° С). В месте укуса клеща — зуд, иногда боль, жжение, эритема, инфильтрация кожи. Пятно или папула увеличиваются по периферии до 10 см в диаметре и более. Выявляется очаг эритемы округлой или неправильной формы, по периферии более интенсивной окраски, возвышается над уровнем здоровой кожи. Центральная часть эритемы бледнеет, становится синюшной. Очаг приобретает характер кольца (кольцевидная эритема), которое эксцентрически увеличивается по периферии (мигрирующая эритема).
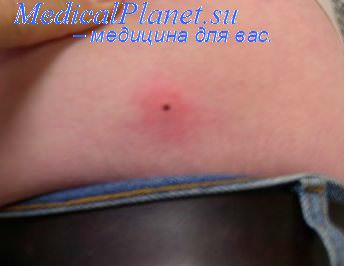
На месте укуса клеща образуется корочка, затем рубец (в зависимости от локализации очага), выявляется болезненный регионарный лимфаденит. Возможно образование дочерних эритематозно-кольцевидных очагов на других участках тела. Субъективные ощущения в очагах могут отсутствовать. Обычно эритема исчезает через 2—3 недели. При этом кольцевидная периферическая зона разрастается, фрагментируется, бледнеет и постепенно исчезает, т. е. наступает аутосанация. Иногда эритема сохраняется в течение нескольких месяцев (до 18 недель). В очаге может наблюдаться шелушение, пигментация, возможны парестезии. У некоторых больных период начальных проявлений может протекать без интоксикации и лихорадки, только с наличием первичного аффекта на месте укуса клеща, что соответствует описанию хронической мигрирующей эритемы Афцелиуса — Липшютца, которая встречается у 80 % больных.
Возможно также развитие доброкачественной лимфоплазии кожи (саркоид Шинглера-Фендта), которая чаще локализуется на мочке уха, голове, области мошонки и представляет собой одиночный, безболезненный, красноватый узел (размером до 5 см). Вторичный период связан с диссеминацией боррелий из кожного очага на 4—6 неделе болезни и поражением нервной системы (менингит, менингоцефалит, неврит лицевых нервов, радикулоневрит), сердца токсико-дистрофического характера (изредка возможно развитие миоперикардита, панкардита). В этом периоде могут выявляться поражения крупных суставов по типу реактивного артрита. Без лечебных мероприятий болезнь принимает рецидивирующее или хроническое течение, что соответствует III периоду заболевания. Этот период может возникать после длительного латентного периода с развитием поздних осложнений.
Поздние осложнения клещевого боррелиоза.
Энцефаломиелит, рассеянный склероз, психические нарушения, энцефалопатии, нарушения зрения, слуха, глотания, полирадикулоневриты, полиневропатия, атрофия мышц и другие расстройства; хроническое воспаление 1—2 крупных суставов с признаками остеопороза, дегенерации суставных тканей.
Возможно как изолированное поражение кожи, так и в сочетании с нарушениями органов и систем. Часто встречается лимфаденоз кожи Беферштедта: синюшно-красные узелки, бляшки в области лица, мочек ушей, сосков молочных желез и регионарная лимфаденопатия.
Эти проявления напоминают очаги красной волчанки, саркоидоза, микоза гладкой кожи, которые спонтанно исчезают без атрофии. Поражения кожи могут протекать по типу склеродермии и хронического атрофического акродерматита (ХААД). Проявления склеродермии могут быть в виде бляшечной формы, атрофических полос, болезни белых пятен, атрофодермии Пазини-Пьерини, эозинофильного фасциита Шульмана, глубокой склеродермии. Для ХААД характерна диффузная цианотично-красного цвета эритема, отек, инфильтрация, атрофия кожи в виде папиросной бумаги.
- Читать далее "Диагностика клещевого боррелиоза. Пузырные дерматозы."
Оглавление темы "Клещевой боррелиоз. Пузырчатка.":1. Синдром Лайелла. Диагностика синдрома Лайелла.
2. Лечение синдрома Лайелла. Клещевой боррелиоз.
3. Патогенез клещевого боррелиоза. Инкубационный период клещевого боррелиоза.
4. Диагностика клещевого боррелиоза. Пузырные дерматозы.
5. Вульгарная пузырчатка. Причины вульгарной пузырчатки.
6. Клиника вульгарной пузырчатки. Признаки вульгарной пузырчатки.
7. Диагностика вульгарной пузырчатки. Гистопатология вульгарной пузырчатки.
8. Лечение вульгарной пузырчатки. Местная терапия вульгарной пузырчатки.
9. Вегетирующая пузырчатка Ноймана. Вегетирующая пузырчатка типа Аллопо.
10. Листовидная пузырчатка. Клиника листовидной пузырчатки.

