Оценка риска острого коронарного синдрома без подъема сегмента ST
Фундаментальное значение для создания современных шкал риска при остром коронарном синдроме без подъема сегмента ST (ОКС бпST) имеет определение уровня сывороточного тропонина. Как указывалось выше, в настоящее время определение содержания тропонина является «золотым стандартом» диагностики повреждения миокарда.
При остром коронарном синдроме примерно через 4 ч от начала боли в грудной клетке уровень тропонина возрастает у 30-50% больных, а к 12-му часу заболевания оказывается положительным у 100% больных с ИМ.
При ретроспективной оценке у 4000 больных с острыми ишемическими синдромами уровень тропонина Т оказался повышенным у 33% пациентов. Существует строгая зависимость между пиковой концентрацией тропонина в плазме к 12-му часу заболевания и объемом поражения миокарда.
Кроме того, в нескольких исследованиях было показано, что абсолютный уровень содержания тропонина в сыворотке имеет строгую взаимосвязь с клиническим исходом заболевания, таким как смерть или развитие ИМ в ближайшей или среднесрочной перспективе после поступления больного с картиной ОКС.
В раннем исследовании с участием 112 пациентов с нестабильными ангинальными симптомами летальный исход или ИМ развились у 30% больных с повышенным уровнем тропонина Т (>0,2 нг/мл), что резко отличается от вероятности такого исхода у остальных пациентов (2%). В ходе более крупного исследования GUSTO-IIa продемонстрировано, что повышение уровня тропонина Т является строгим предиктором 30-дневной смертности.
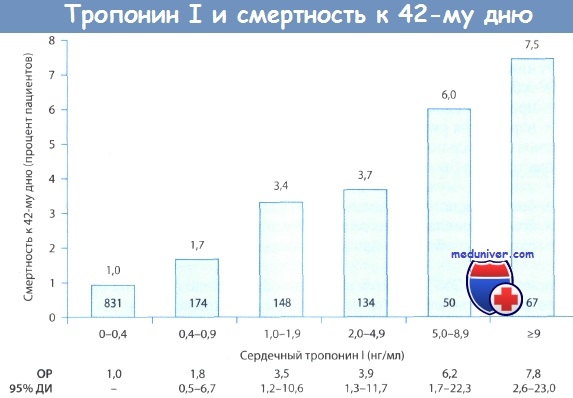
OP - относительный риск; 95% ДИ - 95% доверительный интервал.
Повышение уровня тропонина I также коррелирует со смертностью при ОКС: в исследовании, результаты которого опубликованы в 1996 г., было показано, что в группе пациентов, у которых содержание тропонина I было <0,4 нг/мл, смертность к 42-му дню наблюдения составила всего 1,0%, тогда как при уровне тропонина I >9,0 нг/мл этот показатель составил 7,5%.
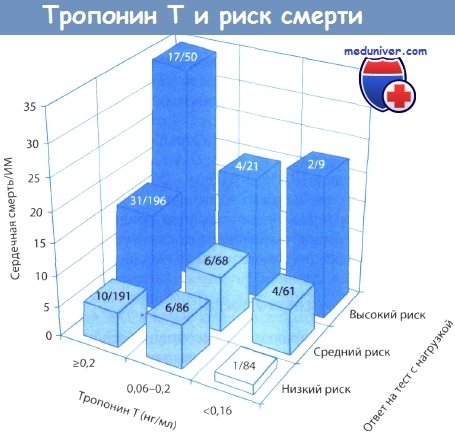
В испытании FRISC количественное определение содержания тропонина Т произведено у 963 пациентов, участвовавших в рандомизированном исследовании НМГ (дальтепарина) при нестабильной стенокардии. Суммарно у 766 больных перед выпиской был выполнен нагрузочный тест. Сердечная смерть или развитие ИМ в ходе 5-месячного периода наблюдения отмечены у 5, 9 и 13% пациентов с максимальными уровнями тропонина Т к 12-му часу заболевания < 0,06, 0,06-0,2 и >0,2 нг/мл соответственно.
Кроме того, толерантность к физической нагрузке и наличие депрессии сегмента ST позволили стратифицировать больных на группы низкого, среднего и высокого риска смерти или развития ИМ (риск этих осложнений составил 5, 13 и 29% соответственно).
Использование комбинации двух названных методов исследования (определение уровня тропонина Т и нагрузочный тест) позволяло предсказать нежелательный исход заболевания у 1% пациентов из группы низкого риска, у 7% лиц из группы промежуточного риска и у 20% больных из группы высокого риска. Таким образом, повышение уровня сывороточного тропонина указывает на наличие даже минимального повреждения миокарда, что ассоциировано с высоким риском последующего прогрессирования заболевания до развития ИМ или наступления летального исхода у больных нестабильной стенокардией.
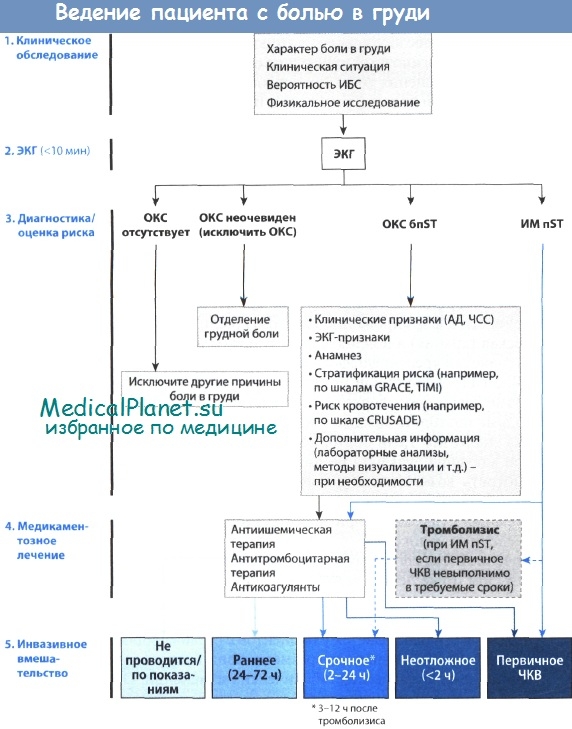
Кроме того, оценку риска можно произвести с помощью клинических балльных систем, которые разработаны на основании результатов анализа ряда параметров в больших когортах пациентов с ОКС 6nST. Для предсказания риска будущих событий в них учитываются особенности анамнеза, данные клинического обследования, результаты ЭКГ и исследования биомаркеров.
Для предсказания событий на стационарном этапе наблюдения и до 6 мес. наиболее чувствительной является шкала GRACE. Ее напоминает шкала TIMI для ОКС бпST, хотя она менее точна в прогнозировании событий, чем шкала GRACE. Однако дополнительным преимуществом шкалы TIMI является то, что она представляет собой единственную балльную систему, способность которой идентифицировать пациентов, у которых, с точки зрения долгосрочной перспективы, целесообразно применение ранней инвазивной стратегии лечения, доказана в рандомизированном исследовании. В шкале TIMI каждому из перечисленных ниже факторов риска соответствует 1 балл:
• возраст > 65 лет;
• наличие 3 и более факторов риска ИБС (семейный анамнез ИБС, сахарный диабет, продолжающееся табакокурение, гиперлипидемия, АГ);
• ранее диагностированный стеноз коронарной артерии >50%;
• прием АСК в предшествующие 7 дней;
• 2 и более тяжелых приступа стенокардии за последние 24 часа;
• наличие на ЭКГ отклонений сегмента ST >0,5 мм;
• повышение уровня биохимических кардиомаркеров в сыворотке.
Данная шкала позволяет предсказать риск рецидивирования ишемии миокарда в течение последующих 14 дней: 0-1 балл - 4,7%, 2 балла - 8,3%, 3 балла - 13,2%, 4 балла - 19,9%, 5 баллов - 26,2%, 6 баллов - 40,9%. При наличии 3 баллов и более пациент включается в группу высокого риска; у таких пациентов, вероятно, будет полезным придерживаться ранней инвазивной стратегии лечения, особенно в тех случаях, когда биохимические кардиомаркеры являются положительными.
Пациенты с острым коронарным синдромом без подъема сегмента ST из группы высокого риска
Согласно руководствам Американской ассоциации сердца и Американского кардиологического общества, ранней инвазивной стратегии у пациентов с ОКС бпST рекомендуется придерживаться в следующих ситуациях:
• при рецидивирующей стенокардии, ишемии миокарда в покое или при минимальной нагрузке, несмотря на интенсивную медикаментозную терапию;
• при наличии субъективной или объективной симптоматики сердечной недостаточности, появлении свежей или усугублении существовавшей ранее митральной регургитации;
• при получении результатов неинвазивного нагрузочного теста, указывающих на высокий риск;
• при сниженной функции ЛЖ (ФВ <40%);
• при нестабильной гемодинамике;
• при устойчивой желудочковой тахикардии;
• если в предыдущие 6 месяцев пациенту было выполнено ЧKB;
• если когда-либо ранее пациенту было выполнено КШ;
• если пациент может быть включен в группу высокого риска, согласно одной из систем балльной оценки (например, шкалы TIMI или GRACE);
• при появлении свежей или вероятно свежей депрессии сегмента ST на ЭКГ;
• при повышении уровня биохимических кардиомаркеров (тропонины Т и I).
У пациента, которому недавно было проведено ЧKB, вероятно, имеет место рестеноз или тромбоз стента, которые лучше всего устранить с помощью повторного вмешательства. Другой подгруппой больных, которым раннее вмешательство, вероятнее всего, принесет пользу, являются пациенты, перенесшие ранее операцию КШ. Это обусловлено высокой вероятностью недостаточности венозного аутошунта. Пациенты со сниженной функцией ЛЖ, острой сердечной недостаточностью или ранее перенесшие передний Q-образующий ИМ, также имеют достаточный риск, оправдывающий использование ранней инвазивной стратегии лечения.
Лица, имеющие ряд сопутствующих заболеваний или пациенты с болью в грудной клетке, относящиеся к группе низкого риска, напротив, дополнительной пользы от раннего инвазивного вмешательства, скорее всего, не получат.
Пациенты с острым коронарным синдромом без подъема сегмента ST из группы низкого риска
При отсутствии ишемии миокарда в покое или при минимальной нагрузке в течение 12-24 ч следует выполнить неинвазивный тест с физической нагрузкой в виде низкоуровневого тредмилл-теста (две ступени по протоколу Брюса). Для решения вопроса о выписке пациента в течение 7-10 дней после поступления можно выполнить полноценный стресс-тест.
Если на исходной ЭКГ в покое имеется депрессия сегмента ST (>0,1 мВ), блокада ножки пучка Гиса, признаки гипертрофии ЛЖ, нарушение внутрижелудочковой проводимости, ритм электрокардиостимулятора или если пациент получает терапию дигоксином, ишемию миокарда можно идентифицировать с помощью методов нагрузочной перфузионной визуализации (радиоизотопной сцинтиграфии или МРТ) или при стресс-эхокардиографии.
У пациентов с положительным результатом стресс-теста следует выполнить ангиографию для решения вопроса о реваскуляризации.
- Читать далее "Чрескожное вмешательство (ЧКВ) при остром коронарном синдроме без подъема сегмента ST"
Оглавление темы "Лечение острого коронарного синдрома (ОКС)":- Инфаркт миокарда с подъемом сегмента ST при неизмененных коронарных артериях
- Лечение острого коронарного синдрома без подъема сегмента ST
- Сортировка пациентов с острым коронарным синдромом без подъема сегмента ST
- Оценка риска острого коронарного синдрома без подъема сегмента ST
- Чрескожное вмешательство (ЧКВ) при остром коронарном синдроме без подъема сегмента ST
- Риск кровотечения при остром коронарном синдроме (ОКС)
- Тромбоцитопения на фоне лечения острого коронарного синдрома (ОКС)
- Аспирин в лечении острого коронарного синдрома (ОКС)
- Клопидогрел в лечении острого коронарного синдрома (ОКС)
- Длительность приема аспирина и клопидогреля при остром коронарном синдроме (ОКС)
- Антикоагулянты в лечении острого коронарного синдрома (ОКС)

