Стабильные и нестабильные атеросклеротические бляшки и их разрыв
Формирование атеросклеротической бляшки в артериях протекает весьма длительно, годами. Иногда бляшка становится многослойной. Формирование бляшек протекает волнообразно, когда фаза прогрессирования, роста бляшки сменяется более или менее длительной фазой стабилизации, а затем и фазой обратного развития. Период формирования бляшек длительное время протекает скрыто, не проявляясь никакими симптомами, т.е. клинически бессимптомно.
Этот период доклинического течения атеросклероза (по А.Л. Мясникову) обычно охватывает детский, подростковый и молодой возраст человека. И лишь тогда, когда степень стенозирования коронарных или других артерий достигает около 50 % и более, когда периодически в миокарде и других тканях, которые кровоснабжаются пораженной артерией, возникают очаги ишемии, болезнь переходит в клинический период, проявляясь различными формами ИБС, ИБМ, перемежающей хромотой и т.д.
Атеросклеротическая бляшка может возникать и в сосудистых шунтах, протезах. Атеросклеротические бляшки гетерогенны по своему происхождению и составу. В их формировании могут принимать участие не только липиды, макрофаги, тромбоциты, но и другие форменные элементы крови, микроорганизмы, вирусы, антитела. При формировании атеросклеротической бляшки в крови больных накапливаются липопероксиды, оказывающие повреждающее действие на многие структуры организма, в том числе и на клетки сосудистого эндотелия.
В этом месте теряется антитромботическая функция эндотелия и активизируются тромбоциты с выделением ростовых факторов и т. д. Образование атеросклеротической бляшки у человека протекает на протяжении длительного времени, продолжаясь многие годы и даже десятилетия.
Течение ишемической болезни сердца или мозга определяется не только размерами бляшки, но и многими другими факторами - ее локализацией, скоростью роста, а также наличием или отсутствием коллатералей в данной области и др. Большое значение имеет состав атеросклеротических бляшек, так как это определяет их стабильность или нестабильность.
Известно, что атеросклеротические бляшки различаются по многим параметрам - размеру, месту их формирования, составу и др. На определенном этапе своего развития атеросклеротическая бляшка может разрываться. Разрыв атеросклеротических бляшек - наиболее распространенная причина развития острых нарушений коронарного или церебрального кровообращения. Бляшки, предрасположенные к разрыву, называются нестабильными или склонными к разрыву. Такие атеросклеротические бляшки не обязательно имеют большие размеры, они редко вызывают выраженный стеноз коронарных или других артерий.
Но эти бляшки, как правило, содержат много липидов и имеют тонкую наружную фиброзную пластинку (покрышку), которая обычно инфильтрирована воспалительными клетками. Важное значение в стабильности бляшек имеет состав липидов: высокое содержание эфиров холестерина способствует размягчению атеросклеротаческих бляшек, в то время как кристаллический холестерин стабилизирует ее структуру.
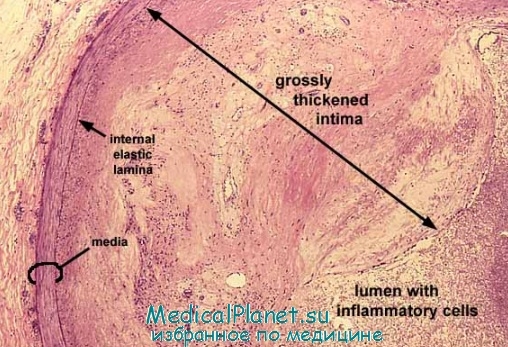
Разрыв бляшки часто происходит на ее вершине или у основания, на границе с интактной поверхностью сосуда. Как отмечено, между степенью нестабильности бляшек и их размерами не всегда существует прямая коррелятивная зависимость. Часто разрыв атеросклеротаческих бляшек происходит на фоне умеренного стеноза коронарных артерий. Разрыву могут способствовать стрессы, физические перегрузки, токсические, механические и другие воздействия на стенку сосуда. Наиболее важным последствием разрыва атеросклеротаческих бляшек является - образование тромба и последующая быстрая окклюзия пораженной артерии.
Выявление и стабилизация структуры таких нестабильных атеросклеротаческих бляшек - важное направление в профилактике и лечении коронарного атеросклероза. Следует признать, что в настоящее время не существует надежных методов выявления атеросклеротаческих бляшек, склонных к разрыву. Логично предположить, что образование нестабильных бляшек происходит в фазу прогрессирования атеросклероза, после длительного периода гиперхолестеринемии и дислипидемии.
На склонность к разрыву указывает инфильтрация бляшки воспалительными клетками. Установлено, что в месте разрыва внутренней оболочки или эрозии коронарных артерий, тромбированных бляшкой, имеется воспалительный инфильтрат. Развитию воспалительного процесса в атеросклеротаческих бляшках способствует наличие атерогенных липопротеинов, особенно окисленных, микроорганизмов или аутоантигенов (например, белков теплового шока). Проникновение в бляшку активированных макрофагов и Т-лимфоцитов, которые вырабатывают цитокины и белки, растворяющие матрикс, приводит к ослаблению ее соединительно-тканной основы, делают бляшку рыхлой.
Гладкомышечные клетки, вырабатывая матрикс, коллаген и металлопротеиназы - ингибиторы ферментов, растворяющие матрикс, могут частично нейтрализовать эти эффекты.
Важным элементом атеросклеротаческих бляшек может быть их обызвествление. При изучение механизма кальциноза показано, что это не пассивная адсорбция бляшкой кристаллов фосфата кальция, а активный процесс, похожий на формирование костной ткани. Он биохимически тесно связан с общим процессом формирования атеросклеротической бляшки (М.Б. Белькинд, А.А. Лякишев, В.Е. Синицин).
Исследование этих процессов может быть осуществлено с помощью флюороскопии и компьютерной томографии. Однако точная локализация и количественное измерение коронарных обызвествлений стали возможными только с появлением электронно-лучевой компьютерной томографии (ЭЛКТ). Количественное определение коронарного кальция, по данным многочисленных исследований, может быть маркером распространенности атеросклеротического поражения коронарных артерий. ЭЛКТ оказалась весьма чувствительным методом в диагностике как обструктивного, так и необструктивного поражения коронарных артерий.
Отмечена высокая корреляция коронарных обызвествлений, выявленных при ЭЛКТ, с тяжестью поражения коронарного русла по данным ангиографии и интраваскулярного ультразвукового исследования, объемом атеросклеротических бляшек, определенным гистологически, количеством факторов риска ИБС, числом сердечно-сосудистых осложнений атеросклероза.
Предполагают, что спазм коронарных артерий может приводить к сдавлению липидной массы в центре бляшки, ее разрыву с последующим попаданием липидов и других субстратов бляшки в просвет артерии. В некоторых случаях гиперкоагуляция и снижение фибринолитической активности крови также могут становиться непосредственной причиной тромбоза коронарных артерий с последующим развитием глубокой ишемии миокарда.
I.J.Kullo et al. выделяют некоторые свойства атеросклеротических бляшек, предрасполагающие к их разрыву.
I. Молекулярные признаки разрыва атеросклеротической бляшки:
• секреция матриксных металлопротеиназ;
• повышенная выработка тканевого тромбопластина.
II. Структурные признаки разрыва атеросклеротической бляшки:
• большое скопление липидов;
• тонкая фиброзная пластинка;
• сниженное содержание коллагена. Клеточные:
• наличие хронического воспаления;
• повышенное содержание маркеров воспаления;
• повышенное содержание макрофагов и усиление их активности;
• скопление Т-лимфоцитов вблизи места будущего разрыва;
• повышенная васкуляризация;
• сниженное содержание гладкомышечных клеток;
• повышенное содержание тучных клеток и усиление их активности.
Разрыв атеросклеротических бляшек, как правило, приводит к образованию тромба. Тромбоз коронарных артерий, резко снижая кровоток в пораженном сосуде, может проявляться нестабильной (прогрессирующей) стенокардией, инфарктом миокарда или внезапной сердечной смертью, особенно при отсутствии достаточного коллатерального кровотока. Если такой тромбоз возникает в церебральных артериях, это вызывает ишемию головного мозга и часто инсульт.
Однако при незначительном разрыве атеросклеротических бляшек, высокой скорости кровотока в пораженных артериях и достаточной активности фибринолитической системы выраженность тромбоза может быть минимальной. В таких случаях разрыв атеросклеротических бляшек клинически может ограничиться микросимптоматикой или не проявиться совершенно. Примерно у 8 % больных с коронарным атеросклерозом, умерших от внесердечных причин, на аутопсии обнаружены небольшие свежие разрывы атеросклеротических бляшек (I.J. Kullo et al.).
У больных, страдавших до этого сахарным диабетом или артериальной гипертензией, частота таких разрывов увеличивается до 22 %. Логично предположить, что бессимптомные разрывы атеросклеротических бляшек с последующим бессимптомным тромбозом в месте их разрыва в клинической практике встречаются значительно чаще, чем они диагностируются прижизненно. Такие случаи могут приводить к развитию не только таких осложнений, как нестабильная стенокардия, инфаркт миокарда, транзиторная ишемия головного мозга, но и быть причиной внезапной сердечной или церебральной смерти.
Что касается возможности трансформации нестабильных бляшек в стабильные, то наиболее реальная возможность такого процесса, естественно, в наибольшей степени связана с нормализацией липидного обмена. Тогда избыток холестерина, триглицеридов, атерогенных липопротеидов, накопившихся в бляшке, постепенно удаляется из нее липопротеидами высокой плотности. Несмотря на то что при лечении гипохолестеринемическими препаратами просвет коронарных артерий увеличивается незначительно, наблюдающееся при этом снижение частоты осложнений ишемической болезни сердца дает основание считать, что подобные препараты стабилизируют структуру атеросклеротических бляшек, превращая их из нестабильных в стабильные.
В то же время следует иметь в виду, что такие активные методы лечения коронарного атеросклероза, как коронарное шунтирование и коронарная ангиопластика абсолютно никак не влияют на механизм развития атеросклероза, на его течение, и поэтому не снижают риск возможного разрыва атеросклеротических бляшек ни в данное время, ни в последующем.
Важно, что у пациентов с нестабильной стенокардией, при остром коронарном синдроме, у больных инфарктом миокарда нарушение коронарного кровообращения часто возникает не в одной, а сразу в двух или даже трех артериях. Эта нестабильность - обострение ишемической болезни сердца (иногда и ишемической болезни мозга) наступает вследствие одновременной множественной дестабилизации атеросклеротических бляшек. А в основе последнего лежит обострение атеросклеротического процесса.
Весь этот каскад патогенетических изменений, определяющих течение, ближайший и отдаленный исход заболевания, обязательно должен учитываться на всех стадиях лечебного процесса, особенно на самых ранних этапах болезни.
С практической точки зрения весьма важно, что некоторая степень обратимости присуща атеросклеротическим бляшкам на любой стадии развития, в том числе и при полностью сформировавшейся бляшке, за счет ее липидных компонентов. При этом степень стенозирования в этом месте может быть снижена на величину, которая в критической ситуации в ряде случаев определяет дальнейшее течение коронарной болезни и ее исход.
Поэтому вопрос о консервативном лечении атеросклероза должен решаться однозначно - лечение необходимо проводить в любом возрасте при наличии вышеуказанных критериев, в том числе после хирургических вмешательств на коронарных артериях, и тем более при нарушении липидного обмена и нестабильном течении ИБС.
- Читать далее "Что такое атеросклероз аорты? - причины, клиника, последствия"
Оглавление темы "Осложнения атеросклероза":- Гиперплазия интимы при атеросклерозе - причины
- Стабильные и нестабильные атеросклеротические бляшки и их разрыв
- Что такое атеросклероз аорты? - причины, клиника, последствия
- Нормальные размеры аорты и ее размеры при аневризме. Клиника, диагностика аневризмы аорты
- Неспецифические общие симптомы атеросклероза. Что такое общий атеросклероз?
- Фазы развития атеросклероза - течение атерогенеза
- Профилактика атеросклероза - современный подход
- Лечение атеросклероза без лекарств. Диеты для снижения уровня холестерина
- Лекарственная терапия атеросклероза - группы препаратов
- Статины для лечения атеросклероза - особенности применения

