Острый коронарный синдром - клиника, диагностика
В ряде случаев инфаркт миокарда приходится дифференцировать с острой коронарной недостаточностью, тромбоэмболией легочной артерии, расслаивающей аневризмой аорты и другими острыми заболеваниями, а иногда с инфарктом миокарда как осложнением заболеваний, при которых тяжелое нарушение коронарного кровообращения имеет некоронарогенный генез, т.е. возникает не вследствие атеросклероза коронарных артерий, их спазма, тромбоза, а по другим причинам.
Кроме того, приходится учитывать, что в первые минуты заболевания для решения диагностических вопросов и выбора лечебной тактики врач располагает только общеклиническими данными (анамнез, результаты объективного исследования) и показателями электрокардиографического исследования. Воспалительные маркеры к этому времени в периферической крови еще отсутствуют. В таких случаях временный диагноз «острый коронарный синдром» позволяет определить наиболее правильную лечебную тактику и в ранние сроки начать проведение адекватной терапии.
Известно, что важнейшей причиной инфаркта миокарда является тромбоз коронарной артерии, возникающий, как правило, в месте нарушения целостности, разрыва нестабильной атеросклеротической бляшки, переполненной липидами. Установлено, что у умерших больных такие тромбы располагаются в местах разрывов бляшек, причем в большинстве случаев в тех участках бляшек, которые имеют рыхлую, слоистую структуру.
Некоторые тромбы суживают просвет коронарной артерии постепенно, другие приводят к быстрой обтурации просвета сосуда. В первом случае клиника чаще характеризуется развитием нестабильной прогрессирующей стенокардии, а во втором возникает острый инфаркт миокарда или внезапная сердечная смерть. Указанные морфологические особенности подтверждаются многочисленными ангиографическими исследованиями, которые проводятся у больных с различными формами ИБС, в том числе - нестабильной стенокардией.
Следовательно, у больных с крупноочаговым инфарктом миокарда (с зубцом Q), у больных с мелкоочаговым инфарктом (без зубца Q) и у больных нестабильной стенокардией на ранних этапах развития заболевания имеются общие морфологические признаки. Общим морфологическим фоном для всех трех клинических форм, характеризующихся нестабильностью клинической картины, является повреждение атеросклеротической бляшки с разрывами (надрывами) ее поверхности и формированием в таких участках внутрикоронарного тромба.
Последнее время морфологи уделяют большое внимание явлениям апоптоза при многих патологических состояниях. Апоптоз - естественная реакция организма - генетически запрограммированная гибель клеток, «освобождающая» место для появления и детерминации новых. Впервые термин «апоптоз» был предложен в 1972 г. J.F.R. Kerr et al. для обозначения процессов, протекающих в клетках организма, которые характеризуются их разрушением и гибелью. При этом происходит агрегация хроматина с фрагментацией генома, пикнозом ядра и последующая гибель клетки.
Термин "апоптоз" - неологизм, образованный от двух греческих слов: аро - отделение, ptosis - падение. Под апоптозом понимают высокорегулируемую форму программированной смерти клеток. Благодаря апоптозу из многоклеточного организма удаляются поврежденные, завершившие свой жизненный путь или нежелательные клетки, без повреждения клеточного микроокружения.
Известно, что гибель клеток может быть опосредована двумя механизмами: некрозом и апоптозом, которые характеризуются различными морфологическими и молекулярными проявлениями и разными эффектами на окружающие ткани.
Некроз сопровождается первичным набуханием цитоплазмы и органелл при незначительных изменениях ядра и оканчивается разрушением клетки. При этом происходят выраженные изменения митохондрий, что сопровождается быстрым истощением запасов энергии. В результате разрушения клеточной мембраны высвобождаются лизосомальные ферменты, которые вызывают лизис цитоплазматических структур и кариолизис. Некроз всегда сопровождается перинекротическим воспалением и последующим развитием в данном месте склеротических процессов. В миокарде, например, этот вариант гибели клеток характерен для инфаркта миокарда - постинфарктный кардиосклероз.
В отличие от некроза апоптоз обычно происходит в отдельных клетках, поэтому не выделяются медиаторы воспаления, а в окружающих тканях не наблюдается вторичной воспалительной реакции. В норме у таких высокодифференцированных клеток, как кардиомиоциты, апоптоз не наблюдается. Однако явления апоптоза в миокарде могут возникать на фоне гипоксии, в процессе реперфузии при ишемии миокарда, при постинфарктных изменениях и развитии сердечной недостаточности.
В поврежденных атеросклеротических бляшках имеются различные элементы воспаления, включая тучные клетки и нейтрофилы. В результате разрыва нестабильной бляшки быстро изменяется ее геометрия, активизируются местные и системные факторы тромбообразования. Логично полагать, что при этом в механизме внезапной сердечной смерти большое значение могут приобретать состояние сосудистого эндотелия, регулирующего тонус коронарных артерий, активность свертывающей и антисвертывающей системы.
Современные клинико-ангиофафические наблюдения свидетельствуют о том, что возникновение нестабильной стенокардии чаще обусловлено ростом бляшек и их повреждением в местах умеренных стенозов. Разрыв бляшек в местах выраженных стенозов может существенно не изменять коронарный кровоток, так как длительно существующий стеноз в коронарных артериях приводит к постепенному развитию коллатерального кровообращения. Поэтому в участках умеренного стенозирования, где потребность в развитии коллатерального кровообращения отсутствует, разрывы бляшек, умеренно стенозирующих такие коронарные артерии, чаще могут проявляться катастрофой и острым коронарным синдром.
Но он более устойчив и в сочетании с другими вышеуказанными факторами (спазм, повышенная агрегация тромбоцитов, повышение активности свертывающей системы крови и др.) обусловливает более длительную, до 30-40-60 мин, окклюзию коронарной артерии. Зона некроза в подобных случаях может быть ограничена благодаря тому, что участки миокарда, располагающиеся дистальнее места окклюзии, кровоснабжаются за счет коллатералей. Кроме того, в ограничении размеров зоны некроза могут играть значение спонтанный тромболизис и прекращение коронарного спазма.
Естественно, размеры очага ишемии, ее выраженность определяются также и другими вышеуказанными патогенетическими факторами - спазм коронарных артерий, агрегация тромбоцитов. Все это в совокупности приводит не только к развитию обширной зоны некроза, но и нередко обусловливает развитие аритмии, нередко фатальной, приводящей к острой коронарной недостаточности или внезапной сердечной смерти.
С клинической точки зрения острый коронарный синдром - это термин (или временный диагноз), которым обозначается состояние больного в первые часы после начала некупируемого ангинозного (ишемического) приступа. Обычно этот временный диагноз применяется непосредственно при поступлении больного в стационар или в первые часы после поступления. Данный диагноз позволяет возможно раньше начинать адекватную терапию, тем самым улучшить течение и исход заболевания, улучшить как непосредственный, так и отдаленный прогноз. С самого начала больных с данным синдромом следует подразделять на две группы:
1) больные с острым коронарным синдромом с подъемом сегмента ST на 1 мм и более (вновь появившаяся, «свежая» блокада левой ножки пучка Гиса у больных с выраженным ангинальным приступом, с клиникой инфаркта миокарда имеет такое же диагностическое значение, как и подъем сегмента ST на ЭКГ, и поэтому требует аналогичного подхода к выбору тактики лечения);
2) больные с острым коронарным синдромом без подъема сегмента ST.
В дальнейшем с течением времени, чаще через несколько часов, у этих больных диагноз будет верифицирован как:
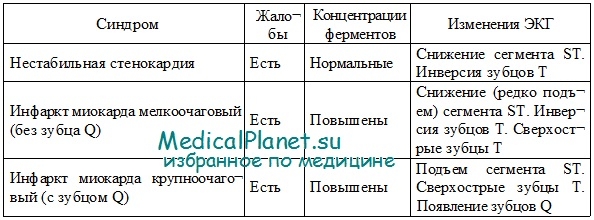
а) инфаркт миокарда крупноочаговый (с зубцом Q);
б) инфаркт миокарда мелкоочаговый (без зубца Q). Обычно эта форма инфаркта развивается без подъема сегмента ST в первые часы заболевания и позже. При этом остро возникает ишемия, выраженность и продолжительность которой достаточна для формирования некроза ограниченных размеров, чаще субэндокардиального;
в) нестабильная стенокардия. При этом остро возникает ишемия миокарда, которая не приводит к развитию значимого некроза.
Нестабильная стенокардия и инфаркт миокарда без подъема сегмента ST имеют много общих клинических и патогенетических параметров. Основные различия заключаются в том, развивается ли значимое повреждение миокарда. Последнее решается на основании результатов лабораторных исследований - повышение уровня тропонина Т (тропонина I), креатинфосфокиназы (общей или изофермента MB), других маркеров повреждения мышцы сердца. Если в периферической крови выявляется их повышение, то диагностируется инфаркт миокарда, если нет, ставится диагноз - нестабильная стенокардия.
Главное, что обосновывает практическое использование данного термина (временного диагноза) - это возможность проведения раннего дифференцированного лечения, раннее применение тромболитических препаратов, что позволяет получить наилучшие результаты у этой группы больных.
- Читать далее "Острый коронарный синдром без подъема сегмента ST - классы рекомендации экспертов АСС/АНА"
Оглавление темы "Инфаркт миокарда":- Коллаптоидная форма инфаркта миокарда - диагностика
- Диспепсическая и аритмическая формы инфаркта миокарда - диагностика
- Бессимптомный инфаркт миокарда - диагностика
- Влияние возраста на течение инфаркта миокарда - особенности
- Мелкоочаговый инфаркт миокарда - клиника, диагностика
- Острый коронарный синдром - клиника, диагностика
- Острый коронарный синдром без подъема сегмента ST - классы рекомендации экспертом АСС/АНА
- Аспирин при остром коронарном синдроме - особенности применения
- Гепарин при остром коронарном синдроме - особенности применения
- Лекарства при остром коронарном синдроме без подъема сегмента ST - особенности

