Обязательные лекарства после инфаркта миокарда
Всем пациентам после инфаркта миокарда при отсутствии противопоказаний назначаются статины: аторвастатин 20 мг (до 40 мг) или розувастатин 5-10 мг (до 20 мг) или симвастатин 20 мг в сутки. При назначении последнего следует учитывать его взаимодействие с амиодароном, верапамилом, амлодипином, эритромицином, противогрибковыми лекарственными средствами. Контроль эффективности и переносимости статинов следует осуществлять при каждом визите пациента.
Ацетилсалициловая кислота (АСК) назначается в дозе 75-100 мг в сутки неопределённо долго всем пациентам при отсутствии противопоказаний.
Всем больным после инфаркта миокарда при отсутствии противопоказаний рекомендуется назначение клопидогрела 75 мг в сутки или тикагрелора 90 мг 2 раза в сутки в течение 1 года.
Всем пациентам после инфаркта миокарда рекомендуется проведение двойной антиагрегантной терапии (АСК + клопидогрел или тикагрелор) до 12 месяцев. В ряде случаев (например, необходимость проведения плановой операции) решается вопрос о прекращении приёма антиагрегантов. Считается, что минимальный срок приёма двух антиагрегантов (АСК + клопидогрел или тикагрелор) равен 1 месяцу при установленном голометаллическом стенте и 6 месяцам при установленном стенте с лекарственным покрытием.
При наличии у больного высокого риска кровотечений (язвенная болезнь в анамнезе) назначаются ингибиторы протонной помпы (по крайней мере на 1 месяц).
При наличии тромба в левом желудочке назначается непрямой антикоагулянт варфарин (под контролем MHO) в течение 3 месяцев в сочетании с клопидогрелем при наличии установленного стента. Через 3 месяца лечения варфарином проводится ЭхоКГ контроль наличия тромба, его размеров и структуры с последующей консультацией кардиолога/кардиохирурга.
При наличии признаков дисфункции левого желудочка или явной хронической сердечной недостаточности следует рассмотреть возможность применения лекарственных средств следующих групп -бета-адреноблокаторов, ингибиторов АПФ (или блокаторов рецепторов ангиотензина 2 - сартанов), сердечных гликозидов, диуретиков, антагонистов альдостерона, ивабрадина.
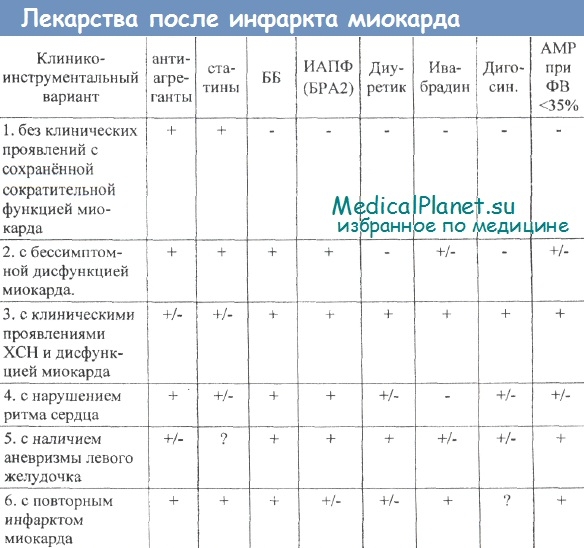
+ - применение без сомнений;
+/- - в зависимости от клинической целесообразности;
? - применение сомнительно.
Рассматривается назначение следующих лекарственных средств:
1. одного из бета-адреноблокаторов (бисопролол, метопролол, карведилол) под контролем пульса, артериального давления (АД) и интервала PQ на ЭКГ;
2. дигоксина при наличии тахисистолической формы фибрилляции предсердий (или трепетания предсердий) и невозможности (противопоказаниях) применения бета-адреноблокаторов. Дигоксин можно применять и при синусовой тахикардии при значительно сниженной фракции выброса левого желудочка по ЭхоКГ (менее 30%), а также при выраженной гипотензии, являющейся противопоказанием для назначения бета-адреноблокаторов;
3. одного из ингибиторов АПФ (рамиприл, лизиноприл, периндоприл, эналаприл). При их непереносимости (кашель) назначается один из сартанов (валсартан, кандесартан, лосартан) под контролем АД (избегать артериальной гипотензии);
4. одного из антагонистов альдостерона (спиронолактон или эплеренон) при фракции выброса левого желудочка по ЭхоКГ ниже 30% при отсутствии почечной недостаточности и гиперкалиемии;
5. одного или двух диуретиков (гидрохлоротиазид, фуросемид или торасемид) при наличии отёчного синдрома;
6. ивабрадина при наличии синусовой тахикардии и сниженной фракции выброса левого желудочка по данным ЭхоКГ, особенно при невозможности увеличения дозы бета-адреноблокатора из-за угрозы развития артериальной гипотензии.
При наличии трудно корригируемой сердечной недостаточности у больного с синусовым ритмом и широкими комплексами QRS на ЭКГ следует рассмотреть вопрос о проведении ресинхронизирующей терапии.
При наличии аневризмы левого желудочка следует провести консультацию кардиохирурга для решения вопроса о возможном оперативном лечении.
При отсутствии клинического улучшения в течение 6 месяцев после перенесённого инфаркта миокарда или возникновении ухудшения состояния пациента независимо от сроков инфаркта миокарда следует рассмотреть вопрос о реваскуляризации миокарда.
Показания к направлению пациентов после перенесённого инфаркта миокарда на консультацию к кардиологу/кардиохирургу:
1. Появление приступов стенокардии любого функционального класса.
2. Появление (усиление) одышки при физической нагрузке (ходьба) или в положении лёжа.
3. Появление отёков на нижних конечностях.
4. Возникновение блокад или нарушений ритма сердца на ЭКГ.
5. Не корригируемое высокое артериальное давление
6. Снижение фракции выброса левого желудочка по данным ЭхоКГ (симптомное или бессимптомное).
7. Желание самого пациента.
- Читать далее "Классификация артериальной гипертензии - степени, стадии, риски"
Оглавление темы "Артериальная гипертензия":- Рекомендации по динамическому наблюдению после инфаркта миокарда
- Обязательные лекарства после инфаркта миокарда
- Классификация артериальной гипертензии - степени, стадии, риски
- Диагностика гипертонии - артериальной гипертензии
- Правила измерения артериального давления - АД (Рекомендации РМОАГ, 2010)
- Тактика лечения гипертонии - артериальной гипертензии
- Лекарства для лечения гипертонии - артериальной гипертензии
- Лечение высокого давления - артериальной гипертензии у молодых лиц
- Лечение высокого давления - артериальной гипертензии у женщин в климаке
- Лечение высокого давления - артериальной гипертензии у пожилых

