Лечение ХСН (хронической сердечной недостаточности)
Цели лечения пациентов с ХСН (хронической сердечной недостаточностью) заключаются в:
- устранении симптомов и признаков ХСН;
- предотвращении госпитализаций;
- улучшении выживаемости пациентов.
Для достижения этих целей используются как медикаментозные, так и хирургические, механические и электрофизиологические методы лечения.
При ХСН следует рассмотреть возможность применения лекарственных средств следующих групп: бета-адреноблокаторов, ингибиторов АПФ (а при их непереносимости - сартанов), сердечных гликозидов, диуретиков, антагонистов альдостерона, блокатора If-каналов синусового узла ивабрадина.
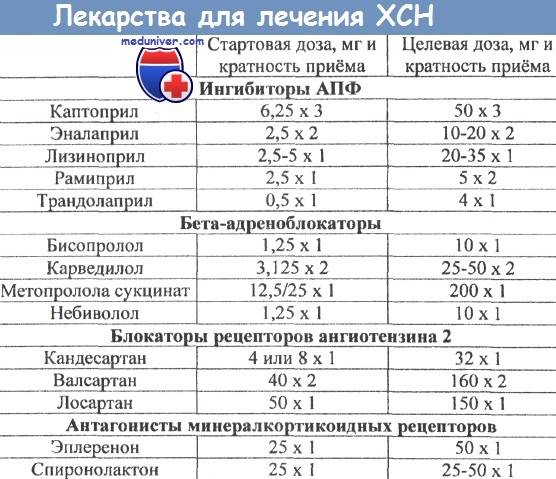
Доказано увеличение продолжительности жизни пациентов с ХСН при применении таких классов препаратов как ИАПФ, ББ, антагонисты альдостерона (антагонисты минералкортикоидных рецепторов - спиронолактон, эплеренон).
Ингибиторы АПФ и бета-адреноблокаторы рекомендуются всем пациентам с ФВ ЛЖ менее 40%.
Антагонисты минералкортикоидных рецепторов (антагонисты альдостерона) рекомендуются всем пациентам с симптомами ХСН ФК II—IV по NYHA и ФВ ЛЖ менее 35% при применении ингибиторов АПФ (или сартанов).
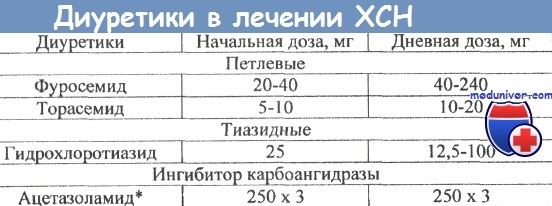
Не оказывают существенного влияния на увеличение продолжительности жизни пациентов, но уменьшают проявления ХСН такие классы лекарств, как дигоксин, диуретики.
Дигоксин назначается при наличии тахисистолической формы фибрилляции предсердий (или трепетания предсердий) и невозможности (противопоказаниях) к применению бета-адреноблокаторов. Дигоксин можно применять и при синусовой тахикардии при значительно сниженной фракции выброса левого желудочка по ЭхоКГ (менее 30%), а также при выраженной гипотензии, являющейся противопоказанием для назначения бета-адреноблокаторов.
Применение дигоксина не влияет на показатели смертности, однако ведёт к снижению числа госпитализаций по поводу ухудшения течения ХСН.
Наряду с положительными эффектами перечисленных лекарственных средств, следует помнить об их негативных воздействиях, что особенно важно при длительном лечении пациентов ХСН в амбулаторных условиях.
При лечении ББ может возникать артериальная гипотензия и гипоперфузия органов и тканей. Данный факт следует активно выявлять и при плохой переносимости пациентом гипотензии ББ следует отменить.
Следует помнить о побочных действиях дигоксина, в частности о его проаритмогенном эффекте (вплоть до желудочковых аритмий), особенно на фоне гипокалиемии. В связи с этим при лечении дигоксином следует контролировать электролиты сыворотки и функцию почек.
Ингибиторы АПФ могут вызывать такие побочные эффекты как ухудшение функции почек, гиперкалиемию, артериальную гипотензию, кашель, ангионевротический отёк. Ингибиторы АПФ следует применять у пациентов только с адекватной функцией почек (креатинин не более 221 мкмоль/л и СКФ не менее 30 мл/мин/1,73 м2) и нормальным уровнем калия сыворотки крови.
Антагонисты минералкортикоидных рецепторов (антагонисты альдостерона) могут вызывать гиперкалиемию и ухудшение функции почек. В связи с этим при применении лекарств данной группы следует контролировать функцию почек и уровень калия, особенно у пожилых лиц.
Диуретики пациентам с ХСН показаны при наличии отёчного синдрома. При применении диуретиков следует помнить об их побочных эффектах, в том числе способности петлевых и тиазидных диуретиков вызывать гипокалиемию, а также ухудшать функцию почек (необходимо контролировать СКФ).
Блокатор If-каналов синусового узла ивабрадин замедляет число сердечных сокращений и применяется при наличии синусовой тахикардии и сниженной фракции выброса левого желудочка по данным ЭхоКГ, особенно при невозможности увеличения дозы бета-адреноблокатора из-за угрозы развития артериальной гипотензии.
При наличии выраженной ХСН (2-3 стадии) не рекомендуются статины, а также НПВС, антагонисты кальция (за исключением амлодипина, который не должен применяться в качестве монотерапии), тиазолидинедионы (глитазоны) у больных сахарным диабетом.
В ряде случаев медикаментозное лечение ХСН достигает своих пределов, что проявляется рефрактерностью к назначаемым лекарствам и ухудшением течения заболевания. В таких ситуациях определённую помощь в коррекции ХСН могут оказать специальные устройства, такие как ресинхронизаторы. В норме левый и правый желудочки сокращаются синхронно.
При ХСН из-за ослабления работы левого желудочка возникает задержка его возбуждения и сокращения, что приводит к асинхронии работы всего сердца. Данное патофизиологическое явление приводит к дальнейшему прогрессированию ХСН. В связи с этим обстоятельством были разработаны специальные устройства - ресинхронизаторы, которые заставляют обе половины сердца сокращаться одновременно. Имеются убедительные факты, свидетельствующие об улучшении течения ХСН при имплантации ресинхронизаторов.
Ресинхронизатор рекомендуется устанавливать пациентам с ХСН с комплексом QRS типа блокады левой ножки пучка Гиса с синусовым ритмом для снижения риска госпитализаций и риска преждевременной смерти с QRS >120 мсек, комплексом QRS типа блокады левой ножки пучка Гиса и ФВ ЛЖ < 35%, у которых ожидаемая выживаемость в течение более 1 года с хорошим функциональным статусом.
Около половины смертей при ХСН возникают внезапно и в большинстве случаев это происходит из-за желудочковых нарушений ритма сердца. В связи с высокой вероятностью возникновения тяжёлых желудочковых нарушений ритма сердца у больных с ХСН, приводящих нередко к внезапной смерти, следует проводить её профилактику. Антиаритмические лекарства, к сожалению, не снижают риск внезапной смерти у больных ХСН, а в некоторых случаях даже могут его увеличить. В связи с этим были разработаны специальные устройства - имплантируемые кардиовертеры-дефибрилляторы (ИКД).
ИКД могут быть применены в качестве средства вторичной профилактики внезапной сердечной смерти - т.е. у пациентов, которые уже переносили эпизод остановки сердца или устойчивый пароксизм желудочковой тахикардии. Эффективность ИКД в таких случаях несомненна.
ИКД могут быть применены в качестве средства первичной профилактики - т.е. у пациентов, у которых пока не было ни эпизода внезапной смерти, ни тяжёлых желудочковых нарушений ритма сердца. В таких случаях установку ИКД следует рассматривать только после периода оптимального медикаментозного лечения не менее 3 месяцев и если ФВ ЛЖ остаётся низкой.
- Читать далее "Дилатационная кардиомиопатия (ДКМП) - диагностика, лечение"
Оглавление темы "Поликлиническая кардиология":- Классификация ХСН (хронической сердечной недостаточности)
- Лечение ХСН (хронической сердечной недостаточности)
- Дилатационная кардиомиопатия (ДКМП) - диагностика, лечение
- Гипертрофическая кардиомиопатия (ГКМП) - диагностика, лечение
- Идиопатическая лёгочная артериальная гипертензия (ИЛАГ) - причины, диагностика
- Лечение легочной гипертензии - препараты
- Хроническая тромбоэмболическая лёгочная гипертензия (ХТЭ ЛГ) - диагностика, лечение

