Признаки аномалии Эбштейна. Лечение синдрома Эйзенменгера
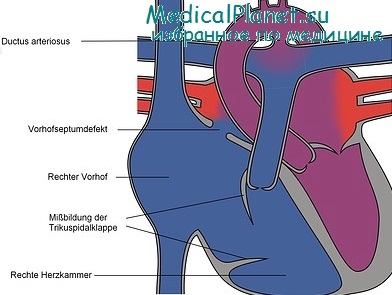
Какие три «Д» характерны для аномалии Эбштейна? Для аномалии Эбштейна характерно наличие дисплазии трикуспидального клапана со смещением (дистопией) его к верхушке ПЖ и правожелудочковой дисфункции. Дистопии подвергаются преимущественно септальная и задняя створки клапана, которые к тому же оказываются уменьшенными в размерах и спаянными со стенкой желудочка. Характерно, что передняя створка при этом удлинена.
ПЖ часто истончен и, как правило, имеется как диастолическая, так и систолическая его дисфункция. У половины пациентов имеется также сопутствующее межпредсердное сообщение - незаращенное овальное окно или ДМЖП. Кроме того, у 50% больных обнаруживаются дополнительные предсердно-желудочковые проводящие пути, что клинически может манифестировать в виде синдрома Вольфа-Паркинсона-Уайта.
Первичными осложнениями аномалии Эбштейна является трикуспидальная регургитация и правожелудочковая СН. При достаточной клинической значимости аномалии показано протезирование трикуспидального клапана тканевым протезом или (при наличии приемлемой анатомии) выполнение пластики собственного клапана.
Какая лекарственная терапия сегодня считается показанной всем пациентам с синдромом Эйзенменгера?
Термином синдром Эйзенменгера обозначается состояние, обусловленное значительным повышением давления в легочной артерии в результате левоправого шунтирования крови между системным и легочным циркуляторным руслом вследствие врожденного порока. Сброс крови слева направо приводит прежде всего к увеличению легочного кровотока и обратимому повышению давления в легочной артерии.
Однако со временем в стенках легочных сосудов развиваются необратимые структурные изменения, которые сопровождаются значительным повышением легочного сосудистого сопротивления. Когда последнее достигает величины системного сосудистого сопротивления, шунт подвергается реверсии, в результате чего сброс крови начинает происходить справа налево, что сопровождается появлением прогрессирующей гипоксии и цианоза.
Самой частой причиной синдрома Эйзенменгера является ДМЖП, реже встречаются открытый артериальный проток, АВ-септальные дефекты и ДМПП. Больные с синдромом Эйзенменгера традиционно лечились с помощью консервативной симптоматической терапии. Однако недавно полученные данные указывают на целесообразность применения пероральных селективных вазодилататоров легочного циркуляторного русла -бозентана (блокатора рецепторов эндотелина) и силденафила (промотора оксида азота). Эти препараты способствуют снижению давления в легочной артерии и увеличению функциональной емкости.
Между тем указанные средства являются весьма дорогостоящими, и, кроме того, остается неясным, у каких пациентов их полезное действие проявляется в наибольшей степени. Данных долгосрочного наблюдения, в частности позволяющих оценить влияние на летальность, также недостаточно. Несмотря на это, вопрос о применении легочных вазодилататоров должен рассматриваться соответствующим специалистом у каждого пациента с синдромом Эйзенменгера.
В каких случаях у пациентов с синдромом Эйзенменгера следует выполнять флеботомию и кровопускание?
Гипоксия, развивающаяся вследствие праволевого шунтирования у пациентов с синдромом Эйзенменгера, является мощным стимулирующим фактором продукции эритроцитов в костном мозге, что сопровождается увеличением гематокрита. Исторически флеботомия и кровопускание рутинно выполнялись у всех пациентов с синдромом Эйзенменгера, поскольку считалось, что увеличение гематокрита, как и у больных эритремией, должно способствовать увеличению риска тромботических событий.
Однако данные, накопленные в течение последних лет, указывают, что флеботомия у больных с синдромом Эйзенменгера может принести больше вреда, чем пользы (например, развитие дефицита железа, снижение толерантности к нагрузке, потенциальное увеличение риска инсульта). В связи с этим флеботомия и кровопускание стали использоваться значительно реже и только при наличии определенных показаний, а именно: 1) у пациентов с симптомами повышенной вязкости крови (головная боль, головокружение, утомляемость), с показателем гематокрита выше 65% и при отсутствии дефицита железа; 2) перед оперативным вмешательством - для улучшения гемостаза (целевой гематокрит - менее 65%). В современной практике флеботомия выполняется лишь у небольшого числа пациентов с синдромом Эйзенменгера.
Какие врожденные пороки сердца наиболее резко повышают риск нежелательных событий при беременности?
Наиболее опасными врожденными пороками сердца при беременности являются следующие:
- Неоперированные пороки синего типа
- Синдром Эйзенменгера
- Тяжелый аортальный стеноз
- Синдром Марфана с расширенным корнем аорты (более 40 мм)
- Наличие механического клапанного протеза
- Значительная систолическая дисфункция ЛЖ (ФВ 40% и менее)
В этих случаях пациентке необходимо разъяснить существенно увеличенный связанный с беременностью риск осложнений - как для нее самой, так и для плода.
- Читать далее "Варианты транспозиции магистральных сосудов. Что такое системный правый желудочек?"
Оглавление темы "Сердечно-сосудистые заболевания":- Классификация ДМЖП. Осложнения дефекта межжелудочковой перегородки
- Коарктация аорты. Показания к стентированию
- Показания к закрытию открытого артериального протока
- Диагностика синдрома Марфана. Показания к операции при дилатации корня аорты
- Что такое тетрада Фалло? Осложнения
- Признаки аномалии Эбштейна. Лечение синдрома Эйзенменгера
- Варианты транспозиции магистральных сосудов. Что такое системный правый желудочек?
- Что такое болезнь периферических артерий? Методы диагностики
- Диагностика перемежающейся хромоты. Методы диагностики
- Что такое лодыжечно-плечевой индекс? Значения в норме

