Пульмонально-митральный порок сердца. Пример пульмонально-митрального комбинированного порока
Больная В. У., 9,5 лет. Клинический диагноз: ревматизм, сердечная форма, вяло текущий процесс; эндомиокардит; недостаточность двустворчатого клапанного аппарата и стеноз левого предсердно-желудочкового отверстия.
В раннем детстве у девочки были приступы синюхи, потом приступы не повторялись. В возрасте 8 лет был констатирован порок сердца, но девочка чувствовала себя хорошо и продолжала учиться, хотя жаловалась на сильную слабость и усталость после физкультурных упражнений. Врач при осмотре обнаружил шум и увеличение границ сердца. Для уточнения диагноза девочка была направлена в ревматическую клинику.
При поступлении состояние девочки довольно тяжелое. Выраженной одышки нет, отмечается цианоз губ. Температура нормальная. Сердечно-сосудистая система: пульс правильного наполнения, ритмичный, 86 уларов в минуту; верхушечный толчок сердца разлитой, пальпируется в пятом и шестом межреберьях по сосковой линии и несколько кнаружи от нее. Границы сердца: правая граница— на 1,5 см вправо за правым краем грудины, левая — несколько не доходит до левой передней подмышечной липни, верхняя— на втором левом ребре.
При выслушивании отмечается дующий резкий систолический шум на верхушке, проводящийся к основанию и далеко влево, и выраженный пресистолический шум. Хлопающий первый и раздвоенный второй тон на верхушке. Определяется шум жесткого тембра во втором левом межреберном промежутке. Резкий акцент на втором тоне легочной артерии.
Данные электрокардиографии; правый тип; нарушение предсердно-желудочковой я внутрижелудочковой проводимости. Поражение миокарда.
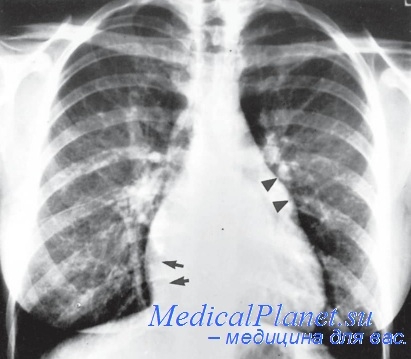
Рентгенологические данные:
1. В передней прямой позиции дуга аорты не заметна. На уровне второго левого межреберного промежутка видна округленная значительно выступающая и значительно пульсирующая на просвечивании дуга левой легочной артерии; ниже на уровне третьего левого межреберного промежутка видна уплощенная зона слабо пульсирующего ушка левого предсердия, еще ниже до диафрагмы видна округленная дуга левого желудочка. Сердечная верхушка округлена и дилятирована влево и книзу.
На правой стороне сосудистой тени видна полоса верхней полой вены. Дуга правого сердечного края округлена и расширена. Правая и левая легочные артерии и их ближайшие разветвления, входящие в состав корневых теней, значительно расширены. Значительно расширены легочные вены, впадающие в левое предсердие. Значительно выражен весь артериально-венозный рисунок легких вплоть до мелкой сетчатосги. Отмечается выраженная пульсация правой и левой легочных артерий.
2. В первой правой косой позиции передний край сердечной тени значительно дилятирован в вентральном направлении вследствие дилятации и гипертрофии правого желудочка и его пульмонального конуса. Задний край сердечной тени также значительно дилятирован дорсально. Особенно выражено дорсальное смещение контрастированного пищевода на участке в 5 см, соответствующем выпуклости дилятированного левого предсердия.
Рентгенокимограмма в передней прямой позиции показала, что левожелудочковая зона занимает 6 полос; в каждой полосе 3,5 зубца; в краниальных отделах зубцы имеют нормальную форму и амплитуду 5 мм. В верхушечных отделах зубцы укорачиваются до 1—2 мм и имеют более уплощенную вершину. Предсердная зона занимает одну полосу; предсердные зубцы имеют рассеченную уплощенную вершину; зона легочной артерии занимает 3 полосы, зубцы имеют нормальную форму, амплитуда их достигает 5 мм; аортальных зубцов на левом крае сосудистой тени не определяется.
На правом крае сосудистой тени зубцы неразличимы вследствие накладывания теней густого переплетающегося легочного рисунка. Весь правый сердечный край занят зубцами предсердного типа. Зубцы двувершинные, причем предсердный компонент равняется по величине желудочковому.
Этот случай представляет типичный «пульмонально-митральный» вариант комбинированного митрального порока с изменениями в левопредсердно-пульмонально-правожелудочковом комплексе. Особенно бросаются в глаза изменения в системе легочной артерии.
Значительная дилятация легочной артерии и ее основных ветвей, резкая пульсация округленной дуги левой легочной артерии, выраженная самостоятельная пульсация правых корневых сосудов, своеобразный жесткий тембр шума во втором левом межреберном промежутке, т. е. на мосте, соответствующем расположению легочной артерии,— все это говорит за возможность появления относительной недостаточности пульмонального клапанного аппарата [Грехем (Graham), Павински (Pawinski), Стилл (Stecll) и др.].
Для возникновения недостаточности пульмонального клапанного аппарата необходимо расширение правого желудочка и растяжение пульмонального клапанного отверстия, в результате которого и возникает незамыкание пульмональных клапанов. При митрально-пульмональном варианте комбинированного митрального порока особых застойных изменений в легких не отмечается ввиду того, что расширенная легочная артерия как бы разгружает малый круг кровообращения (Здански).
- Читать далее "Скрытое течение митрального стеноза у ребенка. Диагностика митрального порока у детей"
Оглавление темы "Рентгенография при митральном стенозе":- Рентгеноморфология митрального стеноза. Левое предсердие при митральном стенозе
- Легочно-артериальный барьер. Пример рентгенограммы митрального стеноза у ребенка
- Пример митрального стеноза у ребенка. Рентгенодиагностика митрального стеноза
- Левый желудочек при митральном стенозе. Правый желудочек при стенозе левого атрио-вентрикулярного отверстия
- Рентгенограмма при миокардите с митральным стенозом. Комбинированный митральный порок сердца
- Пример ревматического эндомиокардита. Течение митрального порока при ревматизме
- Возрастные рефлекторные реакции сердца детей
- Пульмонально-митральный порок сердца. Пример пульмонально-митрального комбинированного порока
- Скрытое течение митрального стеноза у ребенка. Диагностика митрального порока у детей
- Сердце по типу cor pulmonale. Пример формирования cor pulmonale
- Септальные линии Керли. Недостаточность аортального клапана

