Фундопликация по Ниссену. Техника фундопликации по Ниссену.
К настоящему времени разработано достаточно большое число различных антирефлюксиых операций. В основе всех этих операций лежит представление о том, что для устранения желудочно-пищеводиого рефлекса необходимо восстановить до нормальной или даже несколько увеличить длину внутрибрюшного отдела пищевода. Наиболее часто выполняющейся аитирефлюксной операцией в настоящее время является фундопликация по Ниссену. Эта операция выполняется в положении пациента на спине. Оператор располагается с левой стороны от пациента или между его ногами. Обычно для выполнения операции используют пять портов.
Может быть выполнена мобилизация левой доли печени посредством пересечения треугольной связки, однако это требуется не всегда. Обычно в свободном крае треугольной связки проходит небольшой сосуд. Диафрагмальпые сосуды остаются проксимальнее уровня препаровки тканей. При наличии сопутствующего большого дефекта в области пищеводного отверстия диафрагмы надо его устранить или хотя бы уменьшить его размер. При этом между грыжевым мешком и стенкой желудка могут быть спайки. Грыжевой мешок полностью не иссекают, однако брюшину, покрывающую область пищеводно-желудочного перехода, иссекают на всю ширину пищеводного отверстия диафрагмы.
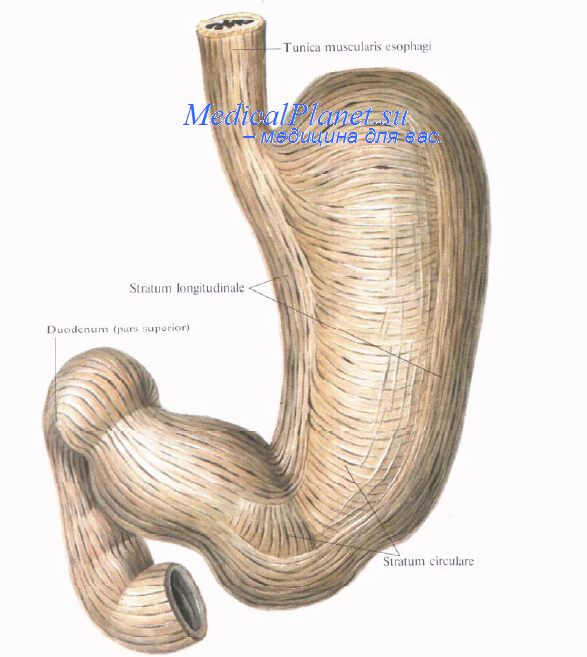
Этот разрез распространяется несколько книзу на печеночно-желудочную связку с сохранением печеночной ветви блуждающего нерва. С левой стороны этот разрез достигает левой ножи диафрагмы. В этом месте имеется желобок между пищеводом и левой ножкой, в плоскости которого и нужно выполнять рассечение тканей для мобилизации пищевода с левой стороны. При этом необходимо помнить о проходящей в этом месте ветви левой нижней диафрагмалыюй артерии. После этого выделяют правую ножку диафрагмы посредством пересечения над ней брюшины, а также пересечения части малого сальника возле пищеводно-желудочного перехода (pars flaccida).
Идентифицируется задний ствол блуждающего нерва, который проходит по заднелатеральной поверхности пищевода.
Ствол блуждающего нерва выделяют и пищевод подтягивают вперед. Мобилизуют заднюю стенку пищевода до тех пор, пока не обнаружится медиальный край левой ножки диафрагмы. Обе ножки диафрагмы на всем протяжении должны быть полностью выделены для того, чтобы можно было выполнять па них вмешательство. Желудочно-селезеночную связку пересекают, короткие сосуды желудка также лигируют и пересекают. После этого мобилизованное дно желудка проводят позади пищевода для выполнения фундопликации. Первый шов должен захватывать стенку желудка в самой высокой точке его дна с левой стороны, передний край пищеводного отверстия диафрагмы, переднюю стенку пищевода и стенку желудка в самой высокой точке его дна с правой стороны.
Края стенки желудка сближаются над пищеводом при помощи одиночных или непрерывных швов. Последний шов захватывает оба края окутывающей пищевод стенки желудка и подлежащие ткани в области пищеводно-желудочного перехода. Некоторые хирурги предпочитают накладывать этот последний шов в самом начале и затем вес остальные швы кверху. Таким образом вокруг пищевода формируется своеобразная желудочная манжета шириной 2—3 см. Пищевод при этом пропускает буж размером 60 Гг.
- Читать далее "Операции по снижению желудочной секреции. Техника снижения желудочной секреции хирургом."
Оглавление темы "Анатомия диафрагмы и желудка для хирурга.":1. Препаровка тканей при лапароскопической холецистэктомии. Техника лапароскопической холецистэктомии.
2. Брюшная поверхность диафрагмы. Хирургическая анатомия брюшной поверхности диафрагмы.
3. Пищеводное отверстие диафрагмы. Хирургическая анатомия пищеводного отверстия диафрагмы.
4. Антирефлюксные механизмы диафрагмы. Грыжи пищеводного отверстия диафрагмы.
5. Классификация грыж диафрагмы. Виды грыж пищеводного отверстия диафрагмы.
6. Желудок. Хирургическая анатомия желудка.
7. Кровоснабжение желудка. Кровеносные сосуды желудка с точки зрения хирурга.
8. Отток лимфы от желудка. Строение желудочной стенки.
9. Фундопликация по Ниссену. Техника фундопликации по Ниссену.
10. Операции по снижению желудочной секреции. Техника снижения желудочной секреции хирургом.

