Анатомия перикарда для хирурга. Анатомия плевры.
В клинической практике перикард, который виден во время торакоскопии, разделяют как бы на две части — расположенные спереди и сзади от диафрагмального нерва (n.phrenicus). Вследствие асимметрии сердца правые и левые отделы перикарда в значительной степени отличаются друг от друга.
С правой стороны значительно более доступна осмотру часть перикарда, расположенная спереди от диафрагмального нерва. Область, доступная осмотру, приблизительно прямоугольной формы и ограничена сверху дугой аорты, снизу — диафрагмой, спереди — грудиной и сзади — собственно диафрагмальным нервом.
Часть перикарда, расположенная сзади от диафрагмального нерва, труднодоступна для осмотра вследствие близости корня легкого. Легче всего поддается осмотру часть перикарда, расположенная спереди от нижней легочной вены (v.pulmonalis inferior). С левой стороны границы части перикарда, расположенной спереди от диафрагмального нерва, приблизительно такие же, как и справа, только верхней границей этой области является легочная артерия (a.pulmonalis). С левой стороны часть перикарда, расположенная сзади от диафрагмального нерва и с обеих сторон покрывающая левый желудочек, более доступна осмотру. Эта область приблизительно имеет форму треугольника и ограничена снизу диафрагмой и сзади легочной связкой и корнем легкого. На уровне верхней легочной вены (v.pulmonalis superior) эта граница достигает диафрагмального нерва и образует верхушку треугольника. Если только в перикарде нет большого количества выпота, то получить к нему доступ с помощью торакоскопических инструментов с правой стороны достаточно трудно.
С левой стороны достичь перикарда, покрывающего желудочек, и в случае необходимости вскрыть его при помощи острых инструментов достаточно легко как спереди, так и сзади от диафрагмального нерва. Удалять жидкость из перикарда лучше всего в области заднего треугольника.
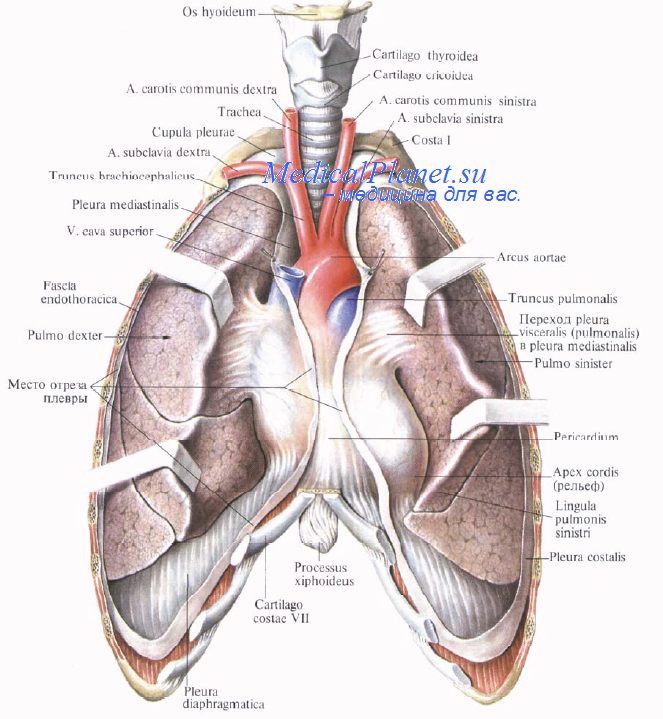
Плевра. Анатомия плевры.
Анатомически плевра разделена на висцеральную, окутывающую легкие, и париетальную, покрывающую внутреннюю поверхность грудной клетки, диафрагму и средостение. В клинической практике неизмененную висцеральную плевру невозможно отделить от подлежащей ткани легкого. Относительно легко можно отделить только диафрагмальную плевру от периферической мышечной части диафрагмы. При попытках отделить плевру от большей части средостения имеется опасность повреждения сосудов и нервов, поэтому еще раз хочется подчеркнуть, что диафрагмальный нерв является анатомическим ориентиром, определяющим заднюю границу любых лечебных манипуляций на плевре. Сверху париетальная плевра покрывает надплевральную мембрану, так называемую фасцию Сибсона (Sibson)] или сливается с ней.
Во время операции хирургу бывает достаточно трудно отдифференцировать в грудной клетке фасцию Сибсона как отдельную пластинку, однако позади нее проходят ствол плечевого сплетения (plexus brachialis) и подключичные артерия (a.subclavia) и вена (v.subclavia). Париетальная плевра может быть отделена от подлежащих тканей грудной стенки достаточно легко в любом месте се вогнутой поверхности. Под непосредственным контролем зрения с использованием только одного порта в грудную клетку через отдельный разрез можно ввести тупой инструмент и, приподнимая им париетальную плевру, можно легко войти в слой и отделять плевру на любом протяжении. После этого отделенную от подлежащих тканей плевру можно иссечь без особого труда и практически бескровно.
При этом в области верхушки необходимо соблюдать особую осторожность, чтобы не повредить анатомические образования, расположенные сразу выше надплевральной мембраны (см. ранее). Сзади и медиально на этом уровне проходят шейная симпатическая цепочка и нижний шейный (звездчатый) ганглий, расположенный между основанием, поперечного отростка VII шейного позвонка и шейкой I ребра.
При отсутствии какой-либо патологии со стороны париетальной плевры плеврэктомия обычно выполняется достаточно легко, и пролегающие под листком плевры сосуды и нервы при этом обычно не повреждаются. Межреберные артерии (aa.intercostales), которые являются ветвями грудного отдела аорты, как правило, бывают видны под листком париетальной плевры в паравертебральных канавках. Также можно видеть и межреберные вепы (vv.intercostales), сопровождающие межреберные артерии и вливающиеся в непарную (v.azygos) и полунепарную (v.hemiazygos) вены. С правой стороны достаточно легко идентифицируется непарная вена, которая проходит вдоль тел позвонков, поворачивает кпереди па уровне IV грудного позвонка, пересекает пищевод и трахею сразу выше основания правого главного бронха и впадает в верхнюю полую вену (v.cava superior).
Межреберные нервы (nn.intcrcostaies) выходят из межпозвоночных отверстий и проходят в составе межреберного сосудисто-нервного пучка с каждой стороны. Спереди, рядом с латеральным краем грудины с каждой стороны, проходят внутренние грудные артерии (aa.thoracica interna) и сопровождающие их вепы (vv.thoracica interna). Внутренние грудные артерии отходят от подключичных артерий, однако на расстоянии приблизительно 2 — 3 см от их начала они скрываются в окружающей жировой ткани. Тем не менее внутренние грудные артерии обычно также бывают хорошо видны, равно как и их ветви. Латерально от внутренних грудных артерий отходят веточки к межреберным мышцам, медиально — перфорирующие ветви, которые пронизывают грудные мышцы (mm.pectorales).
Кроме того, от внутренних грудных артерий отходят также медиастииальпые и перикардиальпые ветви, из которых первая ветвь, перикардиально-диафрагмальная артерия (a.pericardiacophrcnica) достаточно большого размера. На уровне диафрагмы внутренняя грудная артерия переходит в верхнюю надчревную артерию (a.cpigastrica superior).
Глубже от медиастинальной плевры с правой стороны проходит непарная вена. Грудной лимфатический проток при торакоскопии не виден, по место его расположения можно определить ниже. Он входит в грудную клетку через аортальное отверстие диафрагмы, располагаясь между задпелатеральными участками вогнутой поверхности дуги аорты и грудными позвонками, медиально от непарной вены и сзади от пищевода. Как правило, хотя иногда бывают различные отклонения, на уровне тела V грудного позвонка грудной лимфатический проток поворачивает влево и проходит глубже в средостении позади пищевода. Обычно грудной лимфатический проток не бывает виден, но если отпрепарировать жировую клетчатку между пищеводом, непарной веной и телами грудных позвонков сразу выше диафрагмы, то в этой области в большинстве случаев проток можно обнаружить.
Однако примерно у 3% индивидов вместо одного крупного лимфатического протока имеются несколько мелких канальцев, которые, кроме того, могут проходить в различных направлениях. Правый блуждающий нерв (п.vagus dexter) в верхней его части между трахеей и пищеводом обычно не бывает виден, равно как и его возвратная гортанная ветвь (n.laryngeus recurrens dexter). Правый блуждающий нерв можно увидеть глубже, под медиастинальной плеврой, в том месте, где он проходит сзади от основания правого главного бронха к стенке пищевода. Левый блуждающий нерв (п.vagus ainister) у пациентов с пониженной массой тела можно увидеть при вхождении его в грудную клетку между левой общей сонной (a.carotis communis sinistra) и подключичной (a.subclavia) артериями. Он пересекает дугу аорты и исчезает позади корня легкого. Место отхождения левого возвратного гортанного нерва (n.laryngeus recurrens sinister) можно видеть на уровне нижней поверхности дуги аорты. Сам левый возвратный гортанный нерв обычно при этом не виден.
Учебное видео анатомии плевры и ее топографии в средостении
- Читать далее "Легкие. Анатомия легких для хирурга."
Оглавление темы "Анатомия перикарда. Симпатический ствол.":1. Кровоснабжение пищевода. Венозный отток.
2. Отток лимфы от пищевода. Иннервация пищевода.
3. Строение стенки пищевода. Слои стенки пищевода.
4. Анатомия перикарда для хирурга. Анатомия плевры.
5. Легкие. Анатомия легких для хирурга.
6. Анатомия левого легкого для хирурга. Топография левого легкого.
7. Торакоскопический доступ. Симпатическая цепочка для хирурга.
8. Хирургические доступы к симатической цепочке. Варианты доступа к симатической цепочке.
9. Показания к торакоскопической симпатэктомии. Техника торакоскопической симпатэктомии.
10. Этапы торакоскопической симпатэктомии. Методика торакоскопической симпатэктомии.

