Декомпенсация беременных при синдроме Эйзенменгера. Ведение беременности и родов при синдроме Эйзенменгера
Беременность на фоне напряженных компенсаторных процессов у больных с синдромом Эйзенменгера вызывает другой тип приспособительной реакции. Декомпенсация кровообращения наступает при недостаточности правого желудочка — его выраженной дилатации. К имеющимся признакам недостаточности кровообращения, таким как уменьшение величины минутного объема сердца, присоединяется нарушение одного из основных механизмов компенсации кровообращения — ухудшение сократимости миокарда правого желудочка и его дилатация.
Таким образом, дополнительная нагрузка во время беременности у пациенток с легочной гипертензией вызывает значительную дилатацию правого желудочка, что является признаком декомпенсации кровообращения.
Если же на фоне прогрессирующей беременности имеется физиологическое увеличение полости левого желудочка, это свидетельствует об обеспечении органного кровотока и компенсации кровообращения.
При нарушении и срыве компенсаторных процессов во время беременности не происходит увеличения минутного объема сердца, о чем свидетельствуют «застывшие размеры» полости левого желудочка на фоне выраженной дилатации правого. Неадекватность величины минутного объема сердца, о чем свидетельствуют небольшие размеры левого желудочка, вызывает нарушение органного кровотока, которое в совокупности с выраженными проявлениями нарушения сократительной функции миокарда, приводит к летальному исходу. Индекс ЛЖ/ПЖ, равный и менее 1,2, свидетельствуете необратимых нарушениях компенсации сердца.
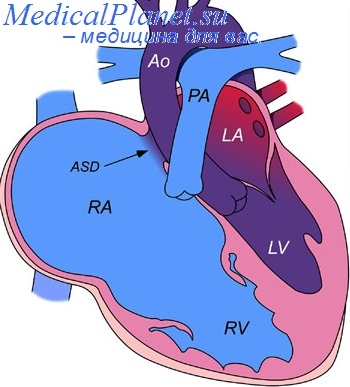
Исходя из анализа литературных данных и опыта работы специализированного роддома при 67 городской больнице, выработана следующая тактика ведения беременных с наличием синдрома Эйзенменгера:
1. Периодическое кардиологическое исследование с целью выявления доклинических признаков декомпенсации кровообращения.
2. Немедленная госпитализация при появлении малейших признаков ухудшения состояния.
3. Тщательный мониторинг состояния плода с оценкой фетометрических показателей, кардитокографический динамический контроль.
4. Назначение глюкокортикоидов после 30—32 недели беременности в связи с вторичной надпочечниковой недостаточностью.
5. С целью улучшения реографических свойств крови и легочного кровотока показано применение антиагрегантов (индометацин, аспирин).
6. Показано оксигенотерапия с применением высоких концентраций кислорода (Midwal J.etal., 1978).
7. Досрочное индуцированное родоразрешение (лучше используя условия ГБО) преимущество отдается родам через естественные родовые пути с исключением второго периода путем наложения акушерских щипцов.
Детская смертность, по данным Batson G.A. et al. (1974), при данной патологии также велика и достигает 33%. Авторы наблюдений отмечают низкую массу новорожденных, несмотря на доношенную беременность, и наличие врожденных пороков сердца (Бейлин А.Л., 1976).
- Вернуться в оглавление раздела "акушерство"
Оглавление темы "Митральные и комбинированные пороки сердца у беременных":1. Аномалия Эбштейна у женщины. Беременность при аномалиях Эбштейна
2. Патология митрального клапана у беременных. Недостаточность митрального клапана при беременности
3. Двойное устье митрального клапана у беременных. Беременность при двойном устье митрального клапана
4. Пролапс митрального клапана у беременных. Диагностика пролапса митрального клапана у беременной
5. Эхокардиография при пролапсе митрального клапана. Синдром Эйзенменгера у беременных
6. Клиника синдрома Эйзенменгера у беременных. Диагностика синдрома Эйзенменгера
7. Эхокардиография при синдроме Эйзенменгера у беременных. Сонографические признаки синдрома Эйзенменгера
8. Беременность и синдром Эйзенменгера. Течение беременности при синдроме Эйзенменгера
9. Роды при синдроме Эйзенменгера. Смертность беременных при синдроме Эйзенменгера
10. Декомпенсация беременных при синдроме Эйзенменгера. Ведение беременности и родов при синдроме Эйзенменгера

