Секвестрация легкого плода. Диагностика секвестрации легкого у плода.
Секвестрация легкого - это порок развития, при котором часть аномально развитой легочной паренхимы отделяется от неизмененного легкого. Секвестр не связан с воздухоносными путями и не имеет функционального кровотока. Кровоснабжение секвестра, в отличие от других аномалий развития легких, осуществляется изолированным сосудом, отходящим непосредственно от аорты.
Детские хирурги определяют легочную секвестрацию как «кистозное образование нефункциони-рующей легочной ткани, не имеющее явной связи с трахеобронхиальным деревом и получающее артериальное кровоснабжение целиком (или почти целиком) из аномально развитых системных сосудов». В 1974 г. исследования R. Sade и соавт. показали, что правильнее употреблять термин «спектр легочной секвестрации», поскольку существуют различные комбинации системного и легочного кровоснабжения и венозного дренажа как нормальной, так и измененной части легкого. Нормальная часть легкого может получать кровь из аномальных сосудов системного происхождения, в то время как секвестр может быть и без аномального кровоснабжения. Спектр легочной секвестрации состоит из множества переходящих друг в друга форм заболеваний. Он начинается с аномального кровоснабжения обычной по структуре легочной ткани и заканчивается с нарушенным строением паренхимы с нормальным кровоснабжением.
Существуют две формы легочной секвестрации: интрапобарная и экстралобарная. При интралобарном варианте порока патологический процесс локализуется в паренхиме легкого, тогда как при экстрапобарном процессе - за пределами висцеральной плевры. Интрапобарная секвестрация формируется в том случае, когда процесс отделения части первичной кишки завершается до образования плевры. Таким образом, нормальная и измененная части легкого имеют общую плевру. Интрапобарная секвестрация - самая частая форма этой аномалии. На нее приходится до 90% всех случаев, и только в 10% наблюдений регистрируются экстралобарные формы. Интралобарный секвестр чаще располагается в нижних долях легких.
Если отделение секвестра происходит после формирования плевры, аномальная часть легкого будет располагаться вне здоровой паренхимы и будет иметь собственную плевру, т.е. возникает экстрапобарная секвестрация. Абдоминальная экстрапобарная секвестрация может представлять собой ретроперитонеальное образование или кисту, примыкающую к желудку и иногда с ним соединяющуюся. В подавляющем большинстве наблюдений (77,4%) секвестрированное легкое обнаруживается между нижней долей и диафрагмой, но возможна интраперикарди-альная, медиастенальная, поддиафрагмальная локализация экстралобарного секвестра. Экстрапобарная секвестрация может быть двусторонней. Артериальное кровоснабжение осуществляется в основном из нисходящей аорты, венозный отток обычно осуществляется через пищеводные вены или нижнюю полую вену, но в 25% случаев венозное кровообращение идет через легочные вены.
Гистологически экстрапобарная легочная секвестрация характеризуется наличием мелких кистозных образований в легочной паренхиме, выстланных бронхиальным эпителием, но не связанных с бронхиолами. Типичным для этого порока является наличие системных артерий, которые, в отличие от легочных сосудов, не располагаются параллельно ветвям бронхиального дерева. Интрапобарная секвестрация характеризуется наличием кубического или плоского эпителия, выстилающего кисты, которые содержат слизь или гной.
Трахеобронхиальное дерево развивается из выпячивания вентральной стенки первичной кишки. Легочная секвестрация является одним из бронхопульмональных пороков развития этой структуры. Предположительно существует два варианта возникновения секвестра. При первом в ранние сроки беременности от гортанно-трахеального выроста первичной кишки отделяется небольшая часть, которая в последствии формирует легочный секвестр. При втором, в силу не установленных причин в развивающемся легком часть его паренхимы утрачивает связь с основной массой с последующим возникновением секвестра. В любом случае возникновение этого порока происходит до разделения системы кровообращения набольшой и малый круги, поскольку, как уже упоминалось выше, кровоснабжение секвестра осуществляется не легочной артерией, а аортой.
Легочная секвестрация относится к редким порокам развития, поэтомучастотаэтого порока до сих пор точно не установлена. В основном в литературе описаны отдельные клинические наблюдения по пренатальной диагностике легочной секвестрации. Серии исследований не превышают 8-10 случаев.
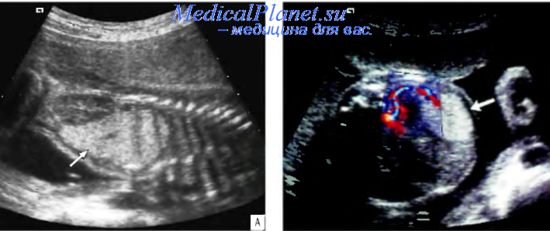
Дородовая диагностика легочной секвестрации основывается на данных эхографического исследования. Измененная часть легкого имеет повышенную эхогенность, четкие контуры и однородную структуру. Принципиально важным моментом пренатального выявления этого порока является обнаружение отдельного питающего сосуда, отходящего от аорты. ЦДК оказывает существенную помощь в идентификации системного кровоснабжения секвестрированного легкого.
В исследованиях R. Ruano и соавт. был рассмотрен вопрос применения трехмерной эхографии в диагностике легочного секвестра. Авторы проанализировали 8 случаев из собственной практики, когда у плода визуализировался гиперэхогенныи участок легкого. Дифференциальный диагноз проводился между КАПРЛ и легочной секвестрацией. Интересно, что при двухмерной эхографии ни в одном из 8 случаев авторам не удалось обнаружить питающий сосуд с помощью ЦДК. Исследования в режиме 3D в 2 наблюдениях позволили выявить этот сосуд и подтвердить наличие у плода секвестрации. Случаев ложноположительной диагностики с помощью трехмерной эхографии у этих исследователей не было.
Несмотря на то, что легочная секвестрация и КАПРЛ III типа отличаются по этиологии и патогенезу, их пренатальные проявления очень похожи, поэтому далеко не во всех случаях можно поставить точный диагноз в пренатальном периоде. Более того, обе аномалии могут исчезать к III триместру. P. Morville и соавт. предположили, что определенную роль в исчезновении секвестра может играть окклюзия питающего сосуда.
Экстралобарные формы диагностируются достаточно просто в связи с тем что секвестр, расположенный вне здорового легкого, по эхогенности существенно отличается от окружающих тканей и хорошо визуализируется при ультразвуковом исследовании. Тем не менее выявление образования повышенной эхогенности под диафрагмой или ниже в брюшной полости не всегда вызывает у исследователя ассоциацию с аномалией легкого. В начале нашей практики наиболее частым первоначальным диагнозом в этой ситуации было опухолевое образование брюшной полости (тератома). Диагноз экстралобарной легочной секвестрации удавалось поставить только при использовании ЦДК.
Легочная секвестрация может сочетаться с другими пороками развития. В связи с тем что аномалия относится к бронхопульмональным порокам первичной кишки, возможны сочетания с другими нозологическими формами из этой группы: трахеопищеводным свищом, удвоением пищевода, нейроэнтеральными кистами и т.д. Внелегочные аномалии чаще (до 60% случаев) регистрируются при экстралобарной секвестрации. При этой патологии описаны сочетания с диафрагмальной грыжей, пороками сердца, аномалиями опорно-двигательной системы и др. По данным В. Savic и соавт., около 60% плодов с экстралобарной секвестрацией имеют сочетанные аномалии, в основном диафрагмальные грыжи (28%), другие аномалии легких (10%) и пороки сердца (8%). Лишь 14% приходится на другие пороки развития.
Кроме того, при аномалиях кровоснабжения измененного участка постепенно у плода формируется левоправый шунт, который приводит к сердечной недостаточности и возникновению НВП. Присоединение НВП является крайне неблагоприятным фактором.
Хромосомные нарушения не характерны для легочной секвестрации. По нашему мнению, пренатальное кариотипирование следует предлагать в случае пролонгирования беременности, поскольку информация о плоде в этом случае должна быть максимально полной.
Прогноз при легочной секвестрации зависит от наличия сочетанных аномалий развития и присоединения НВП. В подавляющем большинстве этих случаев в постнатальном периоде регистрируются летальные исходы. При наличии у плода изолированного секвестра диагноз требует подтверждения после рождения на основании данных компьютерной томографии или магнитно-резонансного исследования. Существенную помощь хирургам оказывает ангиография, поскольку этот метод даетточную информацию о расположении аномальных сосудов и позволяет избежать такого интраоперационного осложнения как кровотечение. Измененный участок легкого должен быть удален, поскольку в противном случае существует риск его инфицирования с образованием абсцесса, а также нарастания признаков сердечно-сосудистой недостаточности. Обычно методом выбора является лобэктомия, реже сегментэктомия или эмболизация питающего сосуда. Удаление значительной части легкого, как правило, не вызывает каких-либо последствий со стороны функции дыхания, поскольку альвеолы продолжают развиваться до 5-летнего возраста и легкие постепенно компенсируют потерянный объем.
- Читать далее "Бронхогенная киста. Диагностика бронхогенных кист у плода."
Оглавление темы "Врожденные пороки легких у плода.":1. Скелетные дисплазии. Поражения грудной клетки при скелетных дисплазиях.
2. Обструктивные поражения гортани, трахеи, бронхов плода.
3. УЗИ диагностика поражения гортани, трахеи, бронхов плода.
4. Кистозно-аденоматозный порок развития легкого. Пороки развития легких у плода.
5. УЗИ диагностика кистозно-аденоматозного порока развития легкого. Раняя диагностика КАПРЛ у плода.
6. Дифференциальная диагностика кистозно-аденоматозного порока развития легкого. Признаки КАПРЛ у плода.
7. Прогноз кистозно-аденоматозного порока развития легкого. Исход КАПРЛ у плода.
8. Секвестрация легкого плода. Диагностика секвестрации легкого у плода.
9. Бронхогенная киста. Диагностика бронхогенных кист у плода.
10. Врожденные пороки сердца у плода. Методы исследования сердца плода.

