Хронический панкреатит у детей. Причина и диагностика
Хронический рецидивирующий панкреатит у детей часто бывает наследственным вследствие врожденного порока системы протоков поджелудочной железы или желчных путей. Наследственный панкреатит передается по аутосомно-доминантному типу с неполной пенетрантностью, но различной экспрессивностью. Симптомы обычно развиваются в первые 10 лет жизни ребенка, однако на первом этапе они легкие. Длительность каждого приступа до самостоятельной ремиссии составляет 4-7 дней, но по мере взросления ребенка их тяжесть повышается.
Диагноз наследственного панкреатит можно установить по характерным сведениям семейного анамнеза. Обследование в период ремиссии не дает каких-либо четких признаков заболевания, за исключением кальцификации поджелудочной железы, ее ложных кист или недостаточности поджелудочной железы. Ген наследственного панкреатита обнаружен на длинном плече хромосомы 7 и назван геном катионного трипсиногена. Описаны разнообразные мутации гена у больных с наследственным панкреатитом. Патолфизиология наследственного панкреатита неясна.
Согласно одной теории, катионный трипсиноген склонен к самоактивации и имеет чувствительную к трипсину точку расщепления. Утрата этой точки расщепления вследствие мутации соответствующего гена способствует самоперевариванию поджелудочной железы. Согласно другой теории, измененный катионный трипсиноген способен к более быстрой самоактивации по сравнению с нормальным трипсиногеном. Рецидивирующий или хронический панкреатит отмечают и при мутации других генов (например, гена муковисцидоза CFTR, особенно в области 5Т-промотора, а также гена SPINK1 — ингибитора трипсина поджелудочной железы).
Другие состояния, ассоциирующиеся с хроническим рецидивирующим панкреатитом, — гиперлипидемия (типы I, IV и V), гиперпаратиреоз и аскаридоз. В прошлом большинство случаев рецидивирующего панкреатита у детей рассматривали как идиопатическое заболевание, однако открытие по меньшей мере трех семейств генов, отвечающих за рецидивирующий панкреатит, способно изменить это положение. Врожденные нарушения системы протоков поджелудочной железы (например, раздвоенная поджелудочная железа) встречаются значительно чаще, чем полагали ранее.
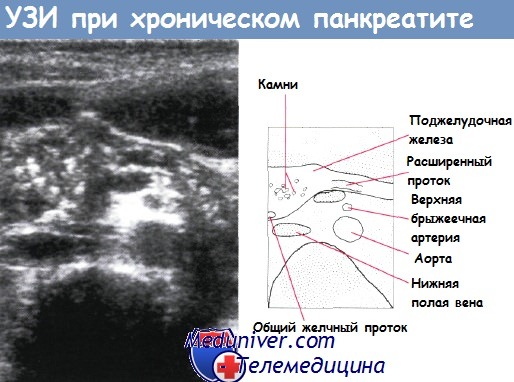
Любому ребенку с двумя эпизодами панкреатита и более показано тщательное обследование. Определяют сывороточный уровень липидов, содержание кальция и фосфатов, исследуют кал на аскариды и уровень хлора в поте. Кроме того, выполняют оценку генов наследственного панкреатита, SPINK1 и CFTR, проводят обзорную рентгенографию живота на предмет кальцификатов поджелудочной железы. В процессе УЗИ или КТ живота оценивают ложные кисты поджелудочной железы. Кроме того, пациентам с рецидивирующим панкреатитом исключают конкременты желчных путей.
Эндоскопическая ретроградная холангиопанкреатография или магнитно-резонансная холангиопанкреатография позволяют оценить анатомию поджелудочной железы; они обязательны у пациентов, которым планируют операцию. Одно из этих исследований следует выполнять всем пациентам с идиопатическим, длительным или рецидивирующим панкреатитом, а также с наличием ложных кист поджелудочной железы перед оперативным вмешательством. В ходе эндоскопического вмешательства выполняют сфинктеротомию, удаляют конкременты, устанавливают эндопротезы в желчные пути или протоки поджелудочной железы. Эти методы позволяют избежать операции в тех случаях, в которых ранее она была неизбежна.
По мере накопления опыта применения этой методики магнитно-резонансная холангиопанкреатография может дополнить или заменить эндоскопическую ретроградную холангиопанкреатографию.
- Рекомендуем ознакомиться со статьей "Ложная киста поджелудочной железы. Панкреатическая холера - синдром Вернера-Моррисона"
Оглавление темы "Патология поджелудочной железы и печени у ребенка":- Острый панкреатит. Причина и клиника
- Диагностика и лечение острого панкреатита
- Хронический панкреатит у детей. Причина и диагностика
- Ложная киста поджелудочной железы. Панкреатическая холера - синдром Вернера-Моррисона
- Эмбриогенез (развитие) печени и желчных путей
- Гистология печени. Метаболизм углеводов в печени
- Метаболизм жиров в печени. Биотрансформация в печени
- Патоморфология печени. Холестаз и цирроз
- Гепатомегалия и желтуха у детей
- Проявления заболеваний печени у детей: зуд, гемангиомы, эритема, портальная гипертензия
- Нюансы спортивного питания, о которых редко говорят

