Механизмы развития (патогенез) хронического лимфоцитарного лейкоза
Хроническая лимфоцитарная лейкемия и мелкоклеточная лимфоцитарная лимфома - два состояния различаются только по степени лимфоцитоза в периферической крови. У большинства пациентов лимфоцитоз соответствует диагностическому критерию хронической лимфоцитарной лейкемии (ХЛЛ) (абсолютное количество лимфоцитов > 4000 клеток/мм3). В западном мире ХЛЛ является наиболее частой лейкемией среди взрослых. В США ежегодно регистрируют 15 тыс. новых случаев ХЛЛ. Средний возраст — 60 лет. Соотношение мужчин и женщин составляет 2:1.
На долю мелкоклеточной лимфоцитарной лимфомы (МЛЛ) приходится только 4% неходжкинских лимфом. В Японии и других странах Азии XЛЛ/МЛЛ встречаются гораздо реже, чем на Западе.
Морфология. Лимфоузлы диффузно заполнены инфильтратом, состоящим преимущественно из малых лимфоцитов диаметром 6-12 мкм, с круглыми или слегка неправильной формы ядрами, конденсированным ядерным хроматином и скудной цитоплазмой. Также присутствует разное количество пролимфоцитов (крупных клеток с хорошо заметным одиночным, центрально расположенным ядром). Они часто образуют рыхлые агрегаты, называемые центрами пролиферации, которые содержат митотически активные клетки. Наличие центров пролиферации служит патогномоничным признаком ХЛЛ/МЛЛ. Кровь содержит большое количество малых круглых лимфоцитов с конденсированным ядерным хроматином и скудной цитоплазмой.
Некоторые из этих клеток повреждаются в процессе приготовления мазков, образуя дегенерирующие лейкоциты (так называемые «тени Гумпрехта»). Костный мозг почти всегда содержит интерстициальные инфильтраты или агрегаты опухолевых клеток. Практически всегда инфильтраты обнаруживаются также в белой и красной пульпе селезенки и по ходу сосудов портальной системы печени.
Иммунофенотип. XЛЛ/МЛЛ имеют особый иммунофенотип. Опухолевые клетки экспрессируют общие В-клеточные маркеры CD19 и CD20, а также CD23 и CD5; последний обнаруживается в небольшой субпопуляции нормальных В-клеток. Типичным является также низкий уровень экспрессии поверхностных Ig (обычно IgM или IgM и IgD).
Молекулярный патогенез. В отличие от большинства других злокачественных лимфоидных неоплазий хромосомные транслокации при XЛЛ/МЛЛ встречаются редко. Чаще всего обнаруживаются делеции 13q14.3, 11q и 17р, а также трисомия по 12-й хромосоме (12q). Делетированная область 13-й хромосомы включает две микроРНК (mirl5a и mirl6-l) как отражение возможного присутствия генов-супрессоров опухолей. Секвенирование ДНК показало, что при некоторых ХЛЛ/МЛЛ гены Ig подверглись соматическим гипермутациям, тогда как в других случаях остались интактными, свидетельствуя о том, что опухоль возникла либо из В-клеток памяти, покинувших герминативный центр, либо из наивных В-клеток.
По неизвестным причинам опухоли с отсутствием мутаций сегментов Ig (т.е. предположительно возникшие из наивных В-клеток) отличаются более агрессивным течением.
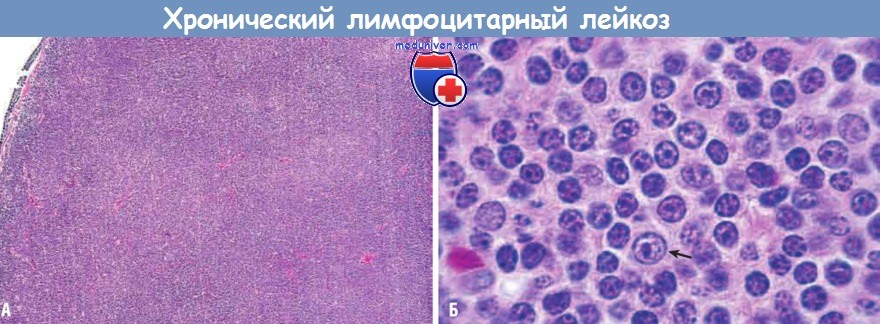
(А) При малом увеличении видно диффузное разрушение структуры лимфоузла.
(Б) При большом увеличении видно, что большинство опухолевых клеток представляют собой округлые малые лимфоциты.
Также присутствует пролимфоцит — крупная клетка с центрально расположенным ядром (стрелка).
Рост опухолевых клеток при ХЛЛ/МЛЛ в основном ограничен центрами пролиферации, где клетки должны получать критические сигналы из микроокружения. Стромальные клетки в центрах пролиферации, по-видимому, экспрессируют разнообразные факторы, стимулирующие активность фактора транскрипции NF-kB, способствующего росту и выживаемости опухолевых клеток.
Клинические признаки. Ко времени постановки диагноза заболевание часто клинически никак не проявляется. Первые проявления неспецифичны: быстрая утомляемость, потеря аппетита, снижение массы тела. Генерализованная лимфаденопатия и гепатоспленомегалия обнаруживаются у 50-60% пациентов с симптомами. Количество лейкоцитов крайне вариабельно. У пациентов с МЛЛ и вовлечением костного мозга может быть лейкопения, тогда как у пациентов с ХЛЛ и обширной опухолевой диссеминацией количество лейкоцитов иногда достигает 200 тыс. клеток/мм3.
Однако в некоторых бессимптомных случаях моноклональные В-клетки CD5+ присутствуют в периферической крови в таком малом количестве, что диагноз «хроническая лимфоцитарная лейкемия» не оправдан. Эти аномальные В-клетки часто имеют хромосомные аберрации, схожие с обнаруживаемыми при ХЛЛ, например делеции 13q и трисомию по 12-й хромосоме. Тем не менее только у 1% таких пациентов в течение года развивается симптоматическая ХЛЛ, предположительно вследствие дополнительных генетических повреждений, до сих пор не идентифицированных. В крови некоторых пациентов обнаруживается небольшой подъем уровня моноклональных Ig.
ХЛЛ/МЛЛ нарушают иммунные функции, причем механизмы этих нарушений неизвестны. Обычно выявляют гипогаммаглобулинемию, способствующую повышению восприимчивости к инфекциям, особенно вызываемым бактериями. У 10-15% пациентов развивается гемолитическая анемия или тромбоцитопения, обусловленная аутоантителами, которые продуцируют неопухолевые В-клетки.
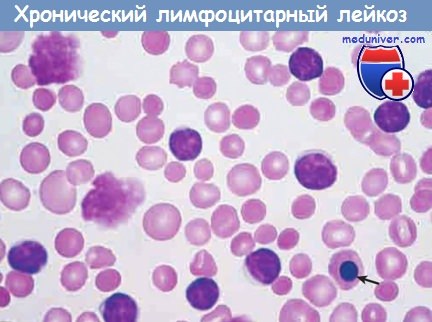
Этот мазок периферической крови содержит большое количество малых круглых лимфоцитов с конденсированным ядерным хроматином и скудной цитоплазмой.
Характерным является присутствие разрушенных опухолевых клеток (дегенерирующих лейкоцитов).
Сопутствующая аутоиммунная гемолитическая анемия объясняет наличие сфероцитов (гиперхромных круглых эритроцитов).
Видна эритроидная клетка с ядром (стрелка).
В этом случае их наличие может быть обусловлено преждевременным высвобождением клеток-предшественников вследствие тяжелой анемии
или инфильтрацией костного мозга опухолью (лейкоэритробластоз) либо обоими факторами.
Течение и прогноз заболевания крайне вариабельны и зависят главным образом от клинической стадии. Общая медиана выживаемости составляет 4-6 лет, однако у индивидов, имевших минимальное развитие опухоли на момент постановки диагноза, медиана выживаемости выше 10 лет. Другие факторы, определяющие неблагоприятный прогноз:
(1) присутствие делеций 11q и 17р;
(2) отсутствие соматической гипермутации;
(3) экспрессия белка ZАР-70, усиливающего сигналы, генерируемые Ig-рецепторами.
В целом для лечения используют химиотерапию, нацеленную на устранение симптомов. Все более широкое применение находит иммунотерапия антителами к поверхностным белкам опухолевых клеток ХЛЛ/МЛЛ, в частности CD20 и CD52. Для относительно молодых людей возможна трансплантация костного мозга.
Дополнительный фактор, влияющий на выживаемость пациентов, — склонность ХЛЛ/МЛЛ к трансформации в более агрессивную опухоль. Речь идет о пролимфоцитарной трансформации (15-30% случаев) или превращении в диффузную В-крупноклеточную лимфому (синдром Рихтера) (5-10% случаев).
Пролимфоцитарная трансформация характеризуется прогрессирующими цитопенией и спленомегалией и увеличением количества пролимфоцитов в периферической крови. О трансформации в диффузную В-крупноклеточную лимфому часто свидетельствует быстрое увеличение опухоли в лимфоузле или селезенке. Указанные трансформации, вероятно, происходят вследствие дополнительных, пока еще неизвестных мутаций, стимулирующих рост опухоли. Опасны как пролимфоцитарная, так и крупноклеточная трансформации. Продолжительность жизни таких больных составляет менее 1 года.
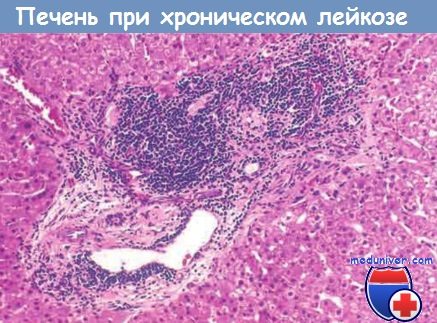
При малом увеличении виден типичный перипортальный лимфоцитарный инфильтрат.
- Вернуться в оглавление раздела "Патофизиология"
Оглавление темы "Патогенез болезней":- Механизмы развития (патогенез) метастазов опухолей в сердце
- Механизмы развития (патогенез) осложнений трансплантации сердца
- Образование клеток крови (дифференцировка)
- Механизмы развития (патогенез) лейкопении и агранулоцитоза
- Механизмы развития (патогенез) лейкоцитоза
- Механизмы развития (патогенез) лимфаденита
- Механизмы развития (патогенез) неоплазий лейкоцитов
- Механизмы развития (патогенез) лимфоцитарного лейкоза и лимфомы
- Механизмы развития (патогенез) острого лимфоцитарного лейкоза
- Механизмы развития (патогенез) хронического лимфоцитарного лейкоза

