Механизмы развития (патогенез) внебольничной пневмонии
Внебольничные пневмонии могут быть бактериальными или вирусными. Часто бактериальная инфекция развивается вслед за вирусной инфекцией верхних дыхательных путей. Инвазия легочной паренхимы бактериями приводит к заполнению альвеол воспалительным экссудатом, что обусловливает уплотнение легочной ткани. Вид пневмонии определяют многие факторы: конкретный этиологический агент, реакция макроорганизма на возбудитель, степень распространения процесса.
Предрасполагающими к острой пневмонии факторами являются детский и пожилой возраст, хронические заболевания (ХСН, ХОБЛ, сахарный диабет и др.), врожденный либо приобретенный иммунодефицит, снижение или отсутствие функции селезенки (серповидно-клеточная анемия и состояние после спленэктомии, повышающие риск заражения пациента инкапсулированными бактериями, например пневмококком).
а) Streptococcus pneumoniae. S. pneumoniae, или пневмококк, — наиболее распространенный возбудитель внебольничной острой пневмонии. Исследование мазков мокроты, окрашенных по Граму, является важным методом диагностики острой пневмонии. Наличие многочисленных нейтрофилов, содержащих типичные грамположительные, ланцетовидной формы диплококки, подтверждает диагноз «пневмококковая пневмония».
Однако следует помнить, что S. pneumoniae может быть частью нормальной эндогенной микрофлоры у 20% взрослых, следовательно, при данном методе исследования не исключены ложноположительные результаты.
Выделение пневмококка из крови — более достоверный, но менее чувствительный метод (на ранней стадии заболевания только 20-30% пациентов имеют положительные культуры крови). Пациентам с высоким риском проводят вакцинацию пневмококковой вакциной, содержащей капсульные полисахариды из общих серотипов пневмококка.
б) Haemophilus influenzae. H. influenzae представляет собой плеоморфный, грам-отрицательный микроорганизм, являющийся основной причиной жизнеугрожающих острых воспалений верхних дыхательных путей и менингита у детей младшего возраста. У взрослых этот возбудитель очень часто вызывает внебольничную острую пневмонию. Данная бактерия повсеместно колонизирует слизистую глотки, где существует в двух формах: инкапсулированной (5%) и неинкапсулированной (95%).
Как правило, инкапсулированные формы за счет секреции ими антибиотика гемоцина убивают неинкапсулированные. Существует 6 серотипов инкапсулированной формы H. influenzae (типы a-f). Серотип b, имеющий полирибозофосфатную капсулу, является наиболее частой причиной тяжелой инвазии. С началом рутинного использования конъюгированных вакцин против H. influenzae заболеваемость, вызванная серотипом b, значительно уменьшилась. В то же время количество случаев инфекции, вызванных неинкапсулированными формами H. influenzae, увеличивается. Также существуют другие формы вируса, обитающие на слизистой оболочке верхних дыхательных путей и являющиеся причиной отитов (инфекция среднего уха), синуситов и бронхопневмонии.
Пили на поверхности H. influenzae опосредуют адгезию микроорганизмов к эпителию дыхательных путей. Кроме того, Н. influenzae выделяют фактор, дезорганизующий движение ресничек, и протеазы, разрушающие IgA, являющиеся главными антителами, секретируемыми в дыхательных путях. Выживание Я. influenzae в крови обусловлено наличием капсулы, которая, так же как у пневмококков, предотвращает опсонизацию вируса системой комплемента и фагоцитоз клетками организма-хозяина. Антитела к капсуле защищают организм-хозяин от инфекции Я. influenzae, поэтому в вакцину против H. influenzae, используемую у детей, был включен капсульный полисахарид b.
Пневмония, вызванная H. influenzae, может развиться на фоне вирусной респираторной инфекции. Данное заболевание имеет высокую летальность и является педиатрической проблемой. Нисходящий ларинготрахеобронхит приводит к обструкции дыхательных путей, при этом мелкие бронхи обтурируются густым, богатым фибрином и полиморфно-ядерными лейкоцитами экссудатом, аналогичным тому, который наблюдается при пневмококковых пневмониях. Уплотнение легочной ткани обычно имеет дольковый, очаговый и пятнистый характер, но может приводить к очагово-сливным и долевым поражениям легких.
До эры вакцинации инфекции H. influenzae часто становилась причиной гнойного менингита у детей до 5 лет. H. influenzae также причина острого гнойного конъюнктивита у детей («розовый глаз»), а у ослабленных пациентов пожилого возраста может вызвать сепсис, эндокардит, пиелонефрит, холецистит, гнойный артрит. Кроме того, Я. influenzae — наиболее частая бактериальная причина обострения ХОБЛ.

в) Moraxella catarrhalis. М. catarrhalis все чаще признают в качестве возбудителя бактериальной пневмонии, особенно у пожилых людей. Это вторая по частоте причина обострения ХОБЛ. М. catarrhalis, S. pneumoniae и Я. influenzae являются наиболее частыми возбудителями воспаления среднего уха у детей.
г) Staphylococcus aureus. S. aureus вызывает вторичную бактериальную пневмонию у детей и взрослых после перенесенных ими респираторных вирусных заболеваний (например, кори у детей и гриппа у детей и взрослых). Стафилококковая пневмония характеризуется высокой частотой осложнений, например развитием абсцесса легкого и эмпиемы плевры. Инъекционные наркоманы подвержены высокому риску развития стафилококковой пневмонии в сочетании с эндокардитом. Стафилококк также является причиной внутрибольничной пневмонии.
д) Klebsiella pneumoniae. К. pneumoniae — наиболее частый возбудитель пневмоний, вызванных грамотрицательными бактериями. При этом обычно поражаются ослабленные и истощенные люди, особенно хронические алкоголики. Характерно выделение густой желеобразной мокроты, с трудом отхаркиваемой пациентом, что обусловлено обильной продукцией микроорганизмом вязкого капсульного полисахарида.
е) Pseudomonas aeruginosa. Р. aeruginosa обычно вызывает внутрибольничные инфекции, особенно часто у пациентов с кистозным фиброзом. Кроме того, инфицирование Р. aeruginosa наблюдается у пациентов с нейтропенией. Возбудитель имеет склонность к системной гематогенной инвазии. Синегнойная септицемия протекает молниеносно.
ж) Legionella pneumophila. L. pneumophila — возбудитель болезни легионеров (легионеллеза) и лихорадки Понтиак (инфекции только верхних дыхательных путей). Этот микроорганизм обитает в искусственных водных средах, например в водоохладительных башнях и водопроводных трубах системы компрессорного водоснабжения. Заражение происходит либо при вдыхании воздуха, содержащего микроорганизмы, либо при использовании загрязненной воды.
Болезнь легионеров наблюдается у лиц, имеющих какие-либо провоцирующие факторы, например болезни сердца, почек, а также иммунологические и гематологические проблемы. Особенно восприимчивы пациенты после трансплантации органов. Заболевание может быть весьма серьезным, часто нужна госпитализация, а среди иммуносупрессивных пациентов летальность может достигать 50%. Быструю диагностику обеспечивает выявление антигенов L. pneumophila в моче или положительный тест с использованием флуоресцирующих антител при обработке образцов мокроты. «Золотым стандартом» диагностики остается выделение бактериальной культуры.
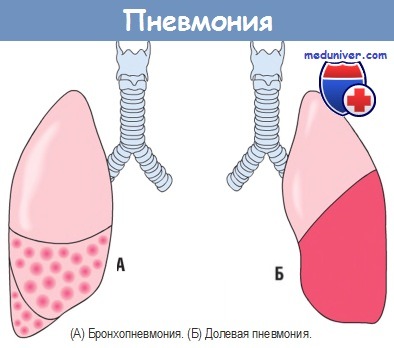
з) Морфология. Бактериальная пневмония имеет два варианта анатомической локализации: очаговая бронхопневмония и долевая пневмония. Наличие очагов уплотнения легочной ткани — основной признак бронхопневмонии, в то время как уплотнение с фибринозным экссудатом значительной части доли или целой доли легкого определяется как долевая пневмония. Эти классические виды бактериальной пневмонии до сих пор трудно разграничивать из-за вариабельности их проявлений. Очаги поражений могут сливаться, создавая практически полную консолидацию доли; и напротив, эффективная терапия антибиотиками для любой формы долевой пневмонии может ограничить размеры участков уплотнения. Кроме того, одни и те же микроорганизмы могут вызывать разные виды пневмонии в зависимости от восприимчивости пациента.
Самыми важными с клинической точки зрения являются идентификация возбудителя и определение тяжести заболевания.
Классическая долевая пневмония имеет 4 стадии:
(1) прилив;
(2) красное опеченение;
(3) серое опеченение;
(4) разрешение.
Антибиотикотерапия часто замедляет или останавливает прогрессирование заболевания.
На стадии прилива легкое становится тяжелым, с большим количеством жидкости, и красным. При микроскопическом исследовании определяются полнокровие сосудов и накопление внутриальвеолярной жидкости с отдельными нейтрофильными лейкоцитами, часто с наличием многочисленных бактерий. Стадия красного опеченения характеризуется массивным сливным экссудатом, содержащим нейтрофилы, эритроциты, фибрин и заполняющим альвеолярные пространства. При макроскопическом исследовании доля легкого имеет красный цвет, становится безвоздушной и плотной, по консистенции сравнимой с консистенцией печени, что нашло отражение в названии этой стадии. Стадия серого опеченения наступает после прогрессирующего распада эритроцитов и накопления фибринозно-гнойного экссудата. На этой стадии доля легкого имеет серовато-коричневый цвет и сухую поверхность на разрезе.
В стадии разрешения густой экссудат в альвеолярных пространствах подвергается прогрессирующему ферментативному расщеплению с образованием гранулированного полужидкого детрита, который рассасывается после поглощения его макрофагами или организуется за счет прорастающих в него фибробластов. Фибринозный плеврит является проявлением долевой пневмонии, часто наблюдается на ее ранних стадиях и тоже может регрессировать. Однако нередко происходит организация внутриплеврального экссудата с формированием очагов склероза или плевральных спаек.
Бронхопневмония представляет собой скопление очагов острого гнойного воспаления легочной паренхимы. Эти очаги могут быть неоднородными в пределах одной доли или нескольких долей (чаще) и двухсторонними. Особенно часто локализуются в базальных сегментах из-за скопления секрета в нижних отделах легких. При макроскопическом исследовании очаги имеют плотную консистенцию, гранулированную поверхность, цвет от серо-красного до желтого, нечетко выраженные края и слегка возвышаются над поверхностью разреза. При гистологическом исследовании обнаруживают экссудат, как правило богатый нейтрофилами, который заполняет бронхи, бронхиолы, альвеолярные и прилегающие пространства легочной паренхимы.
Осложнения пневмонии:
(1) разрушение тканей и некроз (формируется абсцесс, особенно часто при пневмококковой пневмонии, вызванной пневмококком 3-го типа или клебсиеллой);
(2) распространение инфекции в плевральную полость (внутри плевральной полости скапливается фибринозно-гнойный экссудат и развивается эмпиема плевры);
(3) бактериемия (распространение возбудителя с гнойным поражением клапанов сердца, перикарда, головного мозга, почек, селезенки или суставов).
з) Клинические признаки. Внебольничная острая пневмония характеризуется острым началом с лихорадкой, ознобом и продуктивным кашлем с выделением слизисто-гнойной мокроты; иногда наблюдается кровохарканье. При фибринозно-гнойном плеврите возникает острая боль на стороне поражения и выслушивается шум трения плевры. При долевой пневмонии на рентгенограмме затемнена вся доля легкого, в то время как при бронхопневмонии обнаруживают очаговое затемнение.
Широкое применение антибиотиков заметно изменило клиническую картину. У пациентов в течение 48-72 час после начала приема антибиотиков температура тела может уже не повышаться, но присутствуют другие клинические признаки пневмонии. Идентификация микроорганизма и определение его чувствительности к антибиотикам — краеугольный камень терапии. У менее 10% пациентов пневмония достаточно тяжелая, что служит основанием для их госпитализации. В большинстве случаев тяжелой пневмонии летальный исход наступает из-за таких осложнений, как эмпиема, менингит, эндокардит, перикардит. Летальные исходы в основном наблюдаются у ослабленных пациентов, а также хронических алкоголиков.

При макроскопическом исследовании на поверхности разреза легкого видны очаги уплотнения легочной ткани (стрелки).
б - Долевая пневмония (макропрепарат).
Нижняя доля равномерно уплотнена (стадия серого опеченения).
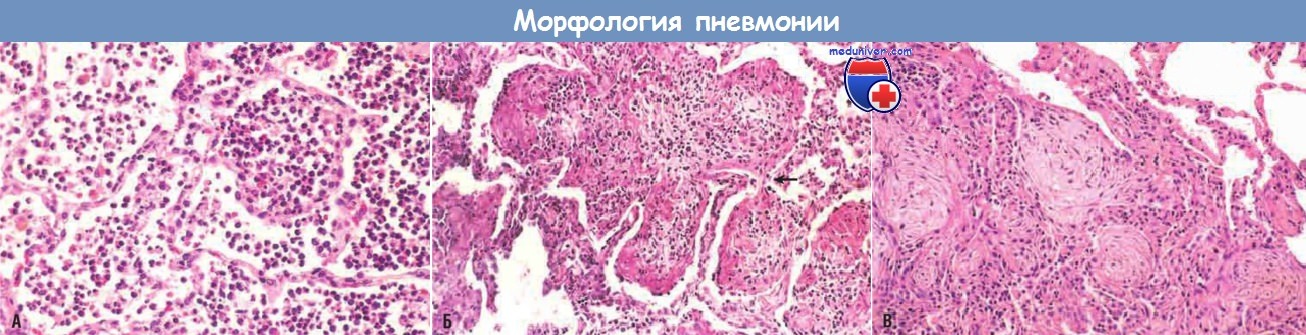
(А) Стадия красного опеченения. Полнокровие капилляров альвеолярной стенки и обширный нейтрофильный экссудат в просвете альвеол соответствуют ранней фазе стадии красного опеченения. Фибриновая сеть еще не сформирована.
(Б) Стадия серого опеченения. Ранняя организация внутриальвеолярного фибринозногнойного экссудата с распространением через поры Кона (стрелка).
(В) Прогрессирующая организация долевой пневмонии с формированием фибромиксоидной ткани, интенсивно инфильтрированной макрофагами и фибробластами.
- Рекомендуем ознакомиться со следующей статьей "Механизмы развития (патогенез) атипичной пневмонии"
Оглавление темы "Патогенез болезней легких":- Механизмы развития (патогенез) легочной эозинофилии
- Механизмы развития (патогенез) интерстициальной болезни легких связанной с курением
- Механизмы развития (патогенез) легочного альвеолярного протеиноза
- Механизмы развития (патогенез) ТЭЛА
- Механизмы развития (патогенез) легочной гипертензии
- Механизмы развития (патогенез) синдрома Гудпасчера
- Механизмы развития (патогенез) идиопатического гемосидероза легких
- Механизмы развития (патогенез) легочных инфекций
- Механизмы развития (патогенез) внебольничной пневмонии
- Механизмы развития (патогенез) атипичной пневмонии
- Травы для здоровья

