Механизмы развития (патогенез) лимфаденита
После инициального развития клеток-предшественников и их превращения в В-клетки (в костном мозге) и Т-клетки (в тимусе) лимфоциты поступают в кровоток и под влиянием специфических цитокинов и хемокинов мигрируют в лимфоузлы, селезенку, миндалины, аденоиды и пейеровы бляшки.
Лимфоузлы, содержащие наиболее распространенную и легко доступную лимфоидную ткань, часто служат объектом диагностического исследования. Они представляют собой дискретные инкапсулированные структуры, содержащие хорошо организованные В-клеточные и Т-клеточные зоны, где присутствуют многочисленные фагоциты и антигенпрезентирующие клетки.
Активация резидентных иммунных клеток приводит к морфологическим изменениям в лимфоузлах. При антигенной стимуляции первичные фолликулы в течение нескольких дней увеличиваются в размерах и превращаются в бледно окрашенные герминативные центры — высокодинамичные структуры, в которых В-клетки приобретают способность продуцировать высокоаффинные антитела к специфическим антигенам.
Паракортикальные Т-клеточные зоны также могут подвергнуться гиперплазии. Степень и характер морфологических изменений зависят от стимула и интенсивности ответа организма. Тривиальные ранения и инфекции вызывают слабые изменения, тогда как более серьезные инфекции неизбежно приводят к увеличению лимфоузлов, а иногда и к рубцовым изменениям. По этой причине лимфоузлы взрослых почти никогда не бывают покоящимися. Часто бывает необходимо отличить морфологические изменения, оставшиеся после излеченной патологии, от изменений, возникающих при текущем заболевании.
Инфекции и воспалительные стимулы вызывают регионарные или системные иммунные реакции в лимфоузлах. Некоторые из этих реакций с особой морфологической картиной описаны в других главах. В большинстве случаев реакции в лимфоузлах стереотипны и проявляются острым или хроническим неспецифическим лимфаденитом.
а) Острый неспецифический лимфаденит. Острый неспецифический лимфаденит в области шеи — наиболее частое явление при инфекциях зубов и миндалин вследствие вовлечения дренирующих лимфоузлов. Лимфаденит в подмышечной или паховой области — результат инфекций конечностей. Острый лимфаденит может возникнуть в мезентериальных лимфоузлах, дренирующих аппендикс (острый аппендицит). К сожалению, другие самоограничивающиеся инфекции также могут вызвать острый мезентериальный лимфаденит, индуцируя симптомы, имитирующие острый аппендицит.
В таких случаях дифференциальная диагностика представляет большую сложность для хирурга. Системные вирусные инфекции (особенно у детей) и бактериемия часто вызывают острую генерализованную лимфаденопатию.
Морфология. Макроскопически лимфоузлы выглядят набухшими, имеют серо-красный цвет, т.к. наполнены кровью. При микроскопическом исследовании хорошо видны крупные герминативные центры с многочисленными фигурами митоза. Макрофаги часто содержат зернистый детрит, источником которого служат погибшие бактерии или некротизированные клетки. Если возбудителем является пиогенный микроорганизм, то центры фолликулов могут некротизироваться. Иногда весь лимфоузел превращается в мешочек, наполненный гноем. При менее тяжелых реакциях рассеянные нейтрофилы инфильтрируют пространство вокруг фолликулов и скапливаются внутри лимфоидных синусов.
Эндотелиальные клетки, выстилающие синусы, подвергаются гиперплазии.
В случае острого неспецифического лимфаденита лимфоузлы увеличенные и болезненные. При обширном абсцессе лимфоузлы становятся флюктуирующими, кожа над ними краснеет. Иногда при гнойной инфекции содержимое лимфоузла проникает через его капсулу и в коже образуется дренирующий канал. Излечение таких поражений ассоциируется с образованием рубца.
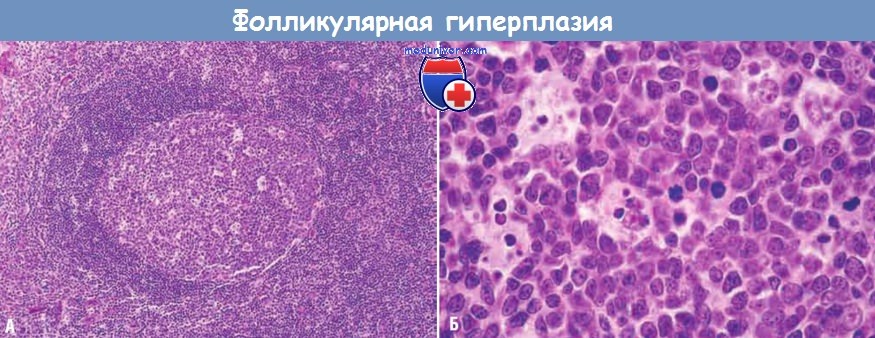
(А) При малом увеличении видны реактивный фолликул и окружающая его мантийная зона (темного цвета) в левой половине фолликула.
Мантийная зона прилегает к светлой зоне герминативного центра, а правая половина фолликула представляет собой темную зону герминативного центра.
(Б) При большом увеличении в темной зоне видны несколько фигур митоза и многочисленные макрофаги,
содержащие фагоцитированные фрагменты апоптозных клеток (окрашивающиеся включения).
б) Хронический неспецифический лимфаденит. Постоянные иммунные стимулы вызывают различные реакции в лимфоузлах.
Морфология. Фолликулярную гиперплазию вызывают стимулы, активирующие гуморальный иммунный ответ. Ее отличительный признак — присутствие крупных продолговатых герминативных центров (вторичных фолликулов), окруженных кольцом малых покоящихся наивных В-клеток (мантийная зона). При фолликулярной гиперплазии в герминативных центрах есть две зоны:
(1) темная зона, содержащая пролиферирующие бластоподобные В-клетки (центробласты);
(2) светлая зона, в которой находятся В-клетки с неправильными или расщепленными контурами ядер (центроциты).
Между В-клетками раскинута неприметная сеть антигенпрезентирующих фолликулярных дендритных клеток и макрофагов (часто называемых макрофагами, содержащими окрашивающиеся включения), в которых присутствует ядерный детрит В-клеток, подвергающихся апоптозу, если эти клетки не способны продуцировать антитела с высокой аффинностью к антигену.
Фолликулярную гиперплазию могут вызвать ревматоидный артрит, токсоплазмоз и ВИЧ-инфекция на ранних стадиях. Эта форма гиперплазии морфологически подобна фолликулярной лимфоме (см. далее). Признаками реактивной гиперплазии являются:
(1) сохранение структуры лимфоузла, включая межфолликулярные Т-клеточные зоны и синусоиды;
(2) четкие различия формы и размера фолликулов;
(3) часто встречающиеся фигуры митоза, фагоцитирующие макрофаги и распознаваемые светлая и темная зоны. Все эти признаки отсутствуют в неопластических фолликулах.
Паракортикальную гиперплазию вызывают стимулы, индуцирующие Т-клеточный иммунный ответ, в частности острые вирусные инфекции (например, инфекционный мононуклеоз). Обычно Т-клеточные области содержат иммунобласты — активированные Т-клетки, которые в 3-4 раза больше по величине, чем покоящиеся лимфоциты, с круглыми ядрами, открытым хроматином, несколькими заметными ядрышками и умеренным количеством бледной цитоплазмы.
Расширенные Т-клеточные области вторгаются в В-клеточные фолликулы и при особенно сильных реакциях просто «стирают» границы между этими областями и фолликулами. В таких случаях иммунобласты могут быть столь многочисленными, что приходится проводить специальные исследования, чтобы исключить лимфоидную опухоль. Кроме того, часто наблюдается гипертрофия синусоидных и сосудистых эндотелиальных клеток, что сопровождается инфильтрацией макрофагами и эозинофилами.
Синусный гистиоцитоз (называемый также ретикулярной гиперплазией) заключается в увеличении количества и размера клеток, выстилающих лимфатические синусоиды. Эта форма гиперплазии хотя и неспецифична, но может быть особенно выражена в лимфоузлах, дренирующих злокачественные опухоли, например карциному молочной железы. Выстилающие синусоиды эндотелиальные клетки заметно гипертрофированы, количество макрофагов существенно увеличено, что приводит к расширению и растяжению синусов.
При хронических иммунных реакциях лимфоузлы безболезненны, т.к. увеличиваются медленно. Хронический лимфаденит особенно часто поражает паховые и подмышечные лимфоузлы, дренирующие сравнительно большие области тела, подвергшиеся повреждениям.
Результатом хронических иммунных реакций могут стать организованные скопления лимфоидных клеток в нелимфоидных тканях. Примером этого служит хронический гастрит, вызываемый Н. pylori: в слизистой оболочке обнаруживаются агрегаты лимфоцитов, имитирующие пейеровы бляшки. Подобный феномен обнаружен при ревматоидном артрите — в воспаленной синовиальной ткани часто находят В-клеточные фолликулы. Возможно, образование этих экстранодальных, индуцированных воспалением скоплений лимфоидных клеток обусловлено присутствием лимфотоксина — цитокина, необходимого для формирования нормальных пейеровых бляшек.
- Рекомендуем ознакомиться со следующей статьей "Механизмы развития (патогенез) неоплазий лейкоцитов"
Оглавление темы "Патогенез болезней":- Механизмы развития (патогенез) метастазов опухолей в сердце
- Механизмы развития (патогенез) осложнений трансплантации сердца
- Образование клеток крови (дифференцировка)
- Механизмы развития (патогенез) лейкопении и агранулоцитоза
- Механизмы развития (патогенез) лейкоцитоза
- Механизмы развития (патогенез) лимфаденита
- Механизмы развития (патогенез) неоплазий лейкоцитов
- Механизмы развития (патогенез) лимфоцитарного лейкоза и лимфомы
- Механизмы развития (патогенез) острого лимфоцитарного лейкоза
- Механизмы развития (патогенез) хронического лимфоцитарного лейкоза

