Последствия трансплантации легкого
Показаниями к трансплантации легких могут быть почти все неопухолевые заболевания легких в терминальной стадии при условии, что пациент не имеет другой серьезной болезни, исключающей пожизненную иммуносупрессивную терапию. Наиболее распространенными показаниями к трансплантации легких являются терминальные стадии эмфиземы, идиопатического и кистозного фиброза, первичной и семейной легочной гипертензии (ЛГ).
Трансплантация двух легких и сердечно-легочного комплекса в настоящее время технически возможна, но во многих случаях бывает достаточно пересадки одного легкого, чтобы улучшить легочную функцию у каждого из двух реципиентов, получивших по одному легкому от одного донора (доноры легких очень редки). В случаях двухсторонних хронических инфекций (например, кистозного фиброза, бронхоэктазов) реципиенту должны быть пересажены оба легких, чтобы убрать из организма резервуар инфекции.
Морфология. С улучшением хирургических техник и методов консервирования органов послеоперационные осложнения (например, несостоятельность анастомоза, сосудистый тромбоз, первичная дисфункция трансплантата) становятся все более редкими. Трансплантация легких имеет два основных осложнения: инфекции и отторжение трансплантата.
Легочные инфекции у больных после трансплантации легких по существу те же, что и у любого иммунодефицитного пациента. В раннем посттрансплантационном периоде (первые несколько недель) наиболее распространенными являются бактериальные инфекции. При профилактике ганцикловиром и подборе донора и реципиента по цитомегаловирусной инфекции цитомегаловирусная пневмония возникает реже и протекает в менее тяжелой форме, хотя иногда появляются резистентные штаммы. Большинство инфекций развиваются в период с 3-го по 12-й месяцы после трансплантации.
а) Пневмоцистная пневмония (Р. jiroveci) возникает редко, т.к. почти все пациенты, как правило, получают адекватную профилактику Бактримом (три-метоприм + сульфаметоксазол). Грибковые инфекции вызывают в основном Candida spp. и Aspergillus spp. и, как правило, поражают бронхиальные анастомозы и/или легкие.
б) Острое отторжение трансплантата в различной степени происходит у всех пациентов, несмотря на иммуносупрессивную терапию. Острое отторжение легких часто происходит в первые несколько недель или месяцев после операции, но может произойти через несколько лет на фоне отмены иммуносупрессивной терапии. У пациентов возникают лихорадка, одышка, кашель и при радиологическом исследовании выявляются инфильтраты. Клиника острого отторжения трансплантата похожа на проявление инфекций, поэтому диагностика часто базируется на результатах трансбронхиальной биопсии.
Морфологическая особенность острого отторжения трансплантата — наличие воспалительных инфильтратов из лимфоцитов, плазматических клеток и небольшого количества нейтрофилов и эозинофилов, располагающихся вокруг мелких сосудов и/или в подслизистом слое дыхательных путей.
в) Хроническое отторжение трансплантата — серьезная проблема по крайней мере у 50% пациентов через 3-5 лет. Оно проявляется кашлем, одышкой и необратимым снижением функции легких. Основными морфологическими проявлениями хронического отторжения трансплантата являются облитерирующий бронхиолит и частичная или полная окклюзия мелких дыхательных путей фиброзной тканью с признаками активного воспаления или без них.
Облитерирующий бронхиолит носит очаговый характер, поэтому его с трудом удается диагностировать с помощью трансбронхиальной биопсии. При длительном течении процесса могут развиваться бронхоэктазы и фиброз легких.
Острое отторжение трансплантата, которое предшествует фиброзу, как правило, можно остановить с помощью соответствующей терапии, но лечение уже развившегося облитерирующего бронхиолита неэффективно. Его прогрессирование можно замедлить или даже остановить только на некоторое время, но невозможно купировать полностью. Редкие осложнения трансплантации легкого — ускоренное развитие артериосклероза легочной артерии и лимфопролиферативные заболевания.
Дальнейшее совершенствование хирургических техник, иммуносупрессивной и антимикробной терапии значительно улучшило краткосрочный результат трансплантации легких, но не настолько, как при трансплантации почек или сердца. 1-, 5- и 10-летняя выживаемость составляет 78, 50 и 26% соответственно.
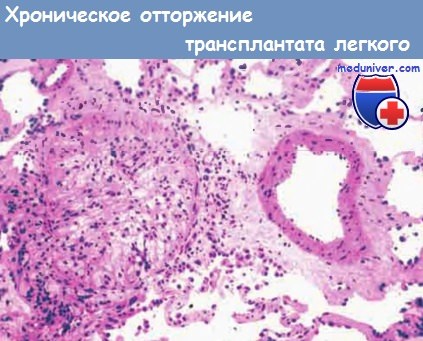
Прилегающая ветвь легочной артерии без патологических изменений.

