Строение сердца и его физиология
Сердце человека представляет собой высокоэффективный, долговременный и надежный насос, который ежедневно перекачивает через организм свыше 6000 л крови. Сердце сокращается более 40 млн раз в год, непрерывно обеспечивая ткани организма жизненно необходимыми питательными веществами и способствуя выведению продуктов обмена. Очевидно, что нарушения функции сердца приводят к тяжелым физиологическим последствиям.
Сердечно-сосудистые заболевания — основная причина смерти во всем мире. В США на долю болезней сердца приходится 40% случаев постнатальной смерти, что составляет ежегодно 750 тыс. человек. Это почти в 1,5 раза превышает смертность от всех форм опухолей. Установлено, что 75% американцев страдают заболеваниями сердечно-сосудистой системы (одним или несколькими). Кроме того, в 32% случаев смерть от болезни сердца является преждевременной (до 75 лет).
Ежегодный экономический ущерб от ИБС в США превышает 100 млрд долларов. Если удастся устранить все основные формы сердечно-сосудистой патологии, то ожидаемая продолжительность жизни увеличится на 7 лет.
Основные болезни сердца, рассмотренные в этой главе: врожденные пороки сердца, ИБС, болезни сердца на фоне артериальной гипертензии и вызываемые заболеваниями легких (легочное сердце), пороки клапанов сердца и кардиомиопатии. Затронуты вопросы болезни перикарда и опухоли сердца, а также вопросы трансплантации сердца.
Детальному рассмотрению специфических патологических состояний предшествует краткий обзор анатомии нормально сформированного сердца, поскольку многие заболевания вызывают изменения размеров и внешнего вида одного или нескольких его отделов. Также описаны основные особенности сердечной недостаточности и гипертрофии как проявлений терминальной стадии болезни сердца.
Масса сердца у человека варьирует в зависимости от роста и массы тела и в норме составляет 250-300 г у женщин и 300-350 г у мужчин, или 0,4-0,5% массы тела. Толщина свободной стенки правого желудочка — 0,3-0,5 см, левого желудочка — 1,3-1,5 см. Увеличение размеров или массы сердца сопровождает многие болезни сердца.
Увеличенная масса сердца или толщина стенки желудочков является признаком гипертрофии, а увеличенный объем камер сердца свидетельствует о дилатации. Увеличение размеров и/или массы сердца, обусловленное гипертрофией и/или дилатацией, называют кардиомегалией.
Для эффективного нагнетания крови сердцем во все отделы организма необходимо нормальное функционирование каждого из главных компонентов сердца: миокарда, клапанов, проводящей системы и коронарных сосудов.
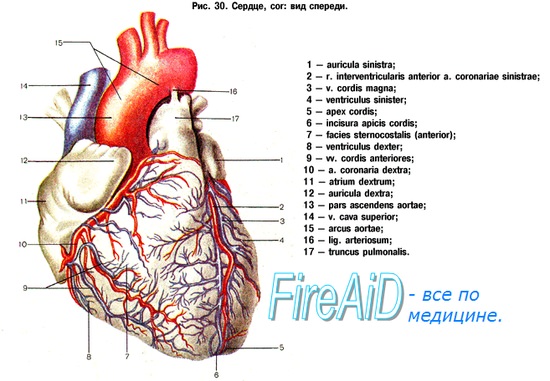
а) Миокард. Насосную функцию сердца осуществляет миокард — сердечная мышца, состоящая главным образом из специализированных мышечных клеток — кардиомиоцитов. Кардиомиоциты желудочка расположены по его окружности и имеют спиральную ориентацию. Они сокращаются во время систолы и расслабляются во время диастолы. Контрактильный элемент кардиомиоцита (саркомер) представляет собой упорядоченную структуру, построенную из толстых филаментов, состоящих в основном из миозина, тонких филаментов, содержащих актин, и регуляторных белков — тропонина и тропомиозина.
Саркомеры в кардиомиоцитах располагаются рядами, что формирует поперечную исчерченность этих клеток. Сокращение кардиомиоцита обеспечивает особый механизм, посредством которого каждый миозиновый филамент вместе с прилегающими актиновыми филаментами стягивается к центру саркомера. Степень развиваемого усилия определяет размер укорочения каждого саркомера. Умеренное расширение желудочков во время диастолы увеличивает размер укорочения саркомера и силу сокращения во время систолы.
При дальнейшем расширении желудочков наступает момент, когда эффективность смещения актиновых и миозиновых филаментов снижается и сила сокращения резко падает (это происходит при сердечной недостаточности).
Кардиомиоциты предсердий в целом меньше по размеру и расположены менее упорядоченно, чем кардиомиоциты желудочков. Некоторые клетки предсердий содержат характерные электронно-плотные гранулы, называемые специфическими предсердными гранулами. Они служат депо предсердного натрийуретического пептида. Этот пептид оказывает разнообразные физиологические эффекты, включая вазодилатацию, натрийурез и диурез, и благоприятно влияет при патологических состояниях, например при гипертензии и хронической сердечной недостаточности.
Функциональная интеграция кардиомиоцитов опосредована вставочными дисками, которые состоят из специализированных межклеточных соединений, обеспечивающих как механические, так и электрические (ионные) сопряжения, и связывают отдельные клетки. Присутствующие во вставочных дисках щелевидные соединения облегчают синхронное сокращение кардиомиоцитов за счет электрического контакта, заключающегося в относительно свободном переходе ионов через мембраны прилегающих клеток.
Аномалии пространственного распределения щелевидных соединений и соответствующих белков при ИБС и патологии миокарда обусловливают электромеханическую дисфункцию (аритмии) и сердечную недостаточность.
б) Клапаны. Однонаправленный кровоток через сердце обеспечивают 4 клапана — атриовентрикулярные (трикуспидальный, или трехстворчатый, и митральный) и артериальные (аортальный и клапан легочной артерии).
Последние два называют также полулунными. Функция клапанов зависит от подвижности, пластичности и структурной целостности их запирательных элементов, называемых створками (в трикуспидальном и митральном клапанах) или заслонками (в аортальном клапане и клапане легочной артерии).
Все 4 клапана имеют сходную слоистую структуру: плотный коллагеновый слой (fibrosa), расположенный ближе к отточной поверхности и переходящий в поддерживающие клапан структуры; центральный слой (spongiosa), состоящий из богатой эластином рыхлой соединительной ткани (желудочковый или предсердный слой в зависимости от того, к какой камере сердца он обращен); эндотелиальное покрытие. Коллаген ответствен за механическую целостность клапанов. Клапаны содержат многочисленные интерстициальные клетки, продуцирующие и постоянно восстанавливающие ВКМ, особенно коллаген, что дает возможность клапану реагировать на меняющиеся механические условия и адаптироваться к ним.
Функция аортального клапана и клапана легочной артерии зависит в основном от скоординированного движения створок и целостности аппарата их прикрепления. Так, расширение устья аорты может препятствовать сближению створок аортального клапана во время его закрытия, приводя к регургитации. В отличие от этого компетентность атриовентрикулярных клапанов зависит не только от движения створок и их прикрепления, но и от соединения сухожильных хорд с папиллярными мышцами стенки желудочка.
Расширение левого желудочка, разрыв сухожильных хорд и дисфункция папиллярных мышц могут препятствовать закрытию митрального клапана, вызывая регургитацию.
Створки клапанов довольно тонкие, чтобы получать питание за счет диффузии крови из камер сердца, поэтому в нормальных условиях сосуды створок немногочисленны и расположены лишь в их проксимальной части. Патологические изменения клапанов подразделяют на три основных типа:
(1) нарушение структуры коллагена, ослабляющее створки (например, пролапс митрального клапана);
(2) кальциноз, начинающийся в интерстициальных клетках (это происходит при кальцинированном аортальном стенозе);
(3) фиброзное утолщение, являющееся ключевым признаком ревматической болезни сердца.
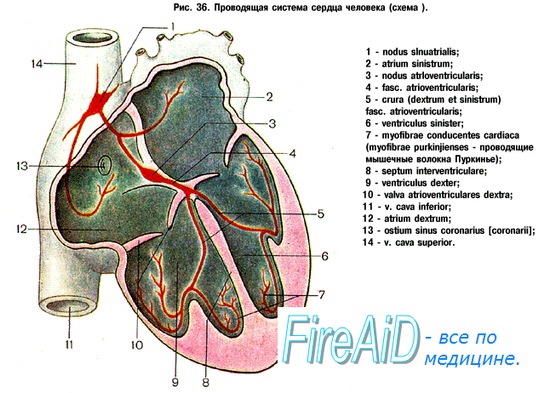
в) Проводящая система сердца. Скоординированное сокращение миокарда зависит от индукции и распространения электрических импульсов посредством возбуждающих и проводящих кардиомиоцитов проводящей системы сердца, регулирующей частоту и ритм сердечных сокращений. Основные компоненты проводящей системы:
(1) синоатриальный (СА) узел (синусно-предсердный водитель ритма сердца), расположенный поблизости от места соединения ушка правого предсердия и верхней полой вены;
(2) атриовентрикулярный (АВ) узел (предсердно-желудочковый), локализованный в правом предсердии, около межпредсердной перегородки;
(3) пучок Гиса, идущий от правого предсердия к гребню межжелудочковой перегородки;
(4) левая ножка (делится на передневерхнюю и задненижнюю ветви) и правая ножка пучка Гиса, которые далее разветвляются в соответствующих желудочках на сеть волокон Пуркинье.
Кардиомиоциты проводящей системы сердца деполяризуются спонтанно, что дает им возможность функционировать в качестве водителя сердечного ритма. Поскольку скорость спонтанной деполяризации в СА-узле в норме выше, чем у других компонентов проводящей системы (импульсы в СА-узле генерируются с частотой 60-100 уд/мин), этот узел задает ритм сердечных сокращений. АВ-узел выполняет функцию «диспетчера».
Замедляя передачу сигналов от предсердий к желудочкам, он обеспечивает необходимую последовательность работы отделов сердца — сокращение предсердий предшествует сокращению желудочков.
Вегетативная нервная система (отдел нервной системы, контролирующий кровяное давление) регулирует частоту импульсов СА-узла, запускающих начало сердечного цикла. Автономный входной сигнал способен повышать ЧСС в 2 раза по сравнению с нормальной всего за 3-5 сек, что имеет большое значение для реакции сердца на физическое усилие или другие ситуации, связанные с увеличением потребности в кислороде.
г) Система коронарного кровообращения. Кардиомиоциты удовлетворяют свои потребности в энергии почти исключительно за счет окислительного фосфорилирования, что проявляется обилием митохондрий в этих клетках. Для окислительного фосфорилирования необходим кислород, в связи с чем кардиомиоциты крайне чувствительны к ишемии. Таким образом, для функционирования сердца важнейшее значение имеет непрерывная доставка оксигенированной крови.
Питательные вещества и кислород, необходимые для работы основной массы миокарда, доставляют коронарные артерии, отходящие несколько выше аортального клапана. Первоначально они идут вдоль наружной поверхности сердца (эпикардиальные артерии), а затем пронизывают миокард (интрамуральные артерии). Эти небольшие пенетрирующие артерии переходят в артериолы и в конечном итоге образуют богатую сеть капилляров, окружающих каждый кардиомиоцит.
Различают три крупные эпикардиальные артерии:
(1) левую переднюю нисходящую артерию;
(2) левую огибающую артерию;
(3) правую коронарную артерию.
Левая передняя нисходящая и левая огибающая артерии отходят от левой (основной) коронарной артерии. Ветви левой передней нисходящей артерии называют диагональными и септальными перфорирующими, а ветви левой огибающей артерии — ветвями тупого края.
Большая часть крови из коронарных артерий поступает в миокард во время диастолы желудочков, когда отсутствует сдавливание этих сосудов в результате сердечного сокращения.Существует ряд нормальных анатомических вариантов распределения коронарных артерий, определяющих области миокарда, находящиеся в зоне риска повреждения при ИБС. Это имеет большое практическое значение для кардиохирургов и кардиологов, использующих инвазивные методы лечения.
Учебное видео анатомии сердца
- Рекомендуем ознакомиться со следующей статьей "Возрастные изменения сердца"
Оглавление темы "Патогенез болезней сердца":- Строение сердца и его физиология
- Возрастные изменения сердца
- Общие механизмы развития болезней сердца
- Механизмы развития (патофизиология) сердечной недостаточности
- Механизмы развития (патофизиология) гипертрофии сердца
- Механизмы развития (патофизиология) левожелудочковой сердечной недостаточности
- Механизмы развития (патофизиология) правожелудочковой сердечной недостаточности
- Механизмы развития (патофизиология) врожденных пороков сердца
- Клиника врожденного порока сердца
- Механизмы развития (патофизиология) дефекта межпредсердной перегородки (ДМПП)

