Механизмы развития (патогенез) синдрома Гудпасчера
Легочное кровотечение является тяжелым осложнением некоторых интерстициальных заболеваний легких. Легочные геморрагические синдромы включают:
(1) синдром Гудпасчера;
(2) идиопатический гемосидероз легких;
(3) геморрагии, связанные с васкулитами, такими как ангиит гиперчувствительности, гранулематоз Вегенера и СКВ.
Синдром Гудпасчера — редкое аутоиммунное заболевание, при котором происходит повреждение почек и легких циркулирующими аутоантителами к неколлагеновому домену а3-цепи коллагена IV типа.
Антитела инициируют воспалительную реакцию и разрушение базальной мембраны капилляров в почечных клубочках и альвеолах легких, способствуя развитию быстропрогрессирующего гломерулонефрита и некротизирующей геморрагической интерстициальной пневмонии.
Синдром Гудпасчера в большинстве случаев наблюдается у подростков или у лиц в возрасте 20-30 лет. В отличие от многих других аутоиммунных заболеваний синдромом Гудпасчера страдают преимущественно мужчины. По данным одного исследования, 89% пациентов с синдромом Гудпасчера активно курят.
а) Патогенез. Иммунопатогенез и природа антигенов при синдроме Гудпасчера описаны в отдельных статьях на сайте (рекомендуем пользоваться формой поиска выше). Причина образования антител к базальной мембране до сих пор неизвестна. Поскольку эпитопы коллагена, вызывающие образование антиколлагеновых антител, обычно находятся внутри молекулы, предполагается, что некоторые факторы окружающей среды, например вирусные инфекции, углеводородные растворители, используемые в промышленности для сухой химической чистки, или курение, демаскируют эпитопы.
Как и при других аутоиммунных нарушениях, генетическая предрасположенность выражается связью заболевания с определенными подтипами HLA (например, HLA-DRB1*1501 и HLA-DRB1*1502).
б) Морфология. При классическом течении синдрома Гудпасчера макроскопически выявляют увеличение массы легких и красно-коричневые очаги уплотнения легочной ткани. Гистологически определяют очаги некроза альвеолярной стенки, связанные с внутриальвеолярными кровоизлияниями. Часто альвеолы содержат макрофаги, нагруженные гемосидерином.
На поздних стадиях заболевания могут развиваться фиброз и утолщение альвеолярных стенок, гипертрофия пневмоцитов II типа и организация кровоизлияний в альвеолярных пространствах. Иммунофлуоресцентный анализ во многих случаях выявляет линейные отложения Ig вдоль базальных мембран альвеолярных стенок. Почки на ранних стадиях заболевания имеют характерные признаки очагового быстропрогрессирующего гломерулонефрита.
Диагностическим признаком заболевания даже у больных без почечной патологии являются линейные отложения Ig и компонентов системы комплемента вдоль базальных мембран капилляров клубочков, обнаруживаемые при иммунофлуоресцентном анализе.
в) Клинические признаки. В большинстве случаев клиническими проявлениями заболевания на начальном этапе являются респираторные нарушения, главным образом кровохарканье. При рентгенографии выявляют очаги уплотнения легочной ткани. Вскоре присоединяются симптомы гломерулонефрита, который, в свою очередь, вызывает быстропрогрессирующую почечную недостаточность. Наиболее частой причиной смерти является уремия. В настоящее время исходы заболевания значительно улучшились благодаря применению плазмафереза.
Эта процедура эффективна, поскольку позволяет удалять циркулирующие антитела к базальной мембране и химические медиаторы иммунного повреждения. Если одновременно проводить иммуносупрессивную терапию, подавляющую дальнейшую продукцию антител, то уменьшается выраженность геморрагии в легких и гломерулонефрита.
г) Гранулематоз Вегенера. Гранулематоз Вегенера - это аутоиммунное заболевание наиболее часто протекает с поражением верхних дыхательных путей и/или легких. Основным симптомом гранулематоза Вегенера является кровохарканье. Особенности гранулематоза Вегенера рассмотрены в отдельной статье на сайте, здесь достаточно подчеркнуть, что трансбронхиальная биопсия легкого не всегда позволяет поставить диагноз «гранулематоз Вегенера» в связи с тем, что такие характерные морфологические изменения, как некроз и гранулематозный васкулит, могут не оказаться в биоптате. Диагностически важным является обнаружение капиллярита и рассеянных гранулем нечеткой формы (в отличие от гранулем при саркоидозе, имеющих округлую форму и четко очерченные границы).
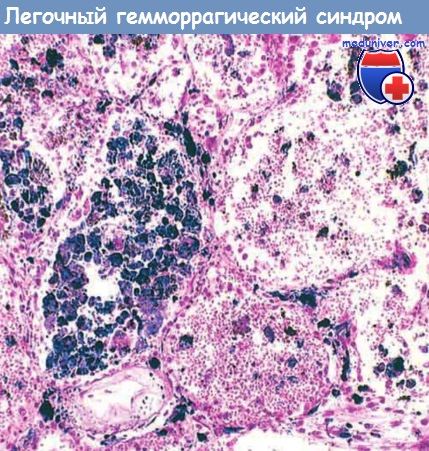
нагруженные гемосидерином в результате предыдущих кровоизлияний (окрашивание берлинской лазурью).
- Рекомендуем ознакомиться со следующей статьей "Механизмы развития (патогенез) идиопатического гемосидероза легких"
Оглавление темы "Патогенез болезней легких":- Механизмы развития (патогенез) легочной эозинофилии
- Механизмы развития (патогенез) интерстициальной болезни легких связанной с курением
- Механизмы развития (патогенез) легочного альвеолярного протеиноза
- Механизмы развития (патогенез) ТЭЛА
- Механизмы развития (патогенез) легочной гипертензии
- Механизмы развития (патогенез) синдрома Гудпасчера
- Механизмы развития (патогенез) идиопатического гемосидероза легких
- Механизмы развития (патогенез) легочных инфекций
- Механизмы развития (патогенез) внебольничной пневмонии
- Механизмы развития (патогенез) атипичной пневмонии

