Механизмы развития (патогенез) ревматической болезни сердца
Ревматическая лихорадка — острое мультисистемное воспалительное заболевание, опосредованное иммунологически и возникающее спустя несколько недель после фарингита, вызванного стрептококками группы А . Острый ревматический кардит служит частым проявлением активной фазы ревматической лихорадки и со временем может перейти в хроническую ревматическую болезнь сердца, основным проявлением которой является поражение клапанов.
Ревматическая болезнь сердца характеризуется деформирующим фиброзным поражением клапанов, в частности митральным стенозом, практически единственной причиной которого и служит ревматическая болезнь сердца.
Заболеваемость и летальность при ревматической лихорадке и ревматической болезни сердца за истекшее столетие заметно снизились во многих странах в результате улучшения социально-экономического положения, а также быстрой диагностики и эффективной терапии стрептококкового фарингита. Тем не менее в развивающихся странах и многих перенаселенных, экономически отсталых районах Запада ревматическая болезнь сердца остается существенной проблемой общественного здравоохранения, она диагностирована у 15 млн людей.Лишь в редких случаях ревматическая лихорадка возникает вследствие стрептококковой инфекции других органов, например кожи.
а) Морфология. Ключевые патологоанатомические признаки острой ревматической лихорадки и хронической ревматической болезни сердца показаны на рисунке ниже.
Во время острой ревматической лихорадки очаговые воспалительные изменения обнаруживают во многих тканях. В миокарде возникают узелки Ашоффа, состоящие из лимфоцитов (в основном Т-клеток), редких плазматических клеток и крупных активированных макрофагов, называемых клетками Аничкова (патогномоничных для ревматической лихорадки). Эти макрофаги имеют избыточное количество цитоплазмы и центрально расположенное ядро круглой или овальной формы, в котором хроматин выглядит как центральная, тонкая, волнистая полоса («гусеничные» клетки). Клетки Аничкова могут становиться многоядерными. При острой ревматической лихорадке диффузное воспаление (панкардит) и узелки Ашоффа можно обнаружить в любой из трех оболочек сердца — перикарде, миокарде или эндокарде.
Воспаление эндокарда и клапанов левых отделов сердца приводит к фибриноидному некрозу, локализующемуся в створках или по ходу сухожильных хорд. Эти поверхностные очаги некроза прикрыты небольшими (1-2 мм) бородавчатыми вегетациями, располагающимися по линии смыкания створок клапана. Наличие вегетаций позволяет отнести ревматическую болезнь сердца к небольшой группе заболеваний, при которых на клапане образуются вегетации. Субэндокардиальные поражения, возможно усугубляемые ударами струи крови при регургитации, могут индуцировать неравномерное утолщение, обычно наблюдаемое в левом предсердии, — бляшки Мак-Каллума.
Кардинальные анатомические изменения митрального клапана при хронической ревматической болезни сердца — утолщение створок клапана, слияние комиссур и утолщение и слияние сухожильных хорд. При хронической форме болезни митральный клапан вовлекается в патологический процесс практически всегда. Изолированное поражение митрального клапана наблюдается в 65-70% случаев, а в остальных ему сопутствует поражение аортального клапана.
Патология трикуспидального клапана встречается нечасто, а клапана легочной артерии — лишь в редких случаях.
Поскольку кальцинированный аортальный стеноз становится все более распространенным заболеванием, а частота ревматической болезни сердца снижается, ревматический аортальный стеноз в настоящее время составляет менее 10% случаев приобретенного аортального стеноза. Кальцификация створок и фиброзные перемычки между комиссурами клапана формируют стеноз в форме рыбьего рта или пуговичной петли.
При выраженном митральном стенозе левое предсердие расширяется и может стать местом образования в предсердном ушке или вдоль стенки предсердия пристеночных тромбов, которые могут стать причиной эмболии. Длительный венозный застой в легких индуцирует изменения сосудов и ткани легких и со временем приводит к гипертрофии правого желудочка. При изолированном митральном стенозе левый желудочек обычно не поражается.
Во время гистологического исследования створок митрального клапана обнаруживают острое воспаление, диффузный фиброз и неоваскуляризацию, которые нарушают изначально слоистую и бессосудистую структуру створок.
У пациентов с хронической ревматической болезнью сердца в образцах ткани, полученных при хирургической операции или аутопсии, узелки Ашоффа обнаруживают редко, т.к. между началом патологического процесса и развитием нарушений проходит длительное время.

(А) Острый ревматический митральный вальвулит, присоединившийся к хронической ревматической болезни сердца.
Небольшие бородавчатые вегетации видны по линии смыкания створок митрального клапана (стрелки).
Предыдущие эпизоды ревматического вальвулита вызвали фиброзное утолщение и слияние сухожильных хорд.
(Б) Микроскопическая картина узелков Ашоффа у пациента с острым ревматическим кардитом.
В интерстиции миокарда присутствует ограниченный участок некроза кардиомиоцитов со скоплением мононуклеарных воспалительных клеток, включая некоторое количество крупных макрофагов с хорошо заметными ядрышками и двухъядерные макрофаги.
(В, Г) Митральный стеноз с диффузным фиброзным утолщением, деформацией створок клапана и слиянием комиссур (стрелки) (В) и утолщением сухожильных хорд (Г),
обратите внимание на реваскуляризацию передней митральной створки (стрелка) (Г).
(Д) Ревматический аортальный стеноз. Видны утолщение и деформация створок со слиянием комиссур.
б) Патогенез. Острая ревматическая лихорадка — результат иммунного ответа на стрептококки группы А, перекрестно реагирующие с тканями организма-хозяина. Установлено, что антитела к М-белку стрептококков перекрестно реагируют с собственными антигенами сердца. Кроме того, Т-клетки CD4+, специфичные к пептидам стрептококка, также взаимодействуют с белками сердца и продуцируют цитокины, активирующие макрофаги (последние обнаруживают в узелках Ашоффа). Таким образом, ткани сердца повреждаются в результате действия антител и опосредованных Т-клетками реакций.
в) Клинические признаки. Ревматическая лихорадка имеет несколько признаков:
(1) мигрирующий полиартрит с поражением крупных суставов;
(2) панкардит;
(3) подкожные узелки;
(4) кольцевидная эритема кожи;
(5) хорея Сиденгама (неврологическое расстройство, характеризующееся непроизвольно быстрыми, бесцельными движениями).
Диагноз «ревматическая лихорадка» ставят на основе критериев Джонса — данных анамнеза о предшествующей инфекции, вызванной стрептококками группы А, с присутствием 2 из 5 перечисленных основных признаков или 1 основного и 2 неосновных признаков (лихорадка, артралгия и повышенный уровень реагентов острой фазы воспаления в крови).
Острая ревматическая лихорадка обычно манифестирует в период от 10 сут до 6 нед после фарингита, вызванного стрептококками группы А, у 3% инфицированных пациентов. Наиболее часто заболевают дети в возрасте 5-15 лет, иногда острая ревматическая лихорадка наблюдается у взрослых и пожилых.
В начале заболевания стрептококк из глотки выделить не удается, но антитела к одному или нескольким ферментам стрептококка, например стрептолизину О или ДНКазе В, определяются в сыворотке крови большинства пациентов с ревматической лихорадкой.
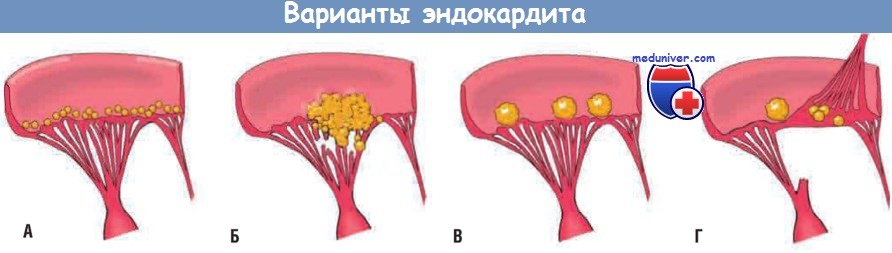
(А) Ревматическая лихорадка при ревматической болезни сердца отличается формированием небольших бородавчатых вегетаций по линии смыкания створок клапана.
(Б) Для инфекционного эндокардита характерны крупные, неправильной формы вегетации, которые могут распространяться на хорды.
(В) При небактериальном тромботическом эндокардите обычно образуются небольшие вегетации по линии смыкания створок. Вегетации могут быть единичными или множественными.
(Г) Вегетации при эндокардите Либмана-Сакса имеют разную величину, располагаясь на одной или обеих сторонах створок клапана.
Доминирующие клинические проявления — кардит и артрит, причем артрит чаще возникает у взрослых, чем у детей. К клиническим признакам острого кардита относят шум трения перикарда, ослабление тонов сердца, тахикардию и аритмию. Миокардит индуцирует расширение сердца, которое может привести к вторичной недостаточности митрального клапана или даже сердечной недостаточности. Около 1% пациентов умирают от молниеносной (фульминантной) ревматической лихорадки.
Артрит в типичных случаях начинается с мигрирующего полиартрита в сочетании с лихорадкой: крупные суставы один за другим становятся болезненными и опухают. Такое состояние сохраняется несколько дней, а затем спонтанно проходит, не оставляя последствий.
После первой атаки заболевания наблюдается повышенная склонность к его реактивации при последующей фарингеальной инфекции, и при каждой повторной атаке наблюдаются те же проявления. Поражение клапанов постепенно прогрессирует. Турбулентность потока крови, индуцированная деформацией клапанов, приводит к развитию фиброза.
Клинические проявления отмечаются спустя годы и даже десятки лет после начального эпизода ревматической лихорадки и зависят от пораженного клапана. Кроме различных сердечных шумов, гипертрофии, расширения сердца и сердечной недостаточности, у лиц с хронической ревматической болезнью сердца могут присутствовать аритмии (особенно фибрилляция предсердий при митральном стенозе), тромбоэмболические осложнения и инфекционный эндокардит. Долгосрочный прогноз существенно варьирует. Хирургическое восстановление или замена пораженного клапана протезом значительно улучшили прогноз для пациентов с ревматической болезнью сердца.
- Рекомендуем ознакомиться со следующей статьей "Механизмы развития (патогенез) инфекционного эндокардита"
Оглавление темы "Патогенез заболеваний сердца":- Механизмы развития (патогенез) системной гипертонической болезни сердца
- Механизмы развития (патофизиология) легочной гипертонической болезни сердца
- Механизмы развития (патогенез) болезней клапанов сердца
- Механизмы развития (патогенез) кальциноза клапанов сердца
- Механизмы развития (патогенез) кальциноза клапана аорты
- Механизмы развития (патогенез) кальциноза митрального клапана
- Механизмы развития (патогенез) пролапса митрального клапана
- Механизмы развития (патогенез) ревматической болезни сердца
- Механизмы развития (патогенез) инфекционного эндокардита
- Механизмы развития (патогенез) небактериального эндокардита

