Механизм развития (патогенез) рассеянного склероза
Демиелинизирующие заболевания ЦНС — это приобретенные состояния, характеризующиеся повреждением миелина белого вещества мозга при относительно сохранных волокнах аксонов. Неврологический дефицит обусловлен влиянием демиелинизации на передачу нервных импульсов по аксонам.
Естественное течение этих заболеваний определяется ограниченными возможностями восстановления нормального миелина в ЦНС и степенью вторичного повреждения аксонов, которое происходит по мере прогрессирования процесса.
Демиелинизация наблюдается также при рассеянном склерозе (аутоиммунная демиелинизация) и может быть индуцирована инфекцией, например вирусом JC при прогрессирующей мультифокальной лейкоэнцефалопатии. Кроме того, на синтез и обмен компонентов миелина могут влиять наследственные заболевания. Они относятся к группе лейкодистрофий и рассмотрены в разделе, посвященном метаболическим заболеваниям.
Рассеянный склероз — это аутоиммунное демиелинизирующее заболевание, которое протекает в виде разделенных во времени эпизодов неврологического дефицита и характеризуется формированием в белом веществе мозга множественных изолированных очагов. Рассеянный склероз является самым распространенным демиелинизирующим заболеванием, его частота в США и Европе составляет 1:1000. Болезнь может манифестировать в любом возрасте, однако в детском возрасте или у лиц старше 50 лет наблюдается редко.
Женщины страдают рассеянным склерозом в 2 раза чаще мужчин. У большинства больных течение заболевания ремиттирующее с периодическими обострениями, которые могут длиться от нескольких недель до нескольких лет, но в основном персистирует стабильный неврологический дефицит.

Свежий препарат мозга, на срезе видны бурые бляшки вокруг затылочного рога бокового желудочка.
а) Патогенез. Поражение ЦНС при рассеянном склерозе обусловлено аутоиммунной реакцией, направленной против компонентов миелиновой оболочки. Как и при других аутоиммунных заболеваниях, патогенез рассеянного склероза зависит от генетических факторов и факторов окружающей среды. Частота рассеянного склероза повышается в 15 раз при наличии больного родственника первой линии родства и в 150 раз — при наличии заболевания у однояйцевого близнеца. Установлена связь генетической предрасположенности к рассеянному склерозу с генотипом с полностью заполненными аллелями DR2 МНС.
Недавние исследования генома подтвердили наличие этой связи и выявили также зависимость от однонуклеотидного полиморфизма генов рецепторов IL-2 и IL-7. В настоящее время считается, что полиморфизм этих цитокиновых рецепторов влияет на баланс между патологически «агрессивными» эффекторными Т-клетками и «защитными» регуляторными Т-клетками. Эти генетические взаимосвязи указывают на важную роль иммунной системы в развитии рассеянного склероза.
Поскольку хроническая воспалительная инфильтрация внутри и вокруг бляшек куру ярко выражена, а наличие генетических соответствий имеет важнейшее значение, основной интерес исследователи проявляют к иммунным механизмам деструкции миелина. Полученные данные свидетельствуют, что заболевание инициируют Th1-клетки и Th17-клетки CD4+, которые «атакуют» антигены миелина и вырабатывают цитокины. Th1-клетки продуцируют IFN-y, который активирует макрофаги, а Th17-клетки привлекают лейкоциты. Демиелинизация вызвана активацией лейкоцитов и выработкой ими повреждающих факторов.
Инфильтрат в бляшках куру и окружающем их мозговом веществе состоит из Т-клеток (преимущественно CD4+ и немного CD8+) и макрофагов. Механизм инициации аутоиммунной реакции неясен; предполагается роль вирусов (например, EBV) в активации аутоагрессивных Т-клеток, но в этой гипотезе есть противоречия.
Экспериментальный аутоиммунный энцефаломиелит (на животных) служит моделью для изучения рассеянного склероза, в которой демиелинизация и воспаление возникают после иммунизации подопытных животных миелиновыми белками. Большая часть теории патогенеза рассеянного склероза, приведенной здесь, взята из данных, полученных при изучении этой модели. Экспериментальная болезнь передается другим животным через Th1-клетки и Th17-клетки, которые способны распознавать антигены миелина.
По мере накопления данных о патогенезе рассеянного склероза разрабатывают новые методы терапии, которые модулируют или подавляют реакции Т-лим-фоцитов и блокируют рекрутирование Т-клеток в головной мозг. Предположение о возможной роли гуморального иммунитета было высказано уже достаточно давно после выявления в ликворе олигоклональных полос Ig. Подтверждают гипотезу о возможной роли гуморального иммунитета свидетельства снижения частоты развития демиелинизирующих очагов при элиминации В-клеток.
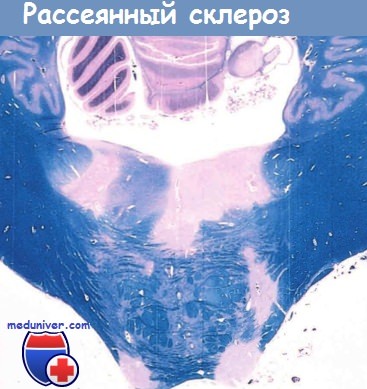
Вокруг четвертого желудочка выявляются неокрашенные участки — бляшки,
характерные для рассеянного склероза (PAS-реакция на миелин с синим люксолом).
б) Морфология. Рассеянный склероз характеризуется поражением белого вещества, которое лучше всего видно на срезах головного и спинного мозга. Очаги представляют собой множественные, четко очерченные и слегка вдавленные стекловидные бурые бляшки с неровными контурами. На свежих препаратах они плотнее окружающего белого вещества (склероз). Бляшки могут быть в белом веществе повсеместно и распространяться в серое вещество по ходу миелинизированных волокон. Размеры очагов широко варьируют (от микроскопических до сливных, поражающих значительный объем семиовального центра). Края очагов часто имеют четкую границу. Бляшки обычно располагаются вблизи боковых желудочков, но часто поражают зрительные нервы и хиазму, ствол, восходящие и нисходящие проекционные пути, мозжечок и спинной мозг.
При микроскопическом исследовании активной бляшки выявляются признаки распада миелина с обилием макрофагов, содержащих PAS-положительный детрит с большим содержанием липидов. Также присутствуют клетки воспаления, включая лимфоциты и моноциты. Они располагаются в основном периваскулярно, особенно в области наружного края очага. Активные бляшки часто образуются вокруг вен малого калибра. Внутри бляшки аксоны относительно сохранны, но количество олигоден-дроцитов уменьшено. Со временем в астроглии происходят реактивные изменения.
По мере стихания активности процесса клетки воспаления постепенно исчезают. В неактивных бляшках миелина очень мало либо он полностью отсутствует, количество ядер в олигодендроцитах уменьшено. Также отмечаются пролиферация астроцитов и выраженный глиоз. Аксоны в старом очаге рассеянного склероза очень малочисленны и лишены миелина.
Активные бляшки подразделяют на 4 типа: тип I — четко отграниченные, расположенные вокруг сосуда, с отложениями Ig и белков системы комплемента; тип II — такие же, но без отложений; тип III и тип IV — менее четко отграниченные, не содержащие сосуд в центре. Последние два типа отличаются распределением апоптоза олигодендроцитов: тип III — распространенный апоптоз; тип IV — апоптоз только в центре. Установлено, что у конкретного пациента может быть только одна пара типов (I/II или III/IV), что свидетельствует о разных механизмах развития заболевания, а не различных стадиях процесса.
Иногда при рассеянном склерозе граница между нормальным и пораженным белым веществом выражена нечетко (тени бляшек). В этих очагах обнаруживаются истонченные миелиновые оболочки, особенно у наружных краев. Обычно этот феномен объясняют частичной или незавершенной ремиелинизацией за счет выживших олигодендроцитов. Аномально миелинизированные волокна также определяются у краев типичных бляшек. Судя по этим гистологическим данным, существует ограниченный потенциал ремиелинизации ЦНС, однако аксоны в большинстве бляшек не имеют миелина. В настоящее время приоритетной задачей многих исследований является поиск промоторов ремиелинизации.
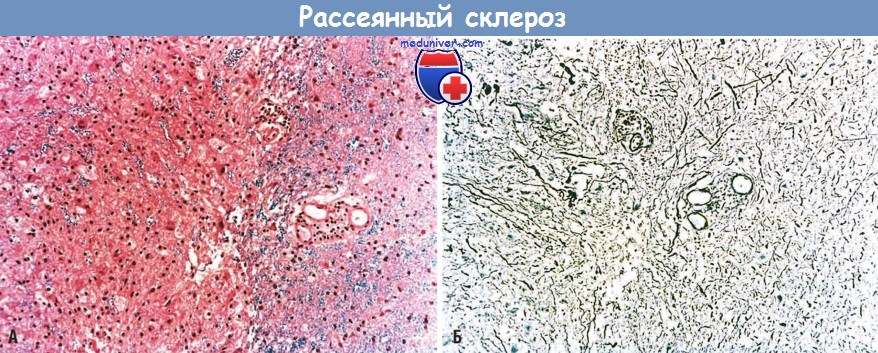
(А) Четко очерченный очаг демиелинизации с периваскулярной лимфоцитарной инфильтрацией (окрашивание на миелин).
(Б) Относительная сохранность аксонов в том же препарате.
в) Клинические признаки. Хотя очаги при рассеянном склерозе могут возникать в любом отделе ЦНС и вызывать очень широкий спектр неврологических симптомов, существуют определенные закономерности их развития. Часто заболевание манифестирует односторонним снижением зрения из-за поражения зрительного нерва (неврит зрительного нерва, ретробульбарный неврит). Однако только у некоторых пациентов с ретробульбарным невритом в анамнезе развивается рассеянный склероз (10-50% по данным исследований разных популяций). При поражении ствола отмечаются нарушения со стороны черепных нервов, атаксия, нистагм и межъядерная офтальмоплегия из-за поражения волокон медиального продольного пучка.
Очаги в спинном мозге обусловливают развитие двигательных и чувствительных нарушений в туловище и конечностях, спастичность и нарушение контроля функции тазовых органов. При исследовании ликвора пациентов с рассеянным склерозом обнаруживают небольшое повышение уровня белка, умеренный плеоцитоз (30% случаев), уровень IgG повышен. С помощью иммуноэлектрофореза выявляются полосы олигоклональных IgG. Эти данные свидетельствуют об активации в ЦНС клонов В-клеток, которые считаются аутоагрессивными. Методы нейровизуализации, прежде всего МРТ с внутривенным введением гадолиния, играют важнейшую роль в оценке прогрессирования заболевания. При сопоставлении этих данных с результатами аутопсий было установлено, что некоторые бляшки могут быть клинически «немыми» даже у пациентов с симптоматическим заболеванием.
- Рекомендуем ознакомиться со следующей статьей "Механизм развития (патогенез) нейромиелита зрительного нерва (болезни Девика)"
Оглавление темы "Патогенез болезней нервной системы":- Механизм развития (патогенез) токсоплазмоза головного мозга
- Механизм развития (патогенез) амебиаза головного мозга
- Механизм развития (патогенез) губкообразных энцефалопатий
- Механизм развития (патогенез) болезни Крейтцфельда-Якоба
- Механизм развития (патогенез) фатальной семейной бессонницы
- Механизм развития (патогенез) рассеянного склероза
- Механизм развития (патогенез) нейромиелита зрительного нерва (болезни Девика)
- Механизм развития (патогенез) острого энцефаломиелита (болезни Херста)
- Механизм развития (патогенез) центрального понтинного миелинолиза
- Классификация нейродегенеративных заболеваний

