Механизм развития (патогенез) рака полости рта
He менее 95% злокачественных образований головы и шеи представлены плоскоклеточной карциномой, которая наиболее часто развивается в полости рта. 5% — это аденокарциномы из клеток слюнных желез, меланомы, другие карциномы и прочие редкие опухоли. Биологически плоскоклеточная карцинома полости рта очень сходна с таковой в других областях головы и шеи, поэтому рассмотрим их в этом разделе вместе (плоскоклеточная карцинома гортани описана в отдельной статье на сайте - рекомендуем пользоваться формой поиска по сайты выше).
Плоскоклеточная карцинома головы и шеи — это агрессивная злокачественная эпителиальная опухоль, которая входит в группу из шести самых частых в мире новообразований. По современным данным, 45 тыс. плоскоклеточных карцином головы и шеи диагностируют ежегодно в США и более 650 тыс. — во всем мире. Несмотря на разнообразные новые методы лечения этого заболевания и использование самых современных протоколов хирургического лечения, лучевой и химиотерапии, общий уровень долгосрочной выживаемости при плоскоклеточной карциноме головы и шеи за последние 50 лет практически не изменился и составляет в настоящее время 50%.
Уровень 5-летней выживаемости при ранних формах рака полости рта составляет 80%, при поздних стадиях он падает до 19%. Связано это с несколькими факторами, но прежде всего с тем, что рак полости рта часто диагностируют уже в развернутой стадии заболевания. Кроме того, на снижение выживаемости также влияет частое наличие множественных первичных опухолей.
Так, по разным данным, частота второй первичной опухоли при раке полости рта составляет 3-7% в год, что значительно выше, чем при злокачественных опухолях других локализаций. На основе этих наблюдений появилась гипотеза так называемого ракового поля, согласно которой множественные первичные опухоли развиваются в верхних отделах дыхательных и пищеварительных путей независимо друг от друга в результате многолетнего воздействия на слизистую оболочку канцерогенов.
Из-за наличия «ракового поля» у пациентов, которые прожили с момента обнаружения первой опухоли 5 лет, в 35% случаев за это время разовьется как минимум еще одна первичная опухоль. Новые первичные опухоли реже возникают у пациентов с небольшой первой первичной опухолью. Уровень 5-летней выживаемости при наличии одной первичной опухоли превышает 50%, однако появление у таких пациентов второй первичной опухоли очень часто приводит к летальному исходу. Таким образом, раннее выявление всех предраковых состояний — ключевой фактор, обеспечивающий длительную выживаемость.
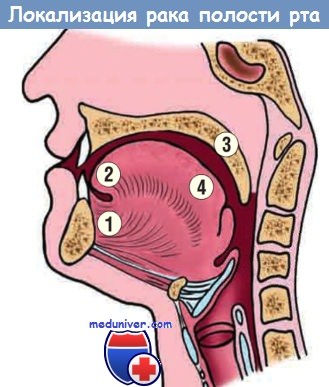
дно полости рта (1), вентральная поверхность языка (2), мягкое небо (3), дорсальная поверхность языка (4).
а) Патогенез. На развитие плоскоклеточной карциномы влияет множество факторов. Так, в странах Северной Америки и Европы это заболевание обычно развивается у мужчин среднего возраста, длительно курящих или употребляющих алкоголь. При сочетании курения и употребления алкоголя риск развития плоскоклеточной карциномы увеличивается. С увеличением количества курящих женщин риск развития среди них рака полости рта возрастает.
Как минимум в 50% наблюдений рака полости рта и глотки, особенно при опухолях миндалин, корня языка и ротоглотки, в клетках опухоли обнаруживаются онкогенные штаммы HPV. Предполагается, что заболеваемость HPV-положительными плоскоклеточными карциномами головы и шеи в течение следующего десятилетия станет выше, чем раком шейки матки, поскольку рак шейки матки все чаще выявляют на стадии предракового состояния.
Следует, однако, отметить, что прогноз при HPV-отрицательных плоскоклеточных карциномах головы и шеи хуже, чем при HPV-положительных. Ожидается, что вакцина против папилломавируса, защищающая от рака шейки матки, будет препятствовать и развитию плоскоклеточной карциномы головы и шеи, однако пока использование ее с такой целью не одобрено.
В последнее время все больше данных свидетельствуют о том, что семейный анамнез является независимым фактором риска развития плоскоклеточной карциномы головы и шеи. Связано это с передаваемой по наследству генетической нестабильностью.
Предрасполагающими факторами риска рака нижней губы являются солнечная радиация и курение (главным образом трубки). За пределами Северной Америки и Европы основным фактором риска плоскоклеточной карциномы головы и шеи является жевание бетелевой жвачки (известной как пан), распространенное в Индии и некоторых других странах Азии. Бетелевая жвачка — это своеобразное «ведьмино зелье», содержащее несколько ингредиентов: семена бетелевой пальмы (Areca catechu), гашеную известь и табак, которые завернуты в лист бетеля.
Длительное повреждение слизистой оболочки плохо подогнанными зубными протезами и неправильно расположенными зубами, а также хронические инфекции в настоящее время не считают факторами риска рака полости рта, однако хроническое повреждение слизистой оболочки полости рта на фоне злоупотребления алкоголем выступает в роли своеобразного стимулятора рака.
В течение нескольких последних лет увеличивается заболеваемость раком полости рта среди лиц моложе 40 лет, не имеющих установленных факторов риска. Патогенез развития опухолей у молодых некурящих лиц без HPV-инфекции неизвестен.
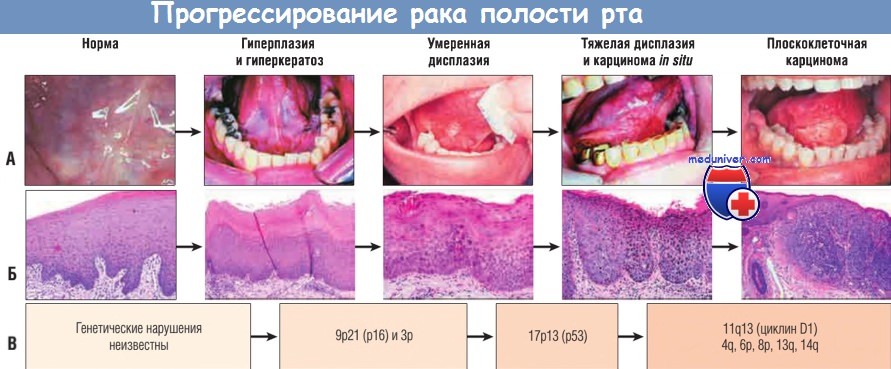
(А) Клинические признаки.
(Б) Гистологические признаки (от нормального плоского эпителия к гиперкератозу, умеренной дисплазии, тяжелой дисплазии и раку.
(В) Участки самых частых генетических повреждений, приводящих к развитию рака.
б) Молекулярная биология плоскоклеточной карциномы. Развитие плоскоклеточной карциномы, как и других эпителиальных опухолей, — многоступенчатый процесс с последовательной активацией онкогенов и инактивацией генов-супрессоров опухолей. В клетках плоскоклеточной карциномы головы и шеи были выявлены генетические нарушения, часть из которых идентифицирована, а часть — только подозревается исходя из специфических хромосомных повреждений.
Несмотря на то что выявлены не все специфические мутации, обусловливающие прогрессирование опухоли, в настоящее время удалось создать рабочую молекулярную опухолевую модель. Первым шагом является утрата участков 3р и 9р21 в хромосомах. Утрата гетерозиготности совместно с гиперметилированием промотора в этих локусах приводит к инактивации гена р16, ингибитора циклин-зависимой киназы. Такое повреждение связано с переходом нормального эпителия в стадию гиперплазии/гиперкератоза до появления гистологических признаков атипии, что ограничивает раннюю диагностику опухоли.
Последующая утрата гетерозиготности в участке 17р13 с мутацией гена-супрессора опухолей р53 ведет к развитию дисплазии.
Недавно было установлено, что грубые генетические нарушения, равно как и делеции хромосом 4q, 6р, 8р, 11q, 13q и 14q, могут выступать в роли маркеров малигнизации. Последним элементом этой модели очень часто являются амплификация и гиперэкспрессия гена циклина D1 (важного активатора клеточного цикла), расположенного на хромосоме 11q13. Результаты некоторых исследований подтверждают, что повреждение этого гена приводит к появлению у некоторых клонов клеток способности к инвазии. Однако данная модель все же неполная. Во-первых, многие специфические гены пока неизвестны.
Во-вторых, данная модель не учитывает повреждение гена EGFR, повышенная экспрессия которого часто наблюдается при плоскоклеточной карциноме головы и шеи и направленное терапевтическое воздействие на который успешно применяют при лечении этого заболевания. Наконец, все более очевидно, что плоскоклеточная карцинома головы и шеи — это гетерогенное заболевание с точки зрения этиологии и молекулярных механизмов развития.
в) Морфология. Плоскоклеточная карцинома может развиться в любом отделе полости рта, однако чаще локализуется на вентральной поверхности языка, в области дна полости рта, на нижней губе, мягком небе и десне. Обычно опухолям предшествуют гетерогенные предраковые состояния.
На ранних стадиях рак полости рта может представлять собой возвышающиеся над поверхностью слизистой оболочки плотные бляшки жемчужного цвета либо неправильной формы шероховатые или сосочковые участки утолщения слизистой оболочки, часто ошибочно принимаемые за лейкоплакию. Также описанная клиническая картина может сочетаться с проявлениями как лейкоплакии, так и эритроплакии. Образование имеет плотные, валикообразные края неправильной формы и по мере роста все больше возвышается над поверхностью и изъязвляется.
При гистологическом исследовании плоскоклеточная карцинома головы и шеи на ранних стадиях представляет собой участки дисплазии, которые в дальнейшем могут не прогрессировать в тяжелую дисплазию (карциному in situ) с вовлечением всех слоев эпителия, а сразу прорастать в подлежащую соединительную ткань. Такая особенность прогрессии отличает плоскоклеточную карциному головы и шеи от рака шейки матки, при котором тяжелая дисплазия (карцинома in situ) обычно предшествует инвазии. Плоскоклеточная карцинома может быть как высокодифференцированной ороговевающей, так и анапластической, часто саркомоподобной.
При этом скорость роста новообразования вариабельна, а степень гистологической дифференцировки, определяемая по соответствующей степени ороговения, не коррелирует с поведением опухоли. Еще одной особенностью плоскоклеточной карциномы является то, что до начала метастазирования она инфильтрирует местные ткани. Пути распространения опухоли зависят от ее локализации. Излюбленным местом регионарных метастазов являются шейные лимфатические узлы, а отдаленные метастазы чаще возникают в лимфатических узлах средостения, легких, печени и костях. К сожалению, отдаленные метастазы часто обнаруживают одновременно с первичной опухолью.
- Рекомендуем ознакомиться со следующей статьей "Механизм развития (патогенез) зубной кисты"
Оглавление темы "Патогенез болезней полости рта":- Механизм развития (патогенез) воспаления языка - глоссита
- Механизм развития (патогенез) герпеса губ и полости рта
- Механизм развития (патогенез) молочницы полости рта
- Признаки системных заболеваний в полости рта
- Механизм развития (патогенез) лейкоплакии и эритроплакии полости рта
- Механизм развития (патогенез) рака полости рта
- Механизм развития (патогенез) зубной кисты
- Механизм развития (патогенез) насморка
- Механизм развития (патогенез) язв полости носа
- Механизм развития (патогенез) фарингита и тонзиллита

