Механизмы развития (патофизиология) правожелудочковой сердечной недостаточности
Наиболее частой причиной правожелудочковой недостаточности является левожелудочковая недостаточность, т.к. всякое повышение давления в легочной сосудистой системе, сопутствующее левожелудочковой недостаточности, неизбежно создает нагрузку на правые отделы сердца. Причины правожелудочковой недостаточности включают все те, которые индуцируют левожелудочковую недостаточность.
Правожелудочковая недостаточность изолированно встречается нечасто, обычно у пациентов с каким-либо поражением легких, поэтому данный вид сердечной недостаточности называют также легочным сердцем.
Легочное сердце чаще ассоциируется с заболеванием легочной паренхимы, однако может возникнуть вторично по отношению к заболеваниям, поражающим легочную сосудистую систему, например первичной легочной гипертензии, рецидивирующей легочной тромбоэмболии, или просто состояниям, индуцирующим гипоксию (например, апноэ во сне, высотной болезни) вместе с сопутствующей легочной вазоконстрикцией. Общим признаком этих расстройств служит легочная гипертензия, приводящая к гипертрофии и дилатации правых отделов сердца.
Выраженное выпячивание межжелудочковой перегородки влево может стать причиной дисфункции левого желудочка. Основные морфологические и клинические характеристики правожелудочковой недостаточности отличаются от таковых при левожелудочковой недостаточности: застойные явления в легких минимальны, тогда как полнокровие в системах полых и воротной вен может быть значительным.
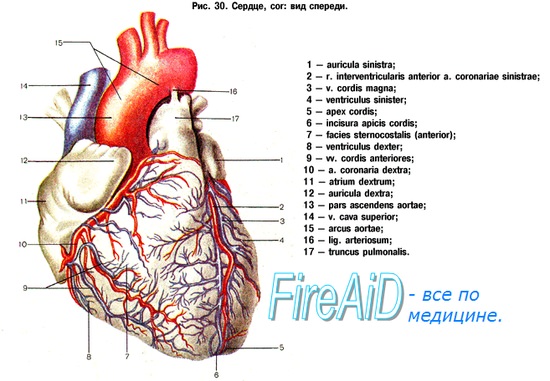
Морфология. Морфологическая картина изменений в сердце варьирует в зависимости от причины, вызвавшей заболевание (как и при левожелудочковой недостаточности). В редких случаях могут присутствовать структурные нарушения, например аномалии клапанов или фиброз эндокарда (что наблюдается при карци-ноидной болезни сердца).
Поскольку изолированную правожелудочковую недостаточность наиболее часто вызывает болезнь легких, в подавляющем большинстве случаев единственными находками являются гипертрофия и расширение правых предсердия и желудочка.
Застой в сосудах печени и системе воротной вены может вызвать патологические изменения в печени, селезенке и кишечнике. Так, выраженный венозный застой приводит к увеличению размера и массы печени (застойной гепатомегалии).
Застой наиболее выражен вокруг центральных вен печеночных долек; цвет центральной части печеночных долек становится красно-коричневым, а периферические участки выглядят бледными, иногда содержат жировые включения. На срезе печень имеет характерный вид («мускатная печень»).
В некоторых случаях, особенно при одновременной левожелудочковой недостаточности, тяжелая системная гипоксия вызывает центролобулярный некроз. При длительной тяжелой правожелудочковой недостаточности центральные части печеночных долек становятся фиброзными, в результате развивается сердечный склероз печени, а в самых тяжелых случаях — сердечный цирроз печени.
Портальная гипертензия приводит к увеличению селезенки (застойной спленомегалии) — ее масса часто достигает 300-500 г (в норме < 150 г). Это способствует также развитию хронического полнокровия и отечности кишечной стенки. Такие изменения могут быть столь выраженными, что создают препятствие абсорбции питательных веществ.
Системный венозный застой может привести к накоплению жидкости в плевральной, перикардиальной и брюшной полостях. Так, отек легких и плевральный выпот ассоциируются с левожелудочковой недостаточностью. Массивный плевральный выпот (более 1 л) приводит к тому, что части соответствующего легкого плохо расширяются (ателектаз). Кроме того, транссудация жидкости в брюшную полость может привести к асциту.
Отеки подкожно-жировой ткани периферических участков тела, особенно лодыжек и претибиальных областей, — отличительный признак правожелудочковой недостаточности. У прикованных к постели пациентов может преобладать пресакральный отек. Иногда развивается генерализованный массивный отек подкожной клетчатки (анасарка).
Клинические признаки изолированной правожелудочковой недостаточности обусловлены системным (и портальным) венозным полнокровием и включают гепатоспленомегалию, периферические отеки, плевральный выпот и асцит. Наиболее поражаемые органы — почки и головой мозг. Застойные явления в почках более выражены при правожелудочковой недостаточности по сравнению с левожелудочковой, приводя к большей задержке жидкости и периферическим отекам, а также к более значительной азотемии.
Венозное полнокровие и гипоксия центральной нервной системы могут вызвать гипоксическую энцефалопатию, идентичную описанной при левожелудочковой недостаточности.
Хотя левожелудочковую и правожелудочковую недостаточность мы рассматривали отдельно, следует вновь подчеркнуть, что во многих случаях при длительной ХСН у пациентов наблюдаются симптомы декомпенсации со стороны обоих желудочков, включая клинические синдромы левожелудочковой и правожелудочковой недостаточности по обоим кругам кровообращения.
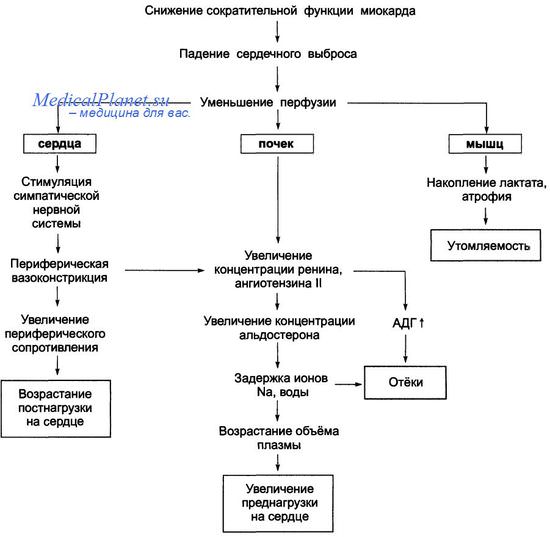
Общепринятая терапия ХСН основана главным образом на фармакологическом подходе. Особенно часто применяют лекарственные средства, снижающие перегрузку объемом (в частности, диуретики), блокирующие РААС (например, ингибиторы ангиотензинпревращающего фермента) и снижающие тонус адренергической системы (например, b1-адренергические блокаторы). Эффективность лекарственных средств последних двух классов подтверждает, что нейрогуморальные изменения, возникающие при ХСН (включая повышенный уровень норадреналина и ренина), не обеспечивают адаптацию и способствуют развитию сердечной недостаточности.
Новые подходы для улучшения функции сердца предусматривают механическую поддержку сердца и ресинхронизацию электрических импульсов для максимального повышения эффективности сердечной деятельности. Учитывая распространенность и тяжесть ХСН, большое внимание привлекают новые виды лечения, включая методы клеточной терапии. Следует отметить, что накапливаются данные об ограниченной способности взрослого сердца к самообновлению, опосредованному стволовыми клетками. К настоящему времени неизвестно, можно ли этот подход использовать (и если да, то в каком объеме) с терапевтической целью.
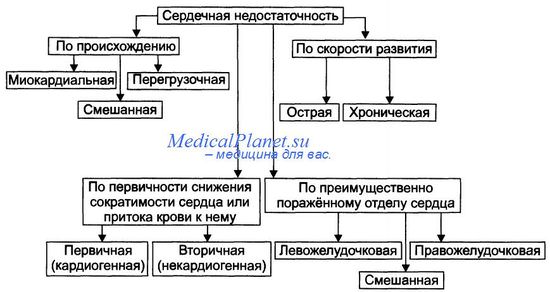
Схема патогенеза хронической систолической сердечной недостаточности
Видео этиология, патогенез сердечной недостаточности систолической, диастолической, лево- и правожелудочковой
- Рекомендуем ознакомиться со следующей статьей "Механизмы развития (патофизиология) врожденных пороков сердца"
Оглавление темы "Патогенез болезней сердца":- Строение сердца и его физиология
- Возрастные изменения сердца
- Общие механизмы развития болезней сердца
- Механизмы развития (патофизиология) сердечной недостаточности
- Механизмы развития (патофизиология) гипертрофии сердца
- Механизмы развития (патофизиология) левожелудочковой сердечной недостаточности
- Механизмы развития (патофизиология) правожелудочковой сердечной недостаточности
- Механизмы развития (патофизиология) врожденных пороков сердца
- Клиника врожденного порока сердца
- Механизмы развития (патофизиология) дефекта межпредсердной перегородки (ДМПП)

