Причины и механизмы развития синдрома Шегрена
Синдром Шегрена — хроническое заболевание, сочетающее сухой кератоконъюнктивит (сухость глаз) и ксеростомию (сухость полости рта) и возникающее в результате иммунологически опосредованного поражения слезных и слюнных желез. Заболевание возникает как изолированное расстройство (первичная форма), известное также как синдром сухости, или, более часто, в ассоциации с другим аутоиммунным заболеванием (вторичная форма).
Таким ассоциативным заболеванием обычно выступает ревматоидный артрит, однако у некоторых пациентов это может быть СКВ, полимиозит, системный склероз, васкулит, комбинированное поражение соединительной ткани и тиреоидит.
а) Этиология и патогенез синдрома Шегрена. Синдром сухости характеризуется уменьшением количества слезной жидкости и слюны в результате лимфоцитарной инфильтрации и фиброза слезных и слюнных желез. Инфильтрат содержит преимущественно хелперные Т-клетки CD4+ и некоторое количество В-лимфоцитов, включая плазматические клетки.
Около 75% пациентов имеют ревматоидный фактор (антитела, реагирующие с ауто-IgG) независимо от одновременного наличия ревматоидного артрита. ANA выявляют у 50-80% пациентов. Идентифицированы также другие органоспецифические и органонеспецифические антитела. Однако наиболее важны антитела к двум рибонуклеопротеиновым антигенам — SS-A (Ro) и SS-B (La).
Антитела можно обнаружить с помощью чувствительных методов у 90% пациентов, поэтому эти антитела считают серологическими маркерами заболевания. У пациентов с высокими титрами антител к SS-A более вероятны раннее начало заболевания, его большая продолжительность и экстрагландулярные проявления, например кожный васкулит и нефрит. Однако данные аутоантитела иногда присутствуют и при СКВ, поэтому не могут служить диагностическим признаком синдрома Шегрена.
Как и другие аутоиммунные болезни, синдром Шегрена ассоциирован, хотя и слабо, с некоторыми аллелями HLA. Исследования, проведенные с участием представителей негроидной и европеоидной рас, выявили сцепление первичной формы с аллелями HLA-B8, HLA-DR3 и DRW52, а также с HLA-DOA1-локусом и HLA-DOB1 -локусом. У пациентов с антиSS-A и анти-SS-B часто встречаются специфические аллели HLA-DOA1 и HLA-DOB1. Это доказывает, что, как и при СКВ, наследование некоторых молекул МНС класса II предрасполагает к образованию определенных аутоантител.
Хотя патогенез синдрома Шегрена остается неясным, установлено участие в нем аберрантной активации Т- и В-клеток. Пусковым механизмом может быть вирусная инфекция слюнных желез, вызывающая местную смерть клеток и высвобождение тканевых аутоантигенов. У генетически чувствительных индивидов Т-клетки CD4+ и В-клетки, специфические для этих аутоантигенов, способны к иммунному ответу.
В результате начинаются процессы воспаления, повреждения тканей и, возможно, фиброза. Природа аутоантигенов, распознаваемых этими лимфоцитами, все еще остается загадкой. Вероятным аутоантигеном является белок цитоскелета, называемый а-фодрином, однако его роль в развитии заболевания до сих пор не установлена.
Вирусы, способные стать инициирующим стимулом, также неизвестны, предположительно это виновники хронических воспалительных заболеваний — EBV и вирус гепатита С. Кроме того, у небольшого количества индивидов, инфицированных Т-клеточным лимфотропным вирусом человека типа I (ретровирусом), наблюдаются клиническая картина и патологические изменения, практически идентичные таковым при синдроме Шегрена.
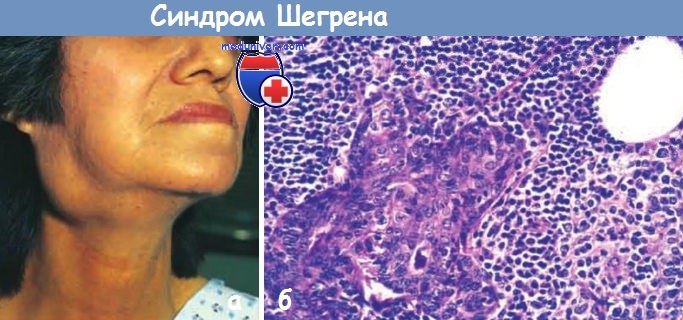
(А) Увеличение слюнной железы.
(Б) Интенсивная лимфоцитарная и плазмоклеточная инфильтрация с эпителиальной гиперплазией протока слюнной железы.
б) Морфология синдрома Шегрена. Слезные и слюнные железы — главные мишени при этом заболевании, хотя могут быть вовлечены и другие экзокринные железы, включая железы дыхательного и желудочно-кишечного трактов и влагалища. Наиболее ранние гистологические изменения как в крупных, так и в малых слюнных железах — это перидуктальная и периваскулярная лимфоцитарная инфильтрация.
Иногда лимфоцитарный инфильтрат становится обширным, и в более крупных слюнных железах можно увидеть лимфоидные фолликулы с герминативными центрами. Эпителиальные клетки, выстилающие протоки, могут быть гиперплазированы, в результате может произойти закупорка протока. Позже происходят атрофия ацинусов, фиброз и гиалиноз, а еще позднее паренхима желез замещается жиром.
В некоторых случаях лимфоидный инфильтрат настолько интенсивен, что по внешнему виду напоминает лимфому. И действительно, у этих пациентов существует высокий риск развития В-клеточных лимфом, поэтому необходимо провести молекулярный анализ клональности, чтобы отличить интенсивное реактивное хроническое воспаление от ранней лимфомы.
Отсутствие слезной жидкости приводит к высыханию эпителия роговицы, которая воспаляется, эродируется и изъязвляется; слизистая оболочка полости рта может атрофироваться, на ней могут появляться трещины и язвы. Сухость и образование корок в полости носа могут привести к изъязвлению и даже перфорации носовой перегородки.
в) Клинические признаки. Синдром Шегрена в основном наблюдается у женщин в возрасте 50-60 лет. Симптомы возникают в результате воспалительной деструкции экзокринных желез. Кератоконъюнктивит приводит к нарушениям зрения, жжению и зуду, в конъюнктивальном мешке скапливаются густые выделения.
Ксеростомия обусловливает затруднения при глотании плотной пищи, ослабление вкусовых ощущений, появление язв и трещин во рту и сухость слизистой оболочки щек. Увеличение околоушной слюнной железы регистрируют у 50% пациентов; другими симптомами могут быть сухость слизистой оболочки носа, носовые кровотечения, рецидивирующий бронхит и пневмонит. Проявления экстрагландулярного заболевания (синовит, диффузный фиброз легких и периферическую нейропатию) обнаруживают у 30% пациентов.
Чаще эти проявления наблюдаются у пациентов с высокими титрами антител, специфических для SS-A. При синдроме Шегрена в отличие от СКВ клубочки поражаются крайне редко, однако часто обнаруживаются нарушения функции канальцев, включая почечный тубулярный ацидоз, урикозурию и фосфатурию, гистологически ассоциированные с тубулоинтерстициальным нефритом. Около 60% пациентов страдают сопутствующими аутоиммунными расстройствами, например ревматоидным артритом, с соответствующими симптомами и признаками этих расстройств.
Воспалительные процессы в слезных и слюнных железах первоначально получили название болезни Микулича. Однако в настоящее время говорят о синдроме Микулича, распространив это понятие на увеличение слезных и слюнных желез, вызванное любыми причинами, включая саркоидоз, лейкемию, лимфому и другие опухоли. Методом диагностики синдрома Шегрена является биопсия губы (для исследования минорных слюнных желез).
Лимфатические узлы пациентов при синдроме Шегрена часто гиперплазированы, однако наиболее сильная лимфоцитарная реакция обнаруживается в тканях местного аутоиммунного ответа, особенно в слезных и слюнных железах. На ранних стадиях заболевания этот иммунный инфильтрат состоит из смеси поликлональных Т- и В-клеток.
Однако, если реакция не ослабевает, со временем наблюдается выраженная тенденция доминирования отдельных клонов в популяции В-клеток, предположительно вследствие соматических мутаций. Появление доминантного В-клеточного клона обычно служит маркером лимфомы краевой зоны — злокачественного В-клеточного новообразования, часто возникающего в месте хронического лимфоцитарного воспаления. Эта лимфома наблюдается у 5% пациентов с синдромом Шегрена, т.е. в 40 раз чаще, чем в нормальной популяции.
Некоторые другие аутоиммунные расстройства (например, тиреоидит Хасимото) также ассоциированы с высоким риском возникновения лимфомы краевой зоны.
- Вернуться в оглавление раздела "Патофизиология"
Оглавление темы "Аутоиммунные болезни":- Механизмы клеточно-опосредованной гиперчувствительности (IV типа)
- Виды аутоиммунных болезней
- Иммунологическая толерантность и ее механизмы
- Патогенез (механизм) аутоиммунитета
- Эпидемиология и критерии системной красной волчанки (СКВ)
- Причины и механизмы развития системной красной волчанки (СКВ)
- Морфология системной красной волчанки (СКВ)
- Клиника системной красной волчанки (СКВ)
- Причины и механизмы лекарственной красной волчанки
- Причины и механизмы развития синдрома Шегрена

