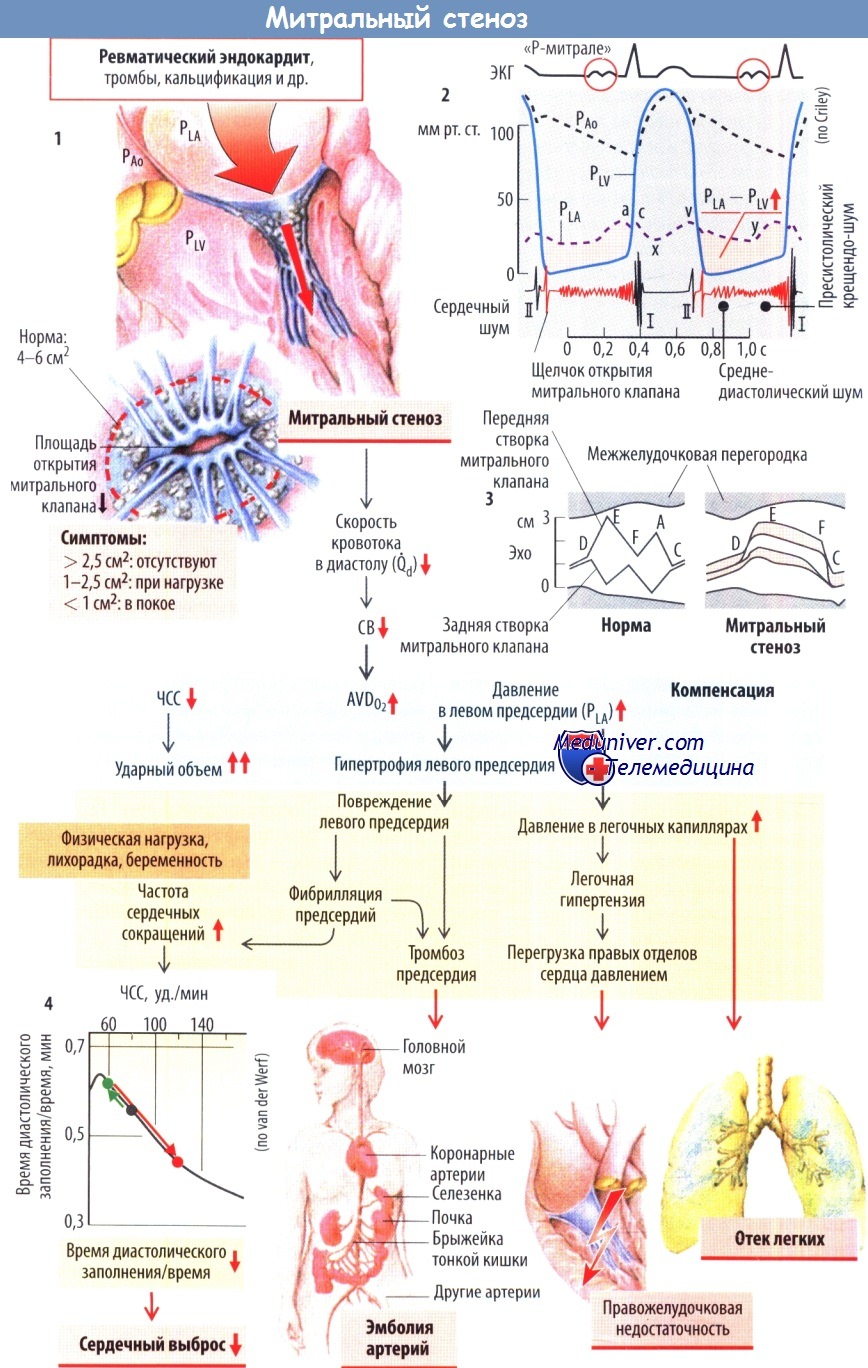
Схема развития митрального стеноза
Чаще всего стеноз митрального клапана развивается вследствие ревматического эндокардита, реже — в результате опухолевого и бактериального роста, кальцификации и тромбоза. Крайне редко встречается комбинация врожденного или приобретенного митрального стеноза и врожденного дефекта межпредсердной перегородки (синдром Лютамбаше).
В диастолу две створки митрального клапана раскрываются таким образом, что открытыми оказываются как основное отверстие между левым предсердием и желудочком, так и ряд дополнительных отверстий между сухожильными хордами. Суммарная площадь отверстия клапана на уровне его кольца в норме составляет4-6см2.
При эндокардите хорды слипаются между собой, основное отверстие митрального клапана суживается, а створки утолщаются и становятся малоподвижными (ригидными). При эхокардиографии выявляется замедление диастолического движения кзади передней створки, изменение волны А, которая становится менее выраженной или вовсе исчезает, а интервал Е—F уплощается. Также уменьшается амплитуда интервала Е—С.
Задняя створка движется кпереди (в норме кзади). Определяется утолщение створок клапана (розовый фрагмент). При фонокардиографии (графической регистрации тонов сердца) регистрируется громкий и (относительно начала комплекса QRS) отсроченный первый тон (на 90 мс, в норме на 60 мс). За II тоном следуеттак называемый щелчок открытия митрального клапана, лучше всего выслушиваемый в области верхушки сердца.
При площади отверстия митрального клапана менее 2,5см2 клинические симптомы (одышка, усталость, кровохарканье) появляются на фоне выраженной физической нагрузки. По мере уменьшения площади отверстия симптомы возможны при меньшей нагрузке. Так, при площади отверстия менее 1,5см2 они возникают на фоне обычной повседневной деятельности, а при площади менее 1см2 — в покое. Площадь отверстия менее 0,3см2 несовместима с жизнью.
Возросшее сопротивление току крови, обусловленное стенозом отверстия митрального клапана, приводит к уменьшению кровотока через него из левого предсердия в левый желудочек в диастолу и, соответственно, к снижению сердечного выброса (СВ). Существует три механизма компенсации сниженного сердечного выброса (СВ):
- увеличение экстракции кислорода тканями, т. е. увеличение артериовенозной разницы по кислороду (AVDО2) при сохраняющемся снижении сердечного выброса (СВ); увеличение времени диастолического заполнения за счет уменьшения ЧСС.
- В результате этого отмечается прямо пропорциональное увеличение УО и увеличение СВ;
- увеличение давления в левом предсердии (РLA), а соответственно, и градиента давления между предсердием и желудочком (PLA-PLV). Этот компенсаторный механизм является самым эффективным. Он включается при физической нагрузке и выраженном стенозе отверстия митрального клапана сердца. Вследствие этого также возрастает скорость кровотока в диастолу (Qd), несмотря на стеноз (проявляется среднедиастолическим шумом [СДШ]).
Однако дальнейшее течение заболевания определяется отрицательными эффектами высокого PLA: гипертрофией и дилатацией левого предсердия («Р-митрале» на ЭКГ). Эти изменения могут быть настолько выраженными, что развивается фибрилляция предсердий, сопровождающаяся исчезновением пресистолического нарастающего (крещендо) шума, который обусловлен быстрым заполнением желудочков (постстенотическая турбулентность) во время систолы регулярно сокращающихся предсердий.
При фибрилляции предсердий создаются условия для формирования тромбов (особенно в ушках предсердий). В связи с этим возрастает риск артериальной эмболии с инфарктами (особенно инфаркта мозга). При фибрилляции предсердий возрастает и частота сокращений желудочков (тахиаритмия). В результате этого в сердечном цикле значительно снижается время диастолы по сравнению со временем систолы (выраженное укорочение времени диастолического наполнения). Для предотвращения падения СВ вновь возрастает PLA.
По этой же причине даже при нормальном сокращении предсердий любое временное (физическая нагрузка, лихорадка) и особенно постоянное увеличение ЧСС (например, при беременности) приводит к выраженному напряжению стенки предсердий (PLA).
Также прогрессивно возрастает давление в малом круге кровообращения. Увеличение давления в легочных венах приводит к одышке и варикозному расширению бронхиальных вен (их разрыв сопровождается кровохарканьем). В дальнейшем возможен отек легких. Наконец, легочная гипертензия может привести к выраженной перегрузке правых отделов сердца и правожелудочковой недостаточности.
Без хирургического лечения (митральная комиссуротомия, баллонная дилатация или протезирование клапана) только 50 % пациентов выживают в течение первых 10 лет после того, как стеноз митрального клапана начнет проявляться клинически.
- Вернуться в оглавление раздела "Патофизиология"
Оглавление темы "Патофизиология в схемах":- Схема фаз сердечного цикла
- Схема возникновения и проведения возбуждения в сердце
- Схема образования зубцов и интервалов электрокардиограммы (ЭКГ)
- Схема развития тахикардии
- Схема развития экстрасистол
- Схема развития АВ-блокады
- Схема развития реэнтри в миокарде
- Схема развития реэнтри в АВ-узле
- Схема развития синдрома Вольфа—Паркинсона—Уайта (WPW синдрома)
- Схема развития митрального стеноза

