Патогенез бронхолегочной дисплазии (БЛД)
Бронхолегочная дисплазия, впервые описанная в 1967 г., в настоящее время встречается довольно редко среди младенцев с массой тела при рождении более 1200 г и гестационным возрастом более 30 нед. Более мягкие методы вентиляции легких, антенатальная терапия глюкокортикостероидами и лечение сурфактантом минимизировали развитие тяжелой легочной патологии у новорожденных с большей массой тела и большим сроком гестации.
Определение бронхолегочной дисплазии (БЛД) в последнее время расширено: этот диагноз ставят новорожденным, которые в течение 28 сут получали кислородотерапию, даже если они родились на сроке 36 нед гестации.
Гистопатологические изменения при бронхолегочной дисплазии (БЛД) включают гиперплазию эпителия дыхательных путей и плоскоклеточную метаплазию, утолщение альвеолярных перегородок, перибронхиальный и интерстициальный фиброз.
Главные нарушения «современной» бронхолегочной дисплазии (БЛД) — гипоплазия альвеол (проявляющаяся в образовании крупных, упрощенных альвеолярных полостей) и патологические разрастания капилляров. Таким образом, в настоящее время наиболее вероятной причиной возникновения БЛД считают задержку развития альвеолярных структур на так называемой мешотчатой стадии.
Развитию бронхолегочной дисплазии (БЛД) способствуют множество факторов — ацидоз, гипервентиляция, недоношенность, воспалительные цитокины, сосудистые мальформации. Эти факторы, вероятно, синергично влияют на адаптивные процессы. Кислород также может препятствовать созреванию легких у детей, которые получают продолжительную кислородотерапию, что останавливает развитие легких на мешотчатой стадии.
В эксперименте на недоношенных животных показано, что искусственная вентиляция без применения высоких концентраций кислорода также приводит к БЛД. В альвеолах младенцев с БЛД повышен уровень различных провоспалительных цитокинов (TNF, IL-1b, IL-6 и IL-8), их дисрегуляция в животных моделях приводила к задержке септирования альвеол, что позволяет предположить негативное влияние этих цитокинов на процесс развития легких. Недавние эксперименты также выявили необходимость адекватной васкуляризации легочной мезенхимы для нормального морфогенеза эпителия.
Это подтверждается наличием незрелых капилляров и снижением продукции VEGF у новорожденных, умерших от БЛД.
Если удается справиться с токсическим действием кислорода (как это обычно и бывает) и новорожденный переживает 3-4 сут, то младенцы, рожденные на 31-й неделе гестации и позднее, выздоравливают без каких-либо последствий. Дети, рожденные преждевременно и перенесшие РДС, относятся к группе повышенного риска развития таких осложнений, как незаращение артериального протока, внутрижелудочковые кровоизлияния и некротизирующий энтероколит. Таким образом, несмотря на спасение большого количества новорожденных, проблема особой ранимости незрелых новорожденных остается.
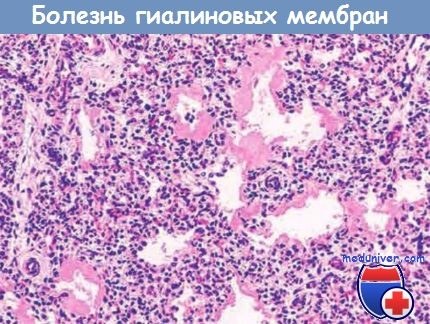
Обратите внимание на толстые эозинофильные гиалиновые мембраны, выстилающие эти альвеолы.
- Вернуться в оглавление раздела "Патофизиология"
Оглавление темы "Патофизиология новорожденных":- Причины смерти детей в зависимости от возраста
- Варианты врожденных аномалий детей
- Генетические причины аномалий развития
- Экологические причины аномалий развития плода
- Патогенез врожденных аномалий развития плода - критичные периоды
- Причины недоношенности и преждевременных родов
- Причины внутриутробной задержки роста плода (ВЗРП)
- Патогенез и морфология респираторного дистресс-синдром (РДС) новорожденных
- Клиника респираторного дистресс-синдром (РДС) новорожденных
- Патогенез бронхолегочной дисплазии (БЛД)

