Механизм развития (патогенез) острого пролиферативного гломерулонефрита
Для большинства болезней, проявляющихся нефритическим синдромом, характерно воспаление клубочка. У пациента обычно выявляют гематурию, азотемию, олигурию, слабо или умеренно выраженную гипертензию. Часто наблюдаются протеинурия и отеки, но эти симптомы не столь выражены, как при нефротическом синдроме.
Острый нефритический синдром может развиться при многих системных заболеваниях, например СКВ и микроскопическом полиангиите. Однако данный синдром наиболее типичен для острого пролиферативного гломерулонефрита и является важным компонентом БПГН.
Острый пролиферативный гломерулонефрит гистологически характеризуется диффузной пролиферацией клеток клубочка, сопровождающейся инфильтрацией лейкоцитами. Эти изменения обусловлены циркулирующими иммунными комплексами. Пусковым фактором может быть экзогенный или эндогенный антиген. Примером экзогенного антиген-индуцированного острого пролиферативного гломерулонефрита является постинфекционный гломерулонефрит, а эндогенного — волчаночный гломерулонефрит.
Наиболее распространен постстрептококковый гломерулонефрит, но возбудителем острого пролиферативного гломерулонефрита может быть и другой микроорганизм.
Стрептококковый постинфекционный гломерулонефрит
В США частота стрептококкового постинфекционного гломерулонефрита снизилась, однако в мире это заболевание остается широко распространенным. Обычно оно манифестирует через 1-4 нед после перенесенной стрептококковой инфекции глотки (ангины) или кожи (импетиго). Инфекции кожи часто ассоциируются с высокой плотностью населения и низким уровнем гигиены. Чаще всего стрептококковый постинфекционный гломерулонефрит наблюдается у детей в возрасте 6-10 лет, но может поражать и взрослых.
а) Этиология и патогенез. Нефритогенными являются только определенные штаммы b-гемолитического стрептококка группы А. Более 90% случаев заболевания обусловлены типами штаммов 12,4 и 1, имеющими в составе клеточной стенки специфический М-белок.
Стрептококковый постинфекционный гломерулонефрит является иммуноопосредованным заболеванием. Латентный период между инфицированием и манифестацией соответствует сроку, необходимому для выработки антител и формирования иммунных комплексов. У большинства пациентов отмечают высокие титры антистрептококковых антител, активацию и повышенное расходование компонентов системы комплемента, что снижает уровни компонентов системы комплемента в сыворотке крови.
В клубочках выявляются гранулярные депозиты иммунных комплексов, что подтверждает иммуноопосредованную природу заболевания. До сих пор не выявлен антигенный компонент стрептококка, запускающий иммунную реакцию. В поврежденных клубочках обнаруживают разные положительно заряженные белки, включая нефрит-ассоциированный стрептококковый рецептор плазмина (NAP1r), характерные для нефритогенных штаммов стрептококков.
По другим данным, основными антигенными детерминантами являются экзотоксин В пиогенного стрептококка (SpeB) и его профермент (zSpeB) — другой белок, выполняющий роль рецептора плазмина. При этом неизвестно, осаждаются ли эти антигены на БМК или входят в состав иммунных комплексов либо представляют собой и то и другое. Кроме того, в качестве антигенов рассматривают и белки БМК, поврежденной ферментами стрептококков.
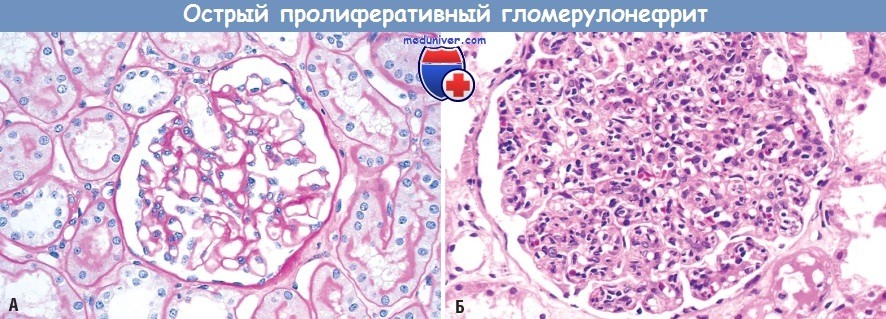
(А) Нормальный клубочек.
(Б) Гиперклеточность клубочка, обусловленная лейкоцитарной инфильтрацией и пролиферацией стромальных клеток.
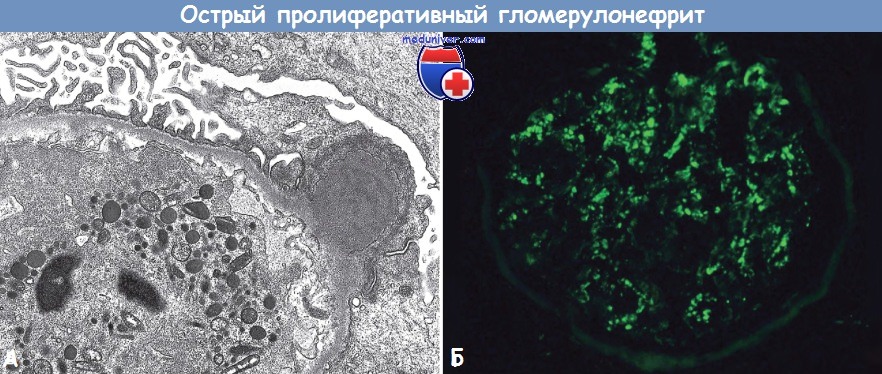
(А) Типичный субэпителиальный депозит, похожий на горб, и нейтрофил в просвете клубочка.
(Б) При иммунофлуоресцентном исследовании выявляют крупные очаговые гранулярные депозиты белка С3, формирующие субэпителиальные депозиты
б) Морфология. Классический диагностический признак стрептококкового постинфекционного гломерулонефрита — гиперклеточность клубочка. Гиперклеточность обусловлена;
(1) лейкоцитарной инфильтрацией (нейтрофилами и моноцитами);
(2) пролиферацией эндотелиальных и мезангиальных клеток;
(3) формированием полулуний при выраженных повреждениях.
Пролиферация и лейкоцитарная инфильтрация являются диффузными, т.е. затрагивают весь клубочек. Облитерация просвета капилляров происходит за счет отека эндотелия, пролиферации клеток клубочка и воспалительной инфильтрации. Возможны отек и воспаление стромы, в просвете канальцев часто находятся эритроциты.
При иммунофлуоресцентном исследовании вдоль БМК и в мезангии выявляют гранулярные депозиты IgG, lgМ и компонента системы комплемента С3. Депозиты иммунных комплексов обнаруживают практически всегда, они часто фокальные и немногочисленные. Типичными находками при электронной микроскопии являются субэпителиальные депозиты (дискретные аморфные электронно-плотные депозиты на эпителиальной стороне мембраны), похожие на горб. Вероятно, депозиты на поверхности эпителиальных клеток состоят из комплексов антигенантитело. Часто выявляют субэндотелиальные и внутримембранные депозиты, иногда — мезангиальные.
в) Клинические признаки. Стрептококковый постинфекционный гломерулонефрит у детей обычно манифестирует через 1-2 нед после перенесенного заболевания верхних дыхательных путей: остро развивается недомогание, повышается температура, появляются тошнота, олигурия, гематурия. У таких пациентов выявляют в моче эритроциты и небольшую протеинурию (обычно менее 1 г/сут). Также наблюдаются периорбитальный отек, слабая или умеренная степень гипертензии. У взрослых манифестация заболевания чаще бывает атипичной и проявляется внезапной гипертензией или отеками, часто с подъемом уровня мочевины в крови.
Во время эпидемий, вызванных нефритогенными штаммами стрептококка, гломерулонефрит может протекать бессимптомно, выявляют его только при исследовании мочи на микрогематурию. Важными лабораторными показателями являются повышение титра антистрептококковых антител и снижение в сыворотке крови уровня С3 и других компонентов системы комплемента.
Более 95% заболевших детей полностью выздоравливают после консервативного лечения, направленного на коррекцию водно-солевого баланса. У небольшого количества детей (менее 1%) развиваются тяжелая олигурия и БПГН. В некоторых случаях наблюдается медленное прогрессирование процесса вплоть до хронического гломерулонефрита с рецидивами или без них. Длительная и персистирующая тяжелая протеинурия и нарушение СКФ являются предикторами неблагоприятного исхода.
У взрослых заболевание протекает менее доброкачественно. Несмотря на благоприятный прогноз при эпидемиях, только в 60% спорадических случаев наблюдается быстрое выздоровление. В остальных случаях поврежденные клубочки быстро не восстанавливаются, что приводит к стойкой протеинурии, гематурии и гипертензии. Только некоторые такие больные выздоравливают, у других развивается хронический гломерулонефрит или БПГН.
Постинфекционный нестрептококковый гломерулонефрит
Постинфекционный нестрептококковый гломерулонефрит может развиваться спорадически при других инфекционных заболеваниях, включая бактериальные (например, стафилококковый эндокардит, пневмококковая пневмония, менингококцемия), вирусные (гепатит В, гепатит С, эпидемический паротит, ВИЧ, ветряная оспа, инфекционный мононуклеоз), паразитарные (малярия, токсоплазмоз). При иммунофлуоресцентном исследовании выявляют гранулярные депозиты и субэпителиальные депозиты, характерные для иммуноопосредованного гломерулонефрита.
- Рекомендуем ознакомиться со следующей статьей "Механизм развития (патогенез) быстропрогрессирующего гломерулонефрита (БПГН)"
Оглавление темы "Патогенез болезней почек":- Признаки и клиника болезней почек
- Клиника гломерулонефрита (гломерулопатии)
- Морфология гломерулонефрита (гломерулопатии)
- Механизм развития (патогенез) гломерулонефрита - гломерулопатии
- Механизм развития (патогенез) прогрессирования гломерулонефрита
- Механизм развития (патогенез) острого пролиферативного гломерулонефрита
- Механизм развития (патогенез) быстропрогрессирующего гломерулонефрита (БПГН)
- Механизм развития (патогенез) нефротического синдрома
- Механизм развития (патогенез) мембранозной нефропатии
- Механизм развития (патогенез) болезни минимальных изменений

