Механизмы развития (патогенез) осложнений инфаркта миокарда
Лечение пациентов с острым инфарктом миокарда (ИМ) к настоящему времени стало чрезвычайно успешным. Одновременно с уменьшением общей летальности от ИБС начиная с 1960-х гг. частота случаев внутрибольничной летальности снизилась примерно с 30 до 7% при своевременном лечении ИМ. 50% случаев смерти от острого ИМ происходит в пределах 1 час от его начала — большинство этих пациентов не успевают попасть в больницу.
Рутинная терапия при остром инфаркте миокарда (ИМ) заключается в применении ацетилсалициловой кислоты и гепарина (предотвращают дальнейший тромбоз), кислорода (уменьшает ишемию), нитратов (индуцируют расширение сосудов и устраняют их спазм), b-адренергических ингибиторов (b-блокаторы снижают потребность сердца в кислороде и риск аритмии), ингибиторов ангиотензинпревращающего фермента (ограничивают расширение желудочков).
Кроме того, проводят вмешательства для устранения обструкции, включая введение фибринолитических агентов, коронарную ангиопластику с установкой стента или без него и коронарное шунтирование. Выбор терапии зависит от клинической картины и возможностей лечебного учреждения. Ангиопластика является высокоэффективным методом в опытных руках, но почти такой же эффект может дать фибринолитическая терапия. К факторам, ассоциированным с плохим прогнозом, относят преклонный возраст, женский пол, сахарный диабет и инфаркты в анамнезе (кумулятивная утрата функционирующего миокарда).
У многих пациентов, перенесших острый инфаркт миокарда (ИМ), несмотря на терапевтические мероприятия, развиваются одно или несколько осложнений, в т.ч.:
- нарушение сократительной функции сердца. ИМ вызывает нарушение функции левого желудочка, приблизительно пропорциональное величине пораженной области. Обычно присутствует левожелудочковая недостаточность некоторой степени с гипотензией, венозным застоем в легких и интерстициальным легочным транссудатом с возможным развитием выраженного отека легких и нарушениями дыхания. Тяжелое нарушение систолической функции сердца (кардиогенный шок) после ИМ возникает у 10-15% пациентов, чаще у перенесших ранее обширный инфаркт (поражение > 40% левого желудочка). Летальность от кардиогенного шока составляет 70% и обусловливает 75% случаев внутрибольничной летальности;
- аритмии. У многих пациентов после перенесенного ИМ отмечаются повышенная возбудимость миокарда и/или нарушения проведения, которые могут привести к развитию фатальных аритмий. Ассоциированные с ИМ аритмии включают синусовую брадикардию, блокаду проведения (асистолию), тахикардию, преждевременное сокращение желудочков или желудочковую тахикардию и фибрилляцию желудочков. Поскольку часть атриовентрикулярной проводящей системы (пучок Гиса) локализована в миокарде нижнего отдела межжелудочковой перегородки, инфаркт в этой области также может ассоциироваться с блокадой проведения;
- разрыв сердца. Синдромы разрыва сердца возникают в результате размягчения и ослабления некротизированного, а вслед за тем и воспаленного миокарда. Эти синдромы включают разрыв свободной стенки желудочка (чаще всего) с гемоперикардом и тампонадой сердца; разрыв межжелудочковой перегородки (менее часто), приводящий к острому ДМЖП и артериовенозному шунтированию; отрыв папиллярных мышц, приводящий к тяжелой острой митральной регургитации. Разрыв свободной стенки желудочка наиболее часто происходит на 3-7-е сутки после ИМ (в среднем на 5-е сутки с колебаниями от 1 до 10 сут), когда коагуляционный некроз, нейтрофильная инфильтрация и лизис соединительной ткани миокарда ощутимо ослабляют пораженный инфарктом миокард.

(A-В) Синдромы разрыва сердца: разрыв передней стенки левого желудочка при остром инфаркте (стрелка) (А);
разрыв межжелудочковой перегородки (стрелка) (Б);
полный отрыв некротизированной папиллярной мышцы (В).
Наиболее часто местом постинфарктного разрыва левого желудочка является его переднелатеральная стенка на уровне середины желудочка. Факторы риска такого типа разрывов: возраст старше 60 лет, женский пол, предсуществующая артериальная гипертензия. Это осложнение у пациентов без предшествующего ИМ встречается реже. Острые разрывы свободной стенки левого желудочка быстро приводят к летальному исходу. Иногда адгезия перикарда в области инфаркта частично блокирует разрыв и может стать причиной образования ложной аневризмы (локализованная гематома, сообщающаяся с желудочком). Стенка ложной аневризмы состоит только из эпикарда и прилегающего к нему париетального перикарда, поэтому не исключен ее последующий разрыв;
- перикардит. Фибринозный или фибринозно-геморрагический перикардит (синдром Дресслера) развивается на 2-3-е сутки после трансмурального инфаркта как результат воспаления миокарда;
- инфаркт правого желудочка. Изолированный инфаркт правого желудочка наблюдается редко, однако инфаркт некоторой части миокарда правого желудочка часто сопровождает ишемическое поражение прилегающей задней области левого желудочка и межжелудочковой перегородки. Любые инфаркты правого желудочка вызывают острую правожелудочковую недостаточность, которая приводит к застою крови в венозной системе и артериальной гипотензии;
- расширение зоны инфаркта. В участках, прилегающих к существующему инфаркту, могут возникать новые очаги некроза;
- распространение инфаркта. Результатом ослабления некротизированной мышцы может быть непропорциональное растяжение, истончение и расширение зоны инфаркта (особенно в случае антеросептальных инфарктов), часто в сочетании с пристеночным тромбозом;
- пристеночный тромбоз. При любом инфаркте сочетание нарушения сократимости (вызывающего стаз) и повреждения эндокарда (что создает тромбогенную поверхность) усиливает риск развития пристеночного тромбоза и потенциальной тромбоэмболии;
- аневризма желудочка. В отличие от ложной аневризмы в образовании истинной аневризмы желудочка участвует только миокард, подвергшийся рубцовым изменениям. Аневризма желудочка представляет собой позднее осложнение обширных трансмуральных инфарктов, претерпевших раннее распространение. Тонкая рубцовая ткань стенки аневризмы парадоксальным образом выпячивается во время систолы. Осложнения: внутристеночный тромбоз, аритмия и сердечная недостаточность. Угроза разрыва эластичной фиброзной стенки обычно отсутствует;
- дисфункция папиллярных мышц. Как было указано ранее, после ИМ может произойти отрыв папиллярных мышц. Чаще постинфарктная митральная регургитация возникает в результате ишемической дисфункции папиллярных мышц и подлежащего миокарда, а позднее — как следствие фиброза и укорочения папиллярных мышц или расширения желудочка;
- прогрессирующая поздняя сердечная недостаточность.

б - раннее распространение передневерхушечного инфаркта с истончением стенки (стрелка) и пристеночным тромбом.
в - крупная верхушечная левожелудочковая аневризма {стрелка). На четырехкамерном срезе левый желудочек — справа
Риск специфических постинфарктных осложнений и прогноз зависят главным образом от величины инфаркта, его локализации и глубины (субэндокардиальный или трансмуральный инфаркт). Обширные трансмуральные инфаркты обусловливают высокую вероятность кардиогенного шока, аритмий и ХСН.
Пациенты с передними трансмуральными инфарктами имеют наиболее высокий риск разрыва свободной стенки желудочка, расширения зоны инфаркта, внутристеночного тромбоза и аневризмы. В отличие от этого задние трансмуральные инфаркты сопряжены с риском таких осложнений, как блокада проведения и/или вовлечение правого желудочка. Если разрыв межжелудочковой перегородки происходит в ее заднем отделе, лечение более сложное. В целом у пациентов с передним инфарктом прогноз хуже, чем с нижним (задним) инфарктом. При субэндокардиальных инфарктах перикардит, разрыв и аневризмы наблюдаются лишь в редких случаях.
В дополнение к последствиям репарации пораженных при инфаркте тканей неповрежденные сегменты желудочка гипертрофируются и расширяются. Такие изменения получили название ремоделирования желудочков. Компенсаторная гипертрофия непораженного миокарда первоначально гемодинамически благоприятна. Адаптивный эффект может быть нейтрализован расширением желудочка (в присутствии или в отсутствие аневризмы) и повышенной потребностью миокарда в кислороде, что может усугубить ишемию и вызвать угнетение функции сердца.
Также могут измениться форма и эластичность сердца из-за образования рубца и гипертрофии, что еще больше снижает сердечный выброс. Некоторые из этих неблагоприятных эффектов удается ослабить ингибиторами ангиотензинпревращающего фермента (уменьшают расширение желудочка после ИМ).
Долговременный прогноз после ИМ зависит от многих факторов. Наиболее важные из них — качество остаточной функции левого желудочка и степень обструкции сосудов, перфузирующих жизнеспособный миокард. Общая смертность в течение первого года составляет 30%. В течение каждого последующего года из выживших умирают 3-4%.
Профилактика инфаркта путем контроля факторов риска у лиц, не имевших ИМ (первичная профилактика), и предотвращение повторного инфаркта у лиц, перенесших острый ИМ (вторичная профилактика), — это важные стратегии, которым уделяют большое внимание. В этом направлении достигнуты значительные успехи.
Соотношение причин, патофизиологии и последствий инфаркта миокарда (ИМ) представлено на рисунке ниже, включая возможный исход хронической ИБС и внезапную смерть.
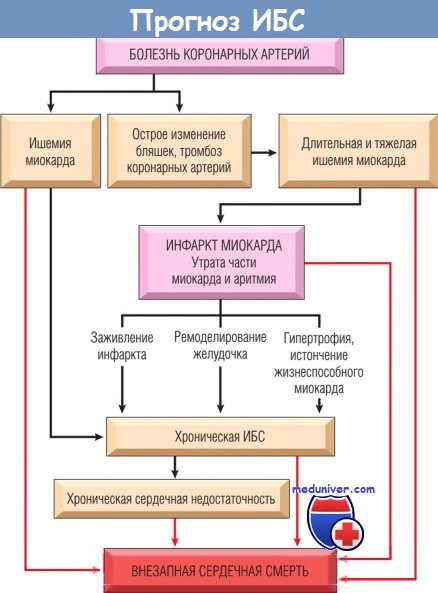
Показана взаимосвязь болезни коронарных артерий, острого изменения бляшек, ишемии миокарда,
инфаркта миокарда, хронической ИБС, хронической сердечной недостаточности и внезапной сердечной смерти.
Видео этиология, патогенез инфаркта миокарда
- Рекомендуем ознакомиться со следующей статьей "Механизмы развития (патогенез) хронической ИБС"
Оглавление темы "Патогенез ишемической болезни сердца":- Механизмы развития (патофизиология) ишемической болезни сердца
- Механизмы развития (патофизиология) стенокардии
- Механизмы развития (патофизиология) инфаркта миокарда
- Различия трансмурального и субэндокардиального инфаркта миокарда
- Морфология инфаркта миокарда
- Механизмы развития (патофизиология) реперфузии инфаркта миокарда
- Клиника и маркеры инфаркта миокарда
- Механизмы развития (патогенез) осложнений инфаркта миокарда
- Механизмы развития (патогенез) хронической ИБС
- Механизмы развития (патогенез) внезапной сердечной смерти

