Механизм развития (патогенез) низкодифференцированных опухолей головного мозга
В некоторых опухолях, несмотря на их нейроэктодермальное происхождение, клетки выглядят незрелыми и недифференцированными. При этом определяется очень слабая экспрессия (вплоть до полного ее отсутствия) фенотипических маркеров нервной ткани, вследствие чего опухоли являются низкодифференцированными, или эмбриональными, т.е. содержат примитивные недифференцированные клетки.
Самой распространенной низкодифференцированной опухолью является медуллобластома (20% опухолей головного мозга у детей).
а) Медуллобластома. Опухоль наблюдается преимущественно у детей и развивается исключительно в мозжечке. Опухоль может экспрессировать нейрональные и глиальные маркеры, но в целом является недифференцированной.
- Морфология. У детей медуллобластома локализуется в срединных структурах мозжечка, для взрослых более характерна латерализация. Быстрый рост часто обусловливает развитие гидроцефалии. Опухоль представляет собой рыхлую серую ткань, как правило, хорошо отграничена, может выходить на поверхность коры мозжечка и инфильтрировать мягкую и паутинную мозговые оболочки.
При микроскопическом исследовании медуллобластома состоит из анапластических клеток и имеет ярко выраженную клеточность. Опухолевые клетки мелкие, со скудной цитоплазмой и гиперхромными ядрами, которые имеют удлиненную или серповидную форму. Митотическая активность отмечается повсеместно, индекс маркера Ki-67 (маркер клеточной пролиферации) высокий. Медуллобластома может иметь нейрональный иммунофенотип (нейросекреторные гранулы или розетки Гомера Райта, характерные для нейробластом) либо глиальный (экспрессия GFAP).
При десмопластической медуллобластоме выявляют стромальную реакцию в виде отложений коллагена и ретикулина, узелки клеток образуют бледные скопления, содержащие развитый нейропиль, и более интенсивно экспрессируют нейрональные маркеры.
По краям основной опухолевой массы клетки могут образовывать линейные цепочки, инфильтрирующие кору мозжечка и пронизывающие ее до мягкой мозговой оболочки, выходя в субарахноидальное пространство. Для медуллобластомы характерна диссеминация опухолевых клеток по путям ликворооттока, вследствие чего в любом участке ЦНС могут образовываться солидные метастазы. Нисходящее поражение спинного мозга и конского хвоста проявляется так называемыми дроп-метастазами.
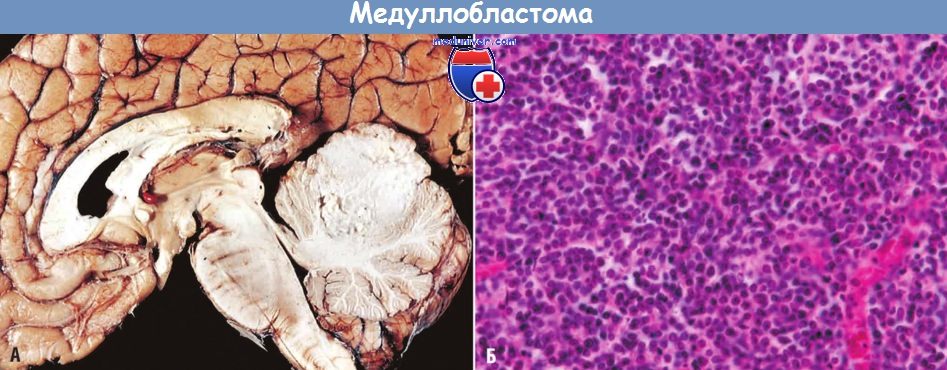
(А) Медуллобластома, разрушающая верхний червь (срединно-сагиттальный срез).
(Б) Гистологический препарат.
- Молекулярная генетика. Наиболее частыми хромосомными аномалиями являются утрата 17р в сочетании с аномальной хромосомой, образующейся в результате дупликации ее длинного плеча, — изохромосомой 17q, или i(17q). Утрата 17р свидетельствует о неблагоприятном прогнозе. Также можно обнаружить амплификацию MYC, что также ассоциируется с агрессивным клиническим течением опухоли. При определенных типах медуллобластом нарушаются сигнальные пути, к которым относится, например, путь с участием белка Sonic Hedgehog, который отвечает за нормальную пролиферацию зернистых клеток мозжечка, сигнальный путь WNT (включая АРС и b-катенин) и Notch-зависимый сигнальный путь.
Выявляются усиленная экспрессия рецепторов нейротрофина TRKC и накопление b-катенина в ядрах, что коррелирует с более благоприятным прогнозом.
- Клинические признаки. Медуллобластома является опухолью высокой степени злокачественности с крайне неблагоприятным прогнозом в отсутствие лечения, но медуллобластома очень радиочувствительна. После максимально возможного радикального удаления и курса лучевой терапии 5-летняя выживаемость может достигать 75%.
Помимо медуллобластом в больших полушариях головного мозга встречаются опухоли со схожей гистологической картиной, но более низкой степенью дифференцировки — супратенториальные PNET. Следует различать PNET в ЦНС и периферическую PNET, например саркому Юинга. PNET в ЦНС генетически отличается от медуллобластомы и от периферической PNET.
б) Атипичная тератоидно-рабдоидная опухоль. Эта высокозлокачественная опухоль наблюдается в раннем детском возрасте и одинаково часто локализуется суб- и супратенториально. Отличительная особенность данной опухоли — наличие рабдоидных клеток, внешне напоминающих клетки рабдомиосаркомы.
- Морфология. Атипичная тератоидно-рабдоидная опухоль представляет собой, как правило, крупный мягкий узел, распространяющийся на поверхность мозга. Для рабдоидных клеток характерны эозинофильная цитоплазма, четко очерченные границы и эксцентрическое расположение ядер. При малых размерах клеток они имеют удлиненную форму и напоминают клетки рабдомиосаркомы. В цитоплазме рабдоидных клеток содержатся промежуточные филаменты, эпителиальный мембранный антиген и белок виментин.
Другими маркерами опухоли могут быть гладкомышечный актин и кератины. В клетках отсутствуют десмин и миоглобин. Рабдоидные клетки редко образуют большую часть опухоли, чаще всего выявляются скопления опухолевых клеток на фоне массы мелких клеток мезенхимального и эпителиального происхождения. Характерна очень высокая митотическая активность.
- Молекулярная генетика. Характерным признаком атипичной тератоидно-рабдоидной опухоли являются генетические альтерации 22-й хромосомы (90%). Геном-мишенью является ген hSNF5/INI1, который кодирует белок в составе большого комплекса, участвующего в ремоделировании хроматина. В большинстве случаев наблюдаются функциональные делеции этого локуса и отсутствие экспрессии белка INI1 в ядре.
- Клинические признаки. Атипичная тератоидно-рабдоидная опухоль — опухоль высокой степени злокачественности, встречается только у детей до 5 лет. Продолжительность жизни после диагностики обычно не превышает 1 года.
- Вернуться в оглавление раздела "Патофизиология"
Оглавление темы "Патология болезней нервной системы":- Механизм поражения нервной системы при метаболических нарушениях
- Механизм (патогенез) токсического поражения нервной системы
- Классификация опухолей нервной системы
- Механизм развития (патогенез) диффузной астроцитомы головного мозга
- Механизм развития (патогенез) пилоцитарной астроцитомы головного мозга
- Механизм развития (патогенез) плеоформной ксантоастроцитомы и глиомы ствола
- Механизм развития (патогенез) олигодендроглиомы
- Механизм развития (патогенез) эпендимомы
- Механизм развития (патогенез) ганглиоглиоме головного мозга
- Механизм развития (патогенез) низкодифференцированных опухолей головного мозга

