Механизм развития (патогенез) нефротического синдрома
Определенные заболевания почек с повреждением клубочков почти всегда сопровождаются нефротическим синдромом. Развитие этого синдрома могут обусловливать многие гломерулопатии, рассмотренные в этой главе. Перед описанием основных заболеваний, ассоциированных с нефротическим синдромом, коротко остановимся на его патофизиологии и причинах.
а) Патофизиология. Признаки нефротического синдрома:
- массивная протеинурия — потеря белка в количестве 3,5 г/сут или более (у детей этот показатель меньше);
- гипоальбуминемия — уровень альбумина в плазме менее 3 г/дл;
- генерализованные отеки;
- гиперлипидемия и липидурия.
Эти проявления нефротического синдрома тесно связаны друг с другом. Пусковым фактором является повреждение стенки капилляров клубочка, что приводит к повышению проницаемости капилляров для белков плазмы. Стенка капилляра клубочка с ее эндотелием, БМК и висцеральными эпителиальными клетками является электромеханическим фильтрационным барьером, через который в норме проходит только плазма.
Нарушение фильтрационной функции, обусловленное как структурными, так и физико-химическими изменениями, сопровождается увеличением выхода белков из плазмы в мочевое пространство, приводя к массивной протеинурии.
Из-за значительной протеинурии в связи с превышением синтетических возможностей печени развивается гипоальбуминемия и меняется отношение альбумин/глобулин в сыворотке крови. Усугубляет гипоальбуминемию увеличение катаболизма фильтрующегося в почках альбумина. Генерализованные отеки, в свою очередь, являются следствием снижения коллоидноосмотического давления крови, приводящего к накоплению жидкости в мягких тканях. При этом происходит задержка натрия и воды в организме, что усиливает отеки. По-видимому, это связано с несколькими факторами:
(1) компенсаторной секрецией альдостерона в ответ на увеличение секреции ренина из-за гиповолемии;
(2) стимуляцией симпатической нервной системы;
(3) снижением секреции предсердного натрийуретического пептида.
Отеки наиболее выражены в периорбитальных областях, на ягодицах и нижних конечностях. При надавливании на отечные участки остается характерное вдавление. Отеки могут быть массивными и сопровождаться плевральным выпотом и асцитом.
При протеинурии происходит потеря преимущественно альбумина, хотя при некоторых заболеваниях также возможна экскреция глобулина. Соотношение низко- и высокомолекулярных белков в моче в разных случаях нефротического синдрома — показатель селективности протеинурии. При высокоселективной протеинурии в моче присутствуют низкомолекулярные белки (альбумин — 70 кДа, трансферрин — 76 кДа), при низкоселективной протеинурии помимо низкомолекулярных белков присутствуют также высокомолекулярные белки (например, глобулины).
Гиперлипидемия при нефротическом синдроме имеет смешанный генез. У большинства пациентов с нефротическим синдромом отмечают повышенное содержание в крови холестерина, триглицеридов, липопротеинов низкой и очень низкой плотности, липопротеина (а) и аполипопротеина, у некоторых пациентов снижен уровень липопротеина высокой плотности. Эти нарушения могут быть отчасти обусловлены повышенным синтезом липопротеинов в печени, аномальным транспортом циркулирующих липидных комплексов и снижением катаболизма. Гиперлипидемию сопровождает липидурия, т.к. липопротеины также проникают через стенку капилляра клубочка.
В моче липиды присутствуют как в чистом виде, так и в виде овальных жировых телец, формирующихся из-за резорбции жиров эпителием проксимальных канальцев и последующей десквамации этих клеток в просвет канальцев.
Пациенты с нефротическим синдромом подвержены инфекционным заболеваниям, особенно стафилококковым и пневмококковым, что обусловлено потерей Ig с мочой. В связи с вымыванием из организма эндогенных антикоагулянтов (например, антитромбина III) и антиплазминов, при нефротическом синдроме часто наблюдают тромботические и тромбоэмболические осложнения. Тромбоз почечной вены, ранее ошибочно рассматривавшийся как причина нефротического синдрома, является наиболее частым последствием этого гиперкоагуляционного состояния, особенно у пациентов с мембранозной нефропатией (см. далее).
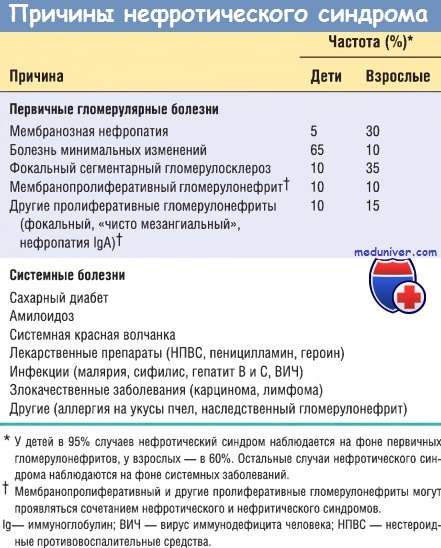
б) Причины. Относительная частота причин нефротического синдрома варьирует в зависимости от возраста пациента и региона его проживания. Например, большинство случаев нефротического синдрома в Северной Америке среди детей моложе 17 лет обусловлено первичным поражением почек; у взрослых, напротив, нефротический синдром часто ассоциируется с системными заболеваниями. В таблице ниже приведены данные нескольких исследований, в которых оценивали причины нефротического синдрома.
Наиболее частыми системными причинами нефротического синдрома являются сахарный диабет, амилоидоз и СКВ. Наиболее важные первичные повреждения клубочков — мембранозная нефропатия, болезнь минимальных изменений и ФСГС. В Северной Америке мембранозная нефропатия наиболее распространена среди детей, болезнь минимальных изменений — среди взрослых среднего возраста, ФСГС одинаково часто встречается во всех возрастных группах. Эти три заболевания будут рассмотрены далее отдельно. Другие поражения почек (различные пролиферативные гломерулонефриты, в т.ч. МПГН) часто имеют смешанные нефротические и нефритические симптомы.
Учебное видео - общий анализ мочи в норме и при болезни
- Рекомендуем ознакомиться со следующей статьей "Механизм развития (патогенез) мембранозной нефропатии"
Оглавление темы "Патогенез болезней почек":- Признаки и клиника болезней почек
- Клиника гломерулонефрита (гломерулопатии)
- Морфология гломерулонефрита (гломерулопатии)
- Механизм развития (патогенез) гломерулонефрита - гломерулопатии
- Механизм развития (патогенез) прогрессирования гломерулонефрита
- Механизм развития (патогенез) острого пролиферативного гломерулонефрита
- Механизм развития (патогенез) быстропрогрессирующего гломерулонефрита (БПГН)
- Механизм развития (патогенез) нефротического синдрома
- Механизм развития (патогенез) мембранозной нефропатии
- Механизм развития (патогенез) болезни минимальных изменений

