Классификация миелоидных неоплазий
Общим признаком этой гетерогенной группы неоплазий служит их происхождение из кроветворных клеток-предшественников. Эти опухоли в первую очередь поражают костный мозг и в меньшей степени — вторичные гемопоэтические органы (селезенку, печень и лимфоузлы). Симптомы обычно обусловлены изменениями гемопоэза. Существуют три категории миелоидных неоплазий:
- острая миелоидная лейкемия, когда накопление незрелых миелоидных клеток (бластов) в костном мозге подавляет нормальный гемопоэз;
- миелодиспластические синдромы, когда неэффективный гемопоэз приводит к цитопении;
- миелопролиферативные заболевания, при которых обычно повышена продукция клеток крови одного или нескольких типов.
Патогенез миелоидных неоплазий лучше всего рассматривать в контексте нормального гемопоэза, где существует иерархия КСК, коммитированных клеток-предшественников и более дифференцированных элементов. Нормальный гемопоэз регулируется гомеостатическими механизмами обратной связи с участием цитокинов и факторов роста, модулирующих образование эритроцитов, лейкоцитов и тромбоцитов в костном мозге.
При развитии в костном мозге миелоидных неоплазий, «ускользающих» от нормального гомеостатического контроля и подавляющих функцию оставшихся нормальных стволовых клеток, эти механизмы нарушаются. На специфические проявления миелоидных неоплазий оказывают влияние:
- положение трансформированной клетки на иерархической лестнице клеток-предшественников (в диапазоне плюрипотентная КСК — более коммитированная клетка-предшественник);
- действие процессов трансформации на дифференцировку, которая может быть ингибирована, направлена по иному пути или нарушена в результате особых онкогенных мутаций.
Все миелоидные неоплазии происходят из трансформированных гемопоэтических клеток-предшественников, поэтому иногда опухоли трудно различить. Как и другие злокачественные опухоли, миелоидные неоплазии со временем становятся более агрессивными. Например, миелодиспластические синдромы и миелопролиферативные заболевания часто трансформируются в ОМЛ.
При хронической миелоидной лейкемии наблюдается также трансформация в острую лимфобластную лейкемию, что свидетельствует о ее происхождении из трансформированной плюрипотентной КСК.
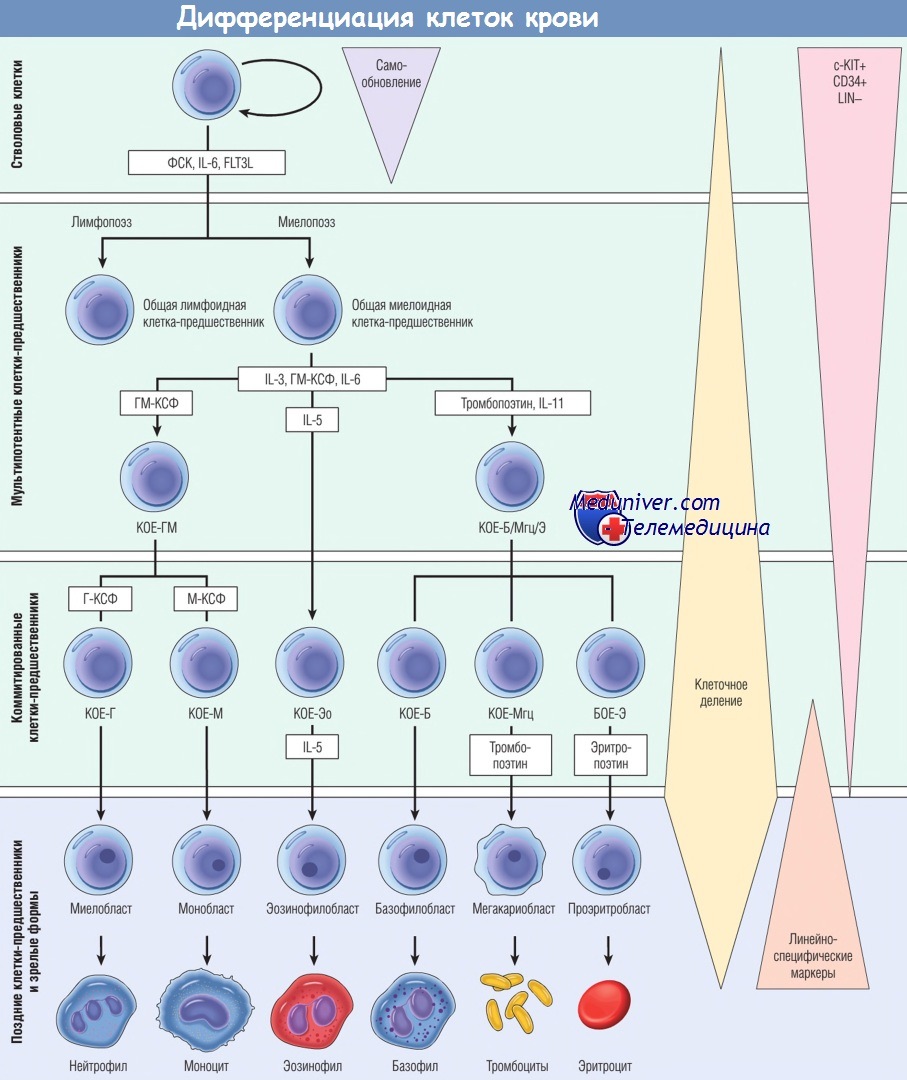
FLT3L — лиганд FLT3; IL — интерлейкин; LIN - отрицательный по линейно-специфическим маркерам;
БОЕ-Э — бурстообразующая единица эритроцитов; Г-КСФ — гранулоцитарный колониестимулирующий фактор;
ГМ-КСФ — гранулоцитарно-макрофагальный колониестимулирующий фактор; КОЕ-Б — колониеобразующая единица базофилов;
КОЕ-Г — колониеобразующая единица гранулоцитов; КОЕ-ГМ — колониеобразующая единица гранулоцитов и моноцитов;
КОЕ-М — колониеобразующая единица моноцитов; КОЕ-Мгц — колониеобразующая единица мегакариоцитов;
КОЕ-Э — колониеобразующая единица эритроцитов; КОЕ-Эо — колониеобразующая единица эозинофилов;
М-КСФ — макрофагальный колониестимулирующий фактор; ФСК — фактор стволовых клеток.
- Рекомендуем ознакомиться со следующей статьей "Механизмы развития (патогенез) острой миелоидной лейкемии"
Оглавление темы "Патогенез лимфом и лейкозов":- Механизмы развития (патогенез) волосатоклеточного лейкоза
- Механизмы развития (патогенез) неуточненной периферической Т-клеточной лимфомы
- Механизмы развития (патогенез) анапластической крупноклеточной лимфомы
- Механизмы развития (патогенез) Т-клеточной лейкемии-лимфомы взрослых
- Механизмы развития (патогенез) грибовидного микоза и синдрома Сезари
- Механизмы развития (патогенез) крупноклеточной гранулярной лимфоцитарной лейкемии
- Механизмы развития (патогенез) экстранодальной Т/NK клеточной лимфомы
- Механизмы развития (патогенез) лимфомы Ходжкина
- Классификация миелоидных неоплазий
- Механизмы развития (патогенез) острой миелоидной лейкемии

