Механизмы развития (патогенез) лимфоплазмоцитарной лимфомы
Лимфоплазмоцитарная лимфома - В-клеточная неоплазия обычно развивается в возрасте 50-60 лет. Заболевание имеет поверхностное сходство с ХЛЛ/МЛЛ, однако отличается тем, что значительная фракция опухолевых клеток подвергается терминальной дифференцировке в плазматические клетки.
Наиболее характерной является секреция моноклональных IgM плазмоклеточным компонентом, часто в количествах, достаточных, чтобы вызвать синдром повышенной вязкости крови (макроглобулинемию Вальденстрема). В отличие от множественной миеломы синтез тяжелых и легких цепей обычно сбалансирован и осложнения, возникающие в результате секреции свободных легких цепей (т.е. почечная недостаточность и амилоидоз), наблюдаются редко. Другое важное отличие: при данном заболевании деструкции костей не происходит.
а) Морфология. Костный мозг содержит инфильтрат (от незначительного до обширного), состоящий в разных пропорциях из лимфоцитов, плазматических клеток, плазмоцитоидных лимфоцитов и тучных клеток. Некоторые опухоли содержат также популяцию более крупных лимфоидных клеток с ячеистым ядерным хроматином и хорошо видимыми ядрышками. Часто в некоторых плазматических клетках есть PAS-положительные включения, содержащие Ig: в цитоплазме — тельца Русселя, в ядре — тельца Датчера. К моменту постановки диагноза опухоль обычно диссеминирует в лимфоузлы, селезенку и печень.
По мере прогрессирования заболевания возможна инфильтрация нервных корешков, мозговых оболочек и ткани головного мозга (реже).
б) Иммунофенотип и молекулярный патогенез. Лимфоидный компонент экспрессирует В-клеточные маркеры — CD20 и поверхностные Ig. Плазмоклеточный компонент секретирует те же Ig, которые экспрессированы на поверхности лимфоидных клеток. Обычно это IgM, но могут быть также IgG или IgA. Хромосомные транслокации в этих опухолях, как правило, отсутствуют; обычной цитогенетической аномалией является делеция в хромосоме 6q.
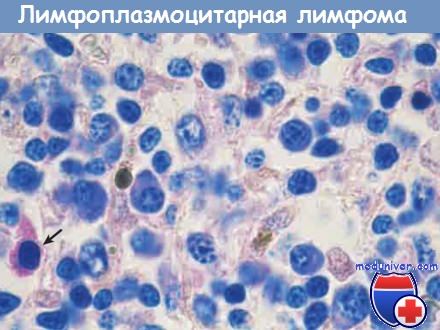
Биоптат костного мозга содержит характерную смесь малых лимфоидных клеток с различной степенью дифференцировки в плазматические клетки.
Кроме того, присутствуют тучные клетки с пурпурно-красными цитоплазматическими гранулами (стрелка).
в) Клинические признаки. Основные признаки неспецифичны: слабость, утомляемость и снижение массы тела. Около 50% пациентов имеют лимфаденопатию, гепато- и спленомегалию. Часто наблюдают анемию, вызванную инфильтрацией костного мозга. У 10% пациентов отмечается аутоиммунный гемолиз, обусловленный холодовыми агглютининами — IgM-антителами, связывающимися с эритроцитами при температуре ниже 37°С.
Пациенты, у которых опухоль секретирует IgM, имеют симптомы, обусловленные повышением вязкости крови вследствие высокой концентрации IgM, имеющих большую молекулярную массу.
Признаки синдрома повышения вязкости крови:
- ухудшение зрения, связанное с венозным застоем (извитостью и расширением вен сетчатки); ухудшению зрения способствуют кровоизлияния и экссудация в сетчатку;
- неврологические явления, в частности головная боль, головокружение, глухота и ступор; причиной служат замедленный кровоток и застой крови;
- кровотечения, обусловленные образованием комплексов в результате связывания макроглобулинов с факторами коагуляции, а также нарушением функции тромбоцитов;
- криоглобулинемия, возникающая в результате преципитации макроглобулинов при низких температурах, что вызывает такие симптомы, как феномен Рейно и холодовая крапивница.
Лимфоплазмоцитарная лимфома — инкурабельное прогрессирующее заболевание. Поскольку большинство IgM циркулирует в кровотоке, симптомы, обусловленные высоким уровнем IgM (повышенная вязкость крови и гемолиз), удается облегчить с помощью плазмафереза. Рост опухоли можно приостановить на некоторое время низкими дозами химиотерапевтических агентов и иммунотерапией с помощью антител анти-CD20. Возможна трансформация этой опухоли в крупноклеточную лимфому, но такие случаи редки. Медиана выживаемости составляет 4 года.
- Рекомендуем ознакомиться со следующей статьей "Механизмы развития (патогенез) лимфомы из клеток мантийной зоны"
Оглавление темы "Патогенез болезней крови":- Механизмы развития (патогенез) фолликулярной лимфомы
- Механизмы развития (патогенез) диффузной В-клеточной лимфомы
- Механизмы развития (патогенез) лимфомы Беркитта
- Механизмы развития (патогенез) плазмоклеточных неоплазий
- Механизмы развития (патогенез) множественной миеломы
- Механизмы развития (патогенез) солитарной плазмоцитомы
- Механизмы развития (патогенез) моноклональной гаммапатии неустановленной значимости
- Механизмы развития (патогенез) лимфоплазмоцитарной лимфомы
- Механизмы развития (патогенез) лимфомы из клеток мантийной зоны
- Механизмы развития (патогенез) лимфомы из клеток маргинальной зоны

