Механизмы развития (патогенез) лимфомы Беркитта
Выделяют 3 типа лимфомы Беркитта:
(1) эндемическая (африканская) лимфома Беркитта;
(2) спорадическая (неафриканская) лимфома Беркитта;
(3) лимфома Беркитта, ассоциированная с иммунодефицитом (чаще всего наблюдается у лиц с ВИЧ-инфекцией).
Все 3 типа лимфомы Беркитта гистологически идентичны, но отличаются некоторыми клиническими, генотипическими и вирусологическими характеристиками.
а) Морфология. Пораженная ткань замещается диффузным инфильтратом, состоящим из лимфоидных клеток промежуточной величины, диаметром 10-25 мкм, с круглым или овальным ядром, грубодисперсным ядерным хроматином и умеренным количеством цитоплазмы.
Опухоль имеет высокий митотический индекс и содержит многочисленные апоптотические клетки, остатки ядер которых фагоцитируются рассеянными нормальными макрофагами. Эти фагоциты содержат большое количество прозрачной цитоплазмы, создавая характерную картину «звездного неба». При вовлечении костного мозга в аспиратах обнаруживаются опухолевые клетки с умеренно глыбчатым ядерным хроматином, 2-5 различимыми ядрышками и ярко-синей цитоплазмой, содержащей прозрачные цитоплазматические вакуоли.
б) Иммунофенотип. Эти опухоли состоят из зрелых В-клеток, экспрессирующих поверхностные IgM, CD19, CD20, CD10 и BCL6, т.е. имеют фенотип, указывающий на их происхождение из В-клеток герминативного центра. В отличие от других опухолей такого же происхождения лимфома Беркитта почти никогда не экспрессирует антиапоптотический белок BCL2.
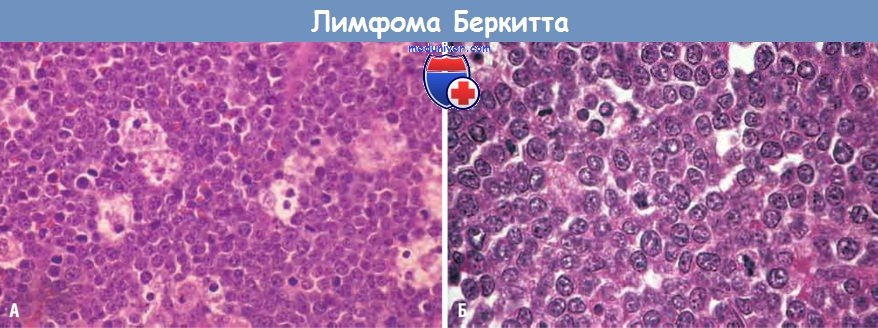
(А) При малом увеличении видны многочисленные бледные макрофаги, содержащие окрашивающиеся включения, создающие картину «звездного неба».
(Б) При большом увеличении в опухолевых клетках можно видеть многочисленные мелкие ядрышки, характерен высокий митотический индекс.
Отсутствие существенных вариаций формы и величины ядер создает однообразную картину.
в) Молекулярный патогенез. Все типы лимфомы Беркитта ассоциируются с транслокациями гена c-MYC на 8-й хромосоме. Партнером по транслокации обычно служит локус IgH [t(8; 14)], однако могут участвовать также локусы легких к-цепей [t(2;8)] или h-цепей [t(8;22)] Ig. Точки разрыва в локусе IgH при спорадической лимфоме Беркитта обычно находятся в области переключения класса Ig, тогда как при эндемической лимфоме Беркитта они лежат внутри последовательностей V(D)J ближе к 5'-нетранслируемому участку.
Причина столь тонких молекулярных различий неизвестна, однако транслокации обоих типов в В-клетках герминативного центра могут быть индуцированы при СПИДе посредством особого ДНК-модифицирующего фермента, необходимого как для переключения класса Ig, так и для соматической гипермутации. Конечный эффект этих транслокаций сходен; кодирующая c-MYC последовательность репозициони-руется вплотную к активным элементам промотора и энхансера Ig, индуцирующим повышение экспрессии c-MYC. Кроме того, транслоцированный c-MYC часто содержит точечные мутации, еще более повышающие его активность.
Нередко в лимфоме Беркитта происходят мутации, инактивирующие р53, что повышает частоту транслокаций c-MYC в В-клетках герминативного центра, поэтому предполагают, что предсуществующие дефекты р53 создают основу для транслокаций c-MYC.
По существу все эндемические лимфомы Беркитта латентно инфицированы EBV, присутствующим также в 25% опухолей, ассоциированных с ВИЧ, и в 15-20% спорадических случаев. Конфигурация ДНК EBV во всех опухолевых клетках конкретного пациента идентична, показывая, что трансформации предшествует инфекция, однако истинная роль EBV в генезе лимфомы Беркитта недостаточно изучена.
Около 5% диффузных В-крупноклеточных лимфом имеют транслокации c-MYC. В таких случаях это заболевание непросто отличить от лимфомы Беркитта с помощью обычных диагностических тестов. Дифференциальная диагностика имеет большое значение, т.к. для лечения диффузной В-крупноклеточной лимфомы и лимфомы Беркитта применяют, как правило, разные схемы химиотерапии. В трудных случаях различить эти опухоли позволяет изучение профиля экспрессии генов.
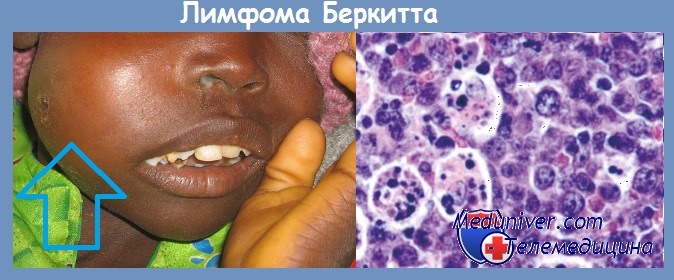
г) Клинические признаки. И эндемические, и спорадические лимфомы Беркитта наблюдаются главным образом у детей и молодых взрослых. В США на долю этих лимфом приходится 30% неходжкинских лимфом у детей. Большинство опухолей манифестирует в экстранодальных участках. Эндемическая лимфома Беркитта часто локализуется на нижней челюсти, также характерна необычная локализация — в органах брюшной полости, особенно в почках, яичниках и надпочечниках.
Спорадическая лимфома Беркитта обычно представляет собой опухолевую массу в илеоцекальной области и брюшине. Поражение костного мозга и периферической крови встречается редко, особенно в эндемических случаях. Лимфома Беркитта очень агрессивна, однако хорошо поддается химиотерапии. Удается излечить большинство детей и молодых взрослых, более осторожно оценивают эффект у пожилых.
- Рекомендуем ознакомиться со следующей статьей "Механизмы развития (патогенез) плазмоклеточных неоплазий"
Оглавление темы "Патогенез болезней крови":- Механизмы развития (патогенез) фолликулярной лимфомы
- Механизмы развития (патогенез) диффузной В-клеточной лимфомы
- Механизмы развития (патогенез) лимфомы Беркитта
- Механизмы развития (патогенез) плазмоклеточных неоплазий
- Механизмы развития (патогенез) множественной миеломы
- Механизмы развития (патогенез) солитарной плазмоцитомы
- Механизмы развития (патогенез) моноклональной гаммапатии неустановленной значимости
- Механизмы развития (патогенез) лимфоплазмоцитарной лимфомы
- Механизмы развития (патогенез) лимфомы из клеток мантийной зоны
- Механизмы развития (патогенез) лимфомы из клеток маргинальной зоны

