Механизмы развития (патогенез) лейкопении и агранулоцитоза
Болезни лейкоцитов можно классифицировать на две группы: пролиферативные болезни, при которых происходит экспансия лейкоцитов, и лейкопению, определяемую как дефицит лейкоцитов. Пролиферация лейкоцитов может быть реактивной или неопластической.
Поскольку главная функция лейкоцитов состоит в защите организма, реактивная пролиферация в ответ на первичное заболевание, часто вызванное каким-либо микроорганизмом, — обычное явление. Неопластические расстройства наблюдаются реже, но клинически они более важны. Далее будут описаны лейкопенические состояния и кратко подытожены данные об общих реактивных расстройствах, затем детально будет рассмотрена злокачественная пролиферация лейкоцитов.
Количество циркулирующих в крови лейкоцитов может заметно снижаться при разнообразных нарушениях. Аномально низкое содержание лейкоцитов обычно обусловлено снижением количества нейтрофилов (нейтропенией). Лимфопения (снижение количества лимфоцитов) встречается реже; помимо врожденных иммунодефицитных заболеваний ее часто наблюдают на поздних стадиях инфекции, вызванной ВИЧ, после лечения глюкокортикостероидами или цитотоксическими препаратами, при аутоиммунных расстройствах, дефиците питания и некоторых острых вирусных инфекциях.
В последнем случае причиной лимфопении является активация лимфоцитов, а не истинное снижение их количества. Острые вирусные инфекции индуцируют продукцию интерферонов типа I, активирующих Т-лимфоциты и изменяющих экспрессию ряда поверхностных белков, которые регулируют миграцию (хоуминг) Т-клеток. Эти изменения приводят к секвестрации активированных Т-клеток в лимфоузлах и повышенной адгезии этих клеток к эндотелию. И то и другое способствует развитию лимфопении. Гранулоцитопения нередко ассоциируется со значительным снижением функции гранулоцитов — обстоятельство, заслуживающее дальнейшего обсуждения.
Нейтропения встречается в самых разнообразных ситуациях. Агранулоцитоз (клинически значимое снижение количества циркулирующих гранулоцитов) приводит к серьезным последствиям, делая человека чрезвычайно восприимчивым к бактериальным инфекциям и микозам.
а) Патогенез. Снижение количества циркулирующих гранулоцитов происходит при неадекватном или неэффективном гранулопоэзе или ускоренном удалении нейтрофилов из крови либо их разрушении.
Неадекватный или неэффективный гранулопоэз наблюдается при:
- супрессии КСК, например при апластической анемии и разнообразных инфильтративных нарушениях костного мозга (опухолях, гранулематозных заболеваниях и т.д.).
В этих случаях гранулоцитопения сопровождается анемией и тромбоцитопенией;
- супрессии коммитированных клеток-предшественников гранулоцитов в результате воздействия некоторых лекарственных средств;
- заболеваниях, ассоциированных с неэффективным гемопоэзом, например мегалобластных анемиях и миелодиспластических синдромах, когда дефектные клетки-предшественники погибают в костном мозге;
- редких врожденных дефектах специфических генов, когда нарушается дифференцировка гранулоцитов (например, при синдроме Костмана).
Ускоренное удаление или разрушение нейтрофилов происходит при:
- иммуноопосредованном повреждении нейтрофилов, которое может быть идиопатическим, связанным с иммунным расстройством (например, СКВ) или быть следствием влияния лекарственных средств;
- спленомегалии, когда секвестрация нейтрофилов в селезенке приводит к их избыточному разрушению, обычно ассоциированному с повышенным разрушением эритроцитов и тромбоцитов;
- повышенной утилизации нейтрофилов на периферии, например при распространенных бактериальных, риккетсиозных инфекциях и микозах.
Наиболее частой причиной агранулоцитоза служит лекарственная токсичность. Некоторые лекарственные средства, например алкилирующие агенты и антиметаболиты, используемые для лечения опухолей, вызывают дозозависимый агранулоцитоз. Такие лекарственные средства угнетают функцию костного мозга, поэтому нарушается образование эритроцитов и тромбоцитов.
Агранулоцитоз может быть результатом реакции идиосинкразии в ответ на разнообразные лекарственные средства, например аминопирин, хлорамфеникол, сульфонамиды, хлорпромазин, тиоурацил и фенилбутазон. Нейтропения, индуцированная хлорпромазином и родственными фенотиазинами, развивается вследствие токсического воздействия на клетки-предшественники гранулоцитов в костном мозге. В отличие от этого агранулоцитоз после введения аминопирина, тиоурацила и некоторых сульфонамидов возникает, вероятно, вследствие опосредованной антителами деструкции зрелых нейтрофилов, механизм которой сходен с таковым при иммуногемолитических анемиях.
У некоторых пациентов с приобретенной идиопатической нейтропенией обнаруживают аутоантитела к антигенам, специфичным для нейтрофилов. Тяжелая нейтропения может сопутствовать моноклональной пролиферации больших гранулярных лимфоцитов {лейкемия из больших гранулярных лимфоцитов). Механизм этой нейтропении неясен. Наиболее вероятной причиной может быть супрессия костномозговых клеток-предшественников гранулоцитов продуктами неопластических клеток (обычно цитотоксических Т-лимфоцитов CD8+).
б) Морфология. Изменения в костном мозге зависят от вызвавшей их причины. При избыточном разрушении нейтрофилов на периферии костный мозг обычно обогащен клетками в результате компенсаторного повышения количества клеток-предшественников гранулоцитов. Повышенное содержание клеток (гиперклеточность) наблюдается, как правило, при неэффективном гранулопоэзе, например при мегалобластной анемии и миелодиспластическом синдроме. Агранулоцитоз, вызванный агентами, супрессирующими или разрушающими клетки-предшественники гранулоцитов, ассоциируется со снижением количества клеток в костном мозге.
Следствием агранулоцитоза являются разнообразные инфекции. Характерно появление язвенных некротизирующих поражений десен, дна полости рта, слизистой оболочки щек, глотки или других структур полости рта (агранулоцитарная ангина). Обычно эти поражения глубокие, покрытые серыми или черно-зелеными некротическими пленками, из которых можно выделить многочисленные бактерии или грибы. Реже подобные язвенные поражения возникают на коже, во влагалище, анусе или желудочно-кишечном тракте. Тяжелые, опасные для жизни инфекции, вызываемые бактериями или грибами, могут поражать легкие, мочевой тракт и почки.
Пациенты с нейтропенией имеют повышенный риск развития глубоких инфекций, вызываемых грибами родов Candida и Aspergillus. В очагах инфекции часто обнаруживают интенсивный рост микроорганизмов на фоне слабого лейкоцитарного ответа.
В наиболее тяжелых случаях бактерии образуют колонии (ботриомикоз), напоминающие колонии на агаровых пластинках.
в) Клинические признаки. Симптомы и признаки нейтропении тесно связаны с инфекцией и включают недомогание, озноб и лихорадку, вслед за которыми появляются заметная слабость и утомляемость. При агранулоцитозе инфекции часто имеют агрессивный характер и могут привести к летальному исходу в течение нескольких часов или суток.
Тяжелые инфекции развиваются при количестве нейтрофилов менее 500 клеток/мм3. Поскольку течение инфекции нередко становится молниеносным, необходимо при первых же симптомах назначать антибиотики широкого спектра действия. В некоторых случаях нейтропении, например после миелосупрессивной химиотерапии, терапия заключается в назначении гранулоцитарного колониестимулирующего фактора, стимулирующего образование гранулоцитов из костномозговых клеток-предшественников.
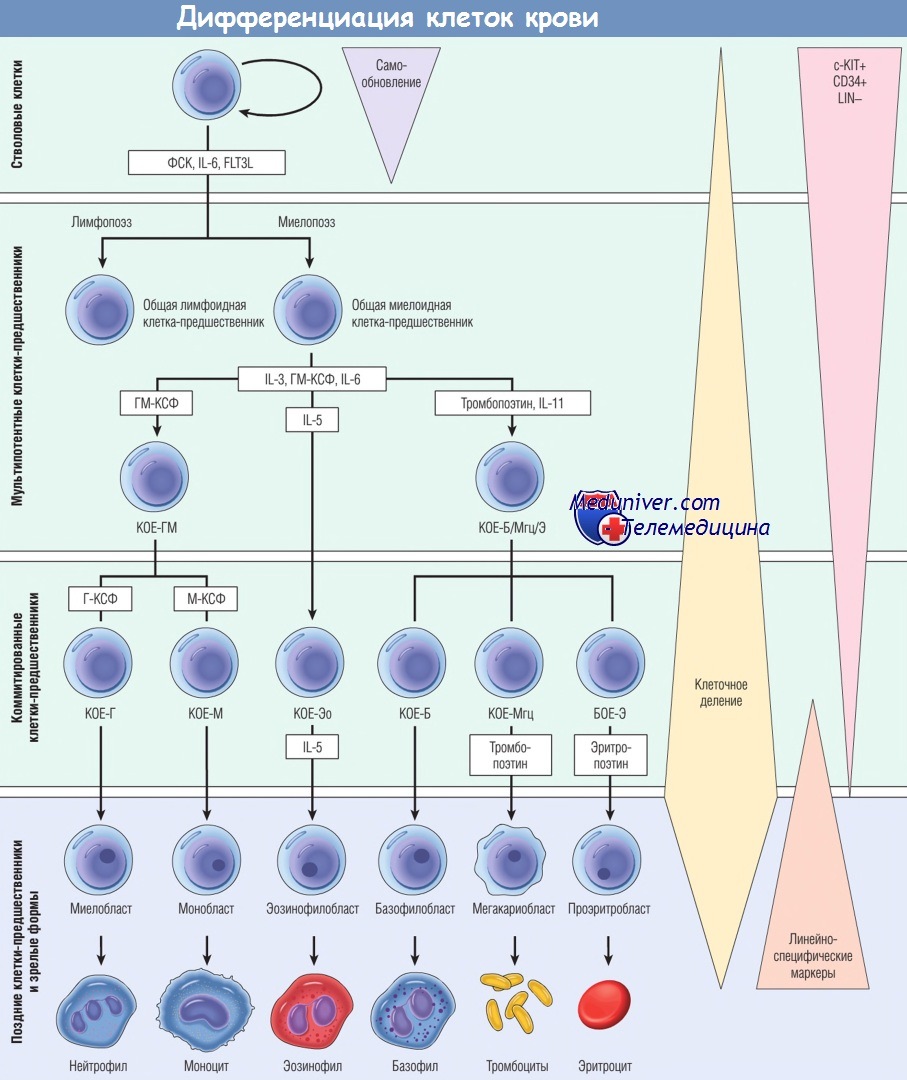
FLT3L — лиганд FLT3; IL — интерлейкин; LIN - отрицательный по линейно-специфическим маркерам;
БОЕ-Э — бурстообразующая единица эритроцитов; Г-КСФ — гранулоцитарный колониестимулирующий фактор;
ГМ-КСФ — гранулоцитарно-макрофагальный колониестимулирующий фактор; КОЕ-Б — колониеобразующая единица базофилов;
КОЕ-Г — колониеобразующая единица гранулоцитов; КОЕ-ГМ — колониеобразующая единица гранулоцитов и моноцитов;
КОЕ-М — колониеобразующая единица моноцитов; КОЕ-Мгц — колониеобразующая единица мегакариоцитов;
КОЕ-Э — колониеобразующая единица эритроцитов; КОЕ-Эо — колониеобразующая единица эозинофилов;
М-КСФ — макрофагальный колониестимулирующий фактор; ФСК — фактор стволовых клеток.
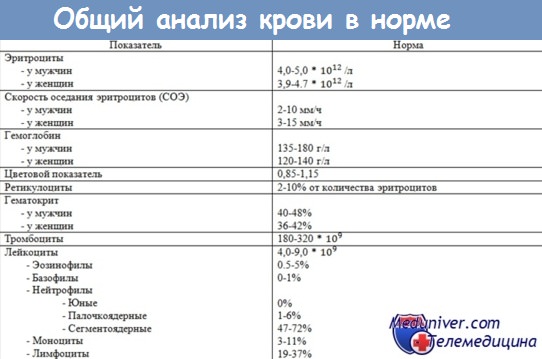
Учебное видео - общий анализ крови в норме и при болезни
- Рекомендуем ознакомиться со следующей статьей "Механизмы развития (патогенез) лейкоцитоза"
Оглавление темы "Патогенез болезней":- Механизмы развития (патогенез) метастазов опухолей в сердце
- Механизмы развития (патогенез) осложнений трансплантации сердца
- Образование клеток крови (дифференцировка)
- Механизмы развития (патогенез) лейкопении и агранулоцитоза
- Механизмы развития (патогенез) лейкоцитоза
- Механизмы развития (патогенез) лимфаденита
- Механизмы развития (патогенез) неоплазий лейкоцитов
- Механизмы развития (патогенез) лимфоцитарного лейкоза и лимфомы
- Механизмы развития (патогенез) острого лимфоцитарного лейкоза
- Механизмы развития (патогенез) хронического лимфоцитарного лейкоза
- Костные имплантаты из собственных стволовых клеток

