Клиника туберкулеза и его формы
Разнообразие клинико-патологических проявлений туберкулеза показано на рисунке ниже.
а) Первичный туберкулез развивается в ранее неинфицированном, а потому несенсибилизированном организме. Приблизительно у 5% недавно зараженных лиц наблюдаются клинические проявления болезни. У пожилых и лиц с тяжелой иммуносупрессией иммунитет к туберкулезу может отсутствовать, в результате возможно многократное развитие первичного туберкулеза. При первичном туберкулезе возбудитель заболевания является экзогенным.
У большинства людей первичная инфекция локализуется в легких, у некоторых первичный туберкулез начинает прогрессировать. Диагностика прогрессирующего первичного туберкулеза у взрослых может быть затруднена. В отличие от вторичного туберкулеза прогрессирующий первичный туберкулез чаще напоминает острую бактериальную пневмонию с очагами консолидаций в нижней и средней долях, аденопатией в воротах легкого и плевральным выпотом; образование каверн наблюдается редко, особенно у лиц с тяжелой иммуносупрессией.
Распространение инфекции лимфогенным и гематогенным путями может закончиться развитием туберкулезного менингита и милиарного туберкулеза.
б) Вторичный туберкулез развивается в ранее сенсибилизированном организме либо вскоре после первичного туберкулеза, либо, что бывает чаще, спустя многие годы после первичной инфекции, обычно при снижении реактивности организма. Как правило, происходит реактивация скрытой инфекции, но возможно повторное экзогенное инфицированиие на фоне сниженного иммунитета или при нарушении механизмов иммунной защиты во время инвазии сразу большого количества бацилл. Реактивация наиболее распространена в областях с низкой частотой туберкулеза, в то время как реинфекция наблюдается в областях с высокой частотой этого заболевания.
Вторичный туберкулез легких обычно поражает верхушку одного или обоих легких. На фоне уже существующей гиперчувствительности бациллы вызывают быструю и интенсивную реакцию ткани с тенденцией к изолированию очага инфекции, поэтому при вторичном туберкулезе регионарные лимфатические узлы не вовлекаются. С другой стороны, при вторичном туберкулезе достаточно часто встречаются каверны. Действительно, при запущенном вторичном туберкулезе образование каверн почти неизбежно, а деструкция дыхательных путей служит источником инфекции, т.к. человек, кашляя, выделяет мокроту, контаминированную микобактериями.
Ограниченный вторичный туберкулез может быть бессимптомным. Системные симптомы, вероятно связанные с цитокинами, вырабатываемыми активированными макрофагами (например, TNF и IL-1), появляются рано и включают недомогание, анорексию, потерю массы тела и лихорадку. Обычно лихорадка невысокая и перемежающаяся (появляется каждый вечер и затем стихает), может наблюдаться ночное потоотделение. С прогрессированием поражения легких увеличивается количество мокроты, вначале — слизистой, затем — гнойной.
Кровохарканье отмечают приблизительно в 50% случаев туберкулеза легких. При переходе инфекции на плевру может появиться плевральная боль. Внелегочные проявления туберкулеза разнообразны и зависят от вовлеченных органов.
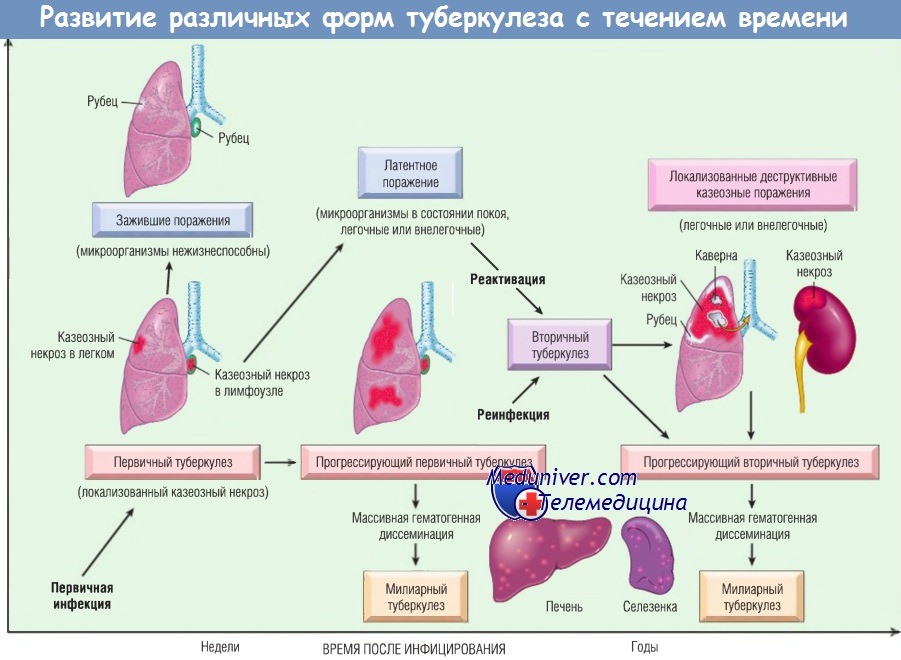
Авторы данной статьи приводят собственную точку зрения (объединяют гематогенно-диссеминированный и вторичный туберкулез), которая во многом не совпадает с общепринятой классификацией туберкулеза.
Диагностика базируется частично на данных анамнеза, физикального обследования и рентгенографического исследования. Помимо обнаружения очагов консолидаций или каверн в верхушках легких обязательно должны быть идентифицированы туберкулезные бациллы. Для этого исследуют мазки, окрашенные по Цилю-Нильсену, или с помощью культуральных методов — мокроту пациентов с подозрением на туберкулез.
Результаты обычных культуральных методов будут известны через приблизительно 10 нед, но посев на культуру в жидких питательных средах может дать ответ в течение 2 нед. Амплификация ДНК М. tuberculosis с помощью ПЦР позволяет установить диагноз еще быстрее. Для диагностики туберкулеза методом ПЦР достаточно только 10 бактерий в клинических образцах, тогда как при изучении мазков необходимо свыше 10 тыс. микроорганизмов, чтобы признать результат положительным.
Культуральный метод остается «золотым стандартом» диагностики, поскольку позволяет проверить чувствительность возбудителя к лекарственным средствам. Устойчивость ко многим препаратам в настоящее время встречается чаще, чем в прошлые годы; например, во всех недавно диагностированных случаях туберкулеза в США возбудитель был лекарственно устойчив, что вынуждает использовать множество лекарственных средств. Прогноз в целом неплохой, если инфекционный процесс ограничен легкими. Исключение составляют те случаи, когда заболевание вызвано штаммами, резистентными к лекарственным средствам, или развивается у пожилых людей и ослабленных пациентов, а также на фоне иммуносупрессии, что является фактором высокого риска заболевания милиарным туберкулезом.
Все стадии ВИЧ-инфекции связаны с увеличенным риском заболевания туберкулезом. Использование HAART уменьшает этот риск у пациентов с ВИЧ-инфекцией, но, даже получая HAART, они с большей вероятностью могут заболеть туберкулезом, чем неинфицированные. Низкое количество Т-клеток CD4 перед началом HAART является фактором риска развития туберкулеза, что подчеркивает роль иммунного ответа в контроле реактивации М. tuberculosis.
Проявления туберкулеза зависят от степени иммуносупрессии. Лица с менее тяжелой иммуносупрессией (CD4+ > 300 клеток/мм3) заболевают обычным вторичным туберкулезом (апикальная болезнь с кавернами). Больные с выраженной иммуносупрессией (CD4+ < 200 клеток/мм3) имеют клиническую картину, напоминающую прогрессирующий первичный туберкулез.
Степень иммуносупрессии также определяет частоту внелегочных поражений, повышающуюся на 10-15% у лиц с ослабленным иммунитетом и более чем на 50% у лиц с тяжелым иммуннодефицитом.
Другие особенности течения туберкулеза у ВИЧ-положительных пациентов включают увеличенную частоту ложноотрицательных результатов мазков мокроты и туберкулиновых проб (из-за анергии), а также отсутствие характерных гранулем в тканях, особенно на поздних стадиях ВИЧ. Увеличенная частота отрицательных мазков мокроты парадоксальна, т.к. у пациентов с иммуносупрессией, как правило, более высокий уровень бактериальной диссеминации тканей. Вероятно, образование каверн и деструкция бронхов, сопровождающиеся большим количеством бацилл в выделяемой мокроте, наблюдаются в основном у иммунокомпетентных пациентов.
- Рекомендуем ознакомиться со следующей статьей "Морфология туберкулеза и его патологическая анатомия"
Оглавление темы "Патогенез инфекций":- Клиника туберкулеза и его формы
- Морфология туберкулеза и его патологическая анатомия
- Патогенез и морфология инфекции Mycobacterium avium-intracellulare
- Патогенез и морфология лепры (болезни Хансена)
- Патогенез и морфология сифилиса
- Патогенез и морфология возвратного тифа
- Патогенез и морфология болезни Лайма
- Патогенез и морфология анаэробных абсцессов
- Патогенез и морфология клостридиальной инфекции
- Патогенез и морфология хламидийной инфекции

