Механизм развития (патогенез) рака печени
Ежегодно в мире регистрируют более 626 тыс. новых случаев первичных злокачественных опухолей печени, при этом практически все из них являются ГЦК, а 598 тыс. пациентов ежегодно умирают от рака печени. ГЦК занимает 3-е место в структуре летальности от онкологических заболеваний. Около 80% случаев ГЦК приходится на развивающиеся страны (страны Юго-Восточной Азии и Африки), где высока распространенность хронического вирусного гепатита В; 52% всех ГЦК зарегистрировано в Китае.
В США заболеваемость ГЦК за период с 1993 по 1998 г. увеличилась на 25%, прежде всего за счет увеличения заболеваемости хроническими вирусными гепатитами В и С. Заболевание преобладает среди мужчин: соотношение мужчин и женщин составляет 2,4 : 1.
а) Патогенез. Некоторые общие факторы, играющие роль в патогенезе ГЦК, были обсуждены в главе 7. С развитием ГЦК также связаны 4 специфических этиологических фактора:
(1) хроническая вирусная инфекция (HBV, HCV);
(2) хронический алкоголизм;
(3) неалкогольный стеатогепатит;
(4) зараженные пищевые продукты (в первую очередь афлатоксином).
Важными предрасполагающими факторами являются тирозине-мия, болезни накопления гликогена, наследственный гемохроматоз, неалкогольная жировая болезнь печени и дефицит агантитрипсина. На развитие ГЦК влияют и генетические, химические, гормональные и алиментарные факторы, а также возраст и пол. Очень редкая наследственная тирозинемия является заболеванием, которое даже при соблюдении адекватной диеты в 40% случаев приводит к развитию ГЦК.
Патогенез ГЦК различен в популяции с широкой распространенностью хронического гепатита В и высокой частотой рака и в популяции с малой частотой рака, где преобладают другие хронические заболевания печени, такие как алкогольная болезнь печени, неалкогольный стеатогепатит, хронический вирусный гепатит С и гемохроматоз. В регионах с широкой распространенностью HBV заражение происходит уже у детей путем вертикальной передачи от зараженной матери, что в 200 раз увеличивает риск развития ГЦК.
При этом у 50% таких пациентов цирроз печени отсутствует, а рак развивается обычно между 20 и 40 годами жизни. На Западе, где вирусный гепатит В не столь распространен, цирроз печени обнаруживается в 75-90% наблюдений ГЦК, а опухоль обычно развивается на фоне других хронических заболеваний печени. Таким образом, в западных странах предрасполагающим фактором развития ГЦК является цирроз печени, но его роль в развитии ГЦК в эндемичных областях может быть другой. В Китае и странах Южной Африки, являющихся эндемичными для вирусного гепатита В, население также может подвергаться воздействию афлатоксина — токсина, вырабатываемого грибами A. flavus, заражающими арахис и зерно.
Афлатоксин способен ковалентно связываться с ДНК клеток и вызывать специфические мутации р53 в кодоне 249.
Точный механизм канцерогенеза при ГЦК неизвестен, но установлены отдельные его моменты. Повторяющиеся циклы клеточной гибели и регенерации, как при хронических гепатитах различной этиологии, являются важным фактором патогенеза ГЦК. Считается, что накопление мутаций при постоянных циклах клеточного деления может повреждать механизмы репарации ДНК и в конечном итоге приводить к трансформации гепатоцитов.
Предраковые изменения (дисплазию гепатоцитов) выявляют при морфологическом исследовании. Прогрессирование в ГЦК может быть результатом точечных мутаций отдельных генов, таких как KRAS и р53, а также нерегулируемой экспрессии c-MYC, с-МЕТ (рецептора фактора роста гепатоцитов), TGF-a и инсулиноподобного фактора роста 2. В ходе масштабных исследований экспрессии генов в последние годы установлено, что практически в 50% случаев развитие ГЦК ассоциируется с активацией сигнальных путей WNT и АКТ. Наблюдения опухолей, экспрессирующих многочисленные гены, типичные для печени плода и стволовых клеток печени, позволили предположить, что по крайней мере некоторые ГЦК могут возникать из стволовых клеток печени.
Молекулярный анализ опухолевых клеток у лиц, инфицированных HBV, показал, что с учетом особенностей распределения встроенных фрагментов ДНК HBV в их хромосомах большинство опухолевых узлов являются клонами одной единственной клетки — факт, позволяющий предположить, что интеграция вирусного генетического материала предшествует или сопровождает опухолевую трансформацию клеток. При канцерогенезе, индуцированном HBV, важную роль играет не только нарушение генома клетки, вызванное интеграцией вируса, но и место интеграции. В зависимости от места интеграции HBV может активировать протоонкогены, что способствует онкогенезу.
Есть и другое предположение: основной причиной опухолевой трансформации клеток может быть белок X вируса гепатита В, являющийся активатором транскрипции множества генов. Менее понятен механизм канцерогенеза, обусловленный HCV. Вирус гепатита С является РНК-вирусом, который не повреждает ДНК и не синтезирует онкогенные белки. Однако есть сообщения, что в развитии ГЦК участвуют ядро вируса гепатита С и белки NS5A.
Всеобщая вакцинация детей против HBV в эндемичных областях может значительно снизить заболеваемость гепатитом В и, соответственно, ГЦК. Такая программа вакцинации, начатая в Тайване в 1984 г., привела за 20 лет к снижению частоты вирусного гепатита В с 10% до менее 1%.
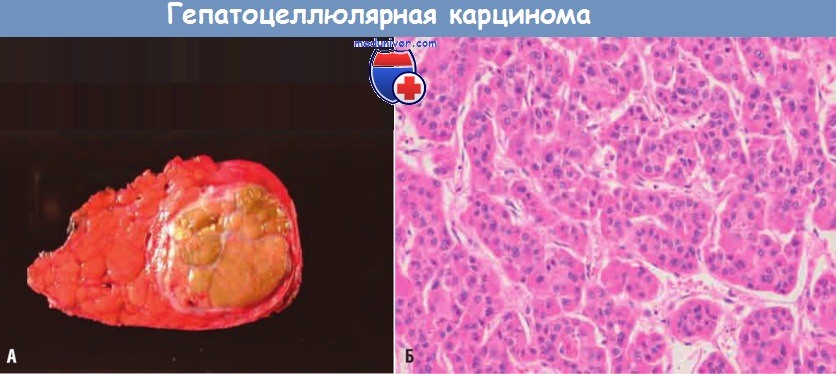
(А) Определяется одиночный крупный узел, замещающий большую часть правой доли не измененной циррозом печени.
К образованию прилегают сателлитные опухолевые узелки (аутопсийный препарат).
(Б) Микроскопически определяется высокодифференцированное образование.
Опухолевые клетки сгруппированы в гнездные структуры, в некоторых из них есть просвет.
б) Морфология. При макроскопическом исследовании ГЦК может иметь вид:
(1) одиночного (обычно крупного) узла;
(2) множественных рассеянных узелков различного размера;
(3) диффузной инфильтративной опухоли, занимающей большую часть печени, а иногда замещающей всю ее ткань.
Диффузная инфильтративная опухоль может развиваться незаметно на фоне цирроза печени. Все эти типы ГЦК, но особенно ГЦК в виде одиночного узла или множества мелких узелков, могут привести к гепатомегалии.
Обычно опухоль в печени бледнее окружающей ее ткани, а иногда опухоль имеет зеленоватый оттенок, если состоит из высокодифференцированных гепатоцитов, сохраняющих способность секретировать желчь. Все типы ГЦК имеют высокую предрасположенность к сосудистой инвазии. В результате появляются распространенные внутрипеченочные метастазы, а в некоторых ситуациях опухоль прорастает в воротную вену (с нарушением в ней кровотока) или в нижнюю полую вену с распространением на правые отделы сердца. Кроме того, ГЦК широко распространяется в печени путем экстенсивного роста и формирования сателлитных узелков, которые, как было установлено при молекулярных методах исследования, образуются из первичной опухоли.
Распространение опухоли за пределы печени обычно происходит путем инвазии ее в печеночные вены, однако на более поздних стадиях заболевания характерно гематогенное метастазирование, особенно в легкие. Менее чем в 50% наблюдений ГЦК с распространением за пределы печени обнаруживают метастазы в лимфатических узлах в области ворот печени, перипанкреатических и парааортальных лимфатических узлах над диафрагмой и под ней. Если к моменту трансплантации в эксплантируемой печени выявляется ГЦК с признаками венозной инвазии, существует высокая вероятность рецидива опухоли в донорской печени.
Гистологическое строение гепатоцеллюлярной карциномы (ГЦК) варьирует от высокодифференцированных до анапластических недифференцированных форм. При высокодифференцированных и умеренно дифференцированных опухолях клетки, похожие на нормальные гепатоциты, образуют ацинарные и псевдожелезистые структуры, а также трабекулярные структуры, которые замещают нормальные структуры печени. При низкодифференцированных формах опухолевые клетки полиморфные, определяются многочисленные анапластические гигантские клетки. Опухолевые клетки также могут быть мелкими и полностью недифференцированными, а иногда даже напоминать веретенообразные клетки саркомы.
Особым вариантом ГЦК является фиброламеллярная карцинома, которая впервые была описана в 1956 г. Частота ее составляет 5% всех ГЦК. Фиброламеллярная карцинома с одинаковой частотой развивается у мужчин и женщин в возрасте 20-40 лет. У пациентов обычно отсутствуют предшествующие хронические заболевания печени, поэтому прогноз при фиброламеллярной карциноме более благоприятный, чем при классической ГЦК. Причины развития фиброламеллярной карциномы не известны. Опухоль обычно имеет вид крупного плотного скиррозного узла с многочисленными соединительнотканными перегородками.
При микроскопическом исследовании выявляют, что опухоль состоит из высокодифференцированных полигональных клеток, сгруппированных в виде гнезд или тяжей, разделенных параллельно идущими плотными пучками коллагеновых волокон. Опухолевые клетки имеют хорошо выраженную эозинофильную цитоплазму и крупное ядрышко.
в) Клинические признаки. Симптомы ГЦК редко выходят на первый план и часто маскируются проявлениями, типичными для предшествующего цирроза печени или хронического гепатита. В регионах с высокой частотой злокачественных опухолей, например в тропической Африке, в анамнезе у пациентов отсутствуют заболевания печени, хотя при аутопсии может быть выявлен цирроз. У большинства пациентов отмечаются боль неопределенного характера и чувство переполнения в верхних отделах живота, недомогание, быстрая утомляемость и снижение массы тела.
Иногда больные сами указывают на объемное образование в брюшной полости. Во многих случаях удается пропальпировать увеличенную печень, имеющую бугристую поверхность вследствие цирроза. Непостоянными признаками заболевания являются желтуха, лихорадка и кровотечение из варикозно расширенных вен желудочно-кишечного тракта или пищевода.
Данные лабораторных методов исследования могут помочь в диагностике, однако не играют решающей роли. У 50% пациентов с ГЦК обнаруживают повышение уровня а-фетопротеина в сыворотке крови.
Однако необходимо учитывать возможность ложноположительных результатов у лиц с опухолями желточного мешка и многими другими неопухолевыми состояниями, включая цирроз печени, массивный некроз печени (с компенсаторной регенерацией печеночных клеток), хронический гепатит (особенно вирусный гепатит С), нормальную беременность, дистресс плода или его внутриутробную гибель, а также врожденные дефекты нервной трубки, например анэнцефалию и расщепление позвоночника (spina bifida). При наличии ГЦК малых размеров результаты лабораторных исследований на а-фетопротеин и другие белки (в частности карциноэмбриональный антиген сыворотки) часто отрицательны.
В последнее время для дифференциальной диагностики ранней ГЦК и дисплазии проводят иммуногистохимическое исследование с антителами к глипикану-3. В выявлении опухолей малых размеров очень помогают лучевые методы исследования: ультразвуковое исследование, ангиография печени, компьютерная и магнитно-резонансная томография. Активно используют молекулярные методы исследования ГЦК, которые, вероятно, приведут к появлению новой классификации ГЦК, позволяющей выбирать более правильную тактику лечения. Как было сказано ранее, некоторые молекулярные механизмы ГЦК уже идентифицированы.
Течение заболевания характеризуется ростом первичной опухоли, а также метастазированием в разные органы, чаще всего в легкие. Смерть обычно наступает от кахексии, кровотечения из варикозно расширенных вен желудочно-кишечного тракта или пищевода, печеночной недостаточности с печеночной комой или, реже, разрыва опухоли с массивным фатальным кровотечением. При наличии крупной опухоли 5-летняя выживаемость низкая, большинство пациентов умирают в течение первых 2 лет.
Проведение скрининговых (в т.ч. лучевых) исследований позволяет выявлять ГЦК размерами менее 2 см. Такие малые опухоли можно удалить хирургическим путем, а прогноз после этого вмешательства благоприятный. Для уменьшения массы опухолевой ткани при крупных образованиях используют радиочастотную аблацию. Кроме того, можно провести хемоэмболизацию сосудов опухоли. Исследования показали, что назначение ингибитора киназы сорафениба продлевает жизнь больным на поздних стадиях ГЦК.
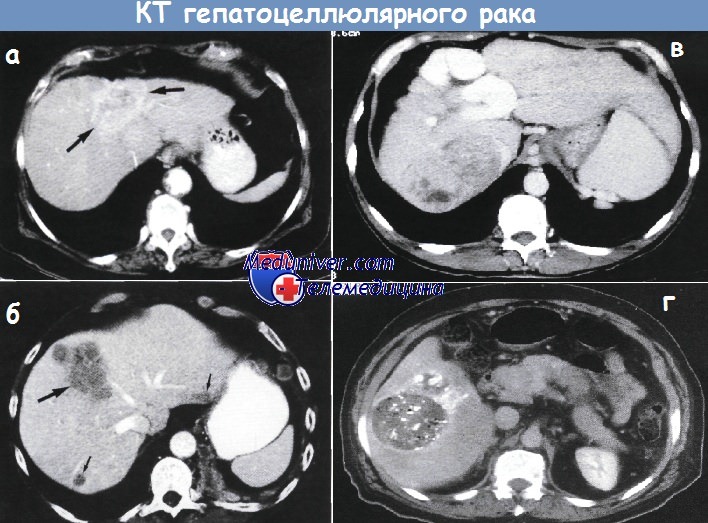
Компьютерная томограмма гиповаскуляризированной гепатоцеллюлярной раковой опухоли с сопутствующими метастазами (б).
В промежутке между передним сегментом правой доли и медиальным сегментом левой доли печени имеется образование низкой плотности размером 4 см (большая стрелка).
Видны метастазы низкой плотности (маленькие стрелки).
в - Компьютерная томограмма большой гетерогенной гепатомы у пациента с портальной гипертензией и выраженным варикозом.
г - Компьютерная томограмма гепатомы после внутривенного введения липайодола, избирательно накапливающегося в ткани опухоли.
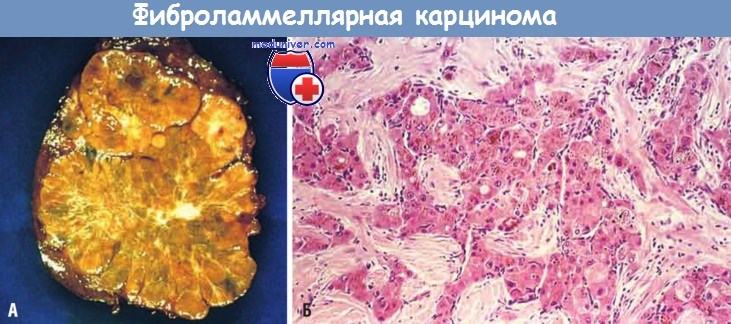
(А) В резецированном фрагменте печени определяется узел, четко отграниченный от неизмененной ткани печени.
(Б) На микропрепарате видны гнезда и тяжи злокачественных гепатоцитов, разделенные плотными пучками коллагеновых волокон.
- Рекомендуем ознакомиться со следующей статьей "Механизм развития (патогенез) холангиокарциномы"
Оглавление темы "Патогенез заболеваний печени":- Механизм развития (патогенез) поражения печени при эклампсии и преэклампсии
- Механизм развития (патогенез) острой жировой дистрофии печени беременных
- Механизм развития (патогенез) холестаза беременных
- Механизм развития (патогенез) узловой гиперплазии печени
- Механизм развития (патогенез) гемангиом печени
- Механизм развития (патогенез) аденомы печени
- Механизм развития (патогенез) гепатобластомы
- Механизм развития (патогенез) рака печени
- Механизм развития (патогенез) холангиокарциномы
- Механизм развития (патогенез) метастатических опухолей печени

