Механизмы развития (патогенез) идиопатического фиброза легких
Термин «идиопатический фиброз легких» (ИФЛ) (обычная интерстициальная пневмония) относится к клиническому синдрому с характерными радиологическими, патологическими и клиническими признаками. В Европе используют термин «криптогенный фиброзирующий альвеолит».
Гистологические проявления фиброза патогномоничны для ИФЛ, но могут наблюдаться и при других заболеваниях, например заболеваниях соединительной ткани, хронической пневмонии гиперчувствительности и асбестозе. В International Multidisciplinary Consensus Classification перечислены наименования всех идиопатических интерстициальных пневмоний.
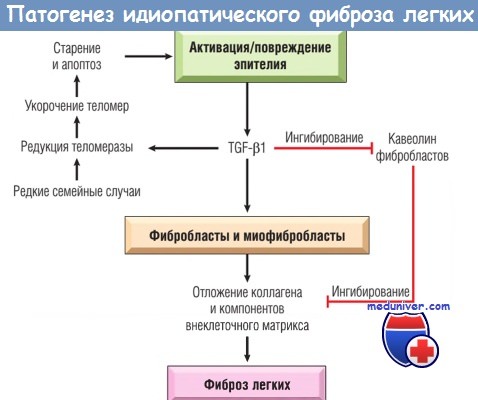
а) Патогенез. В настоящее время причины ИФЛ неизвестны, а понимание патогенеза за последние несколько лет значительно изменилось. Ранее считали, что ИФЛ инициирует неизвестный агент, в результате развивается хроническое воспаление и формируется фиброз. Данная гипотеза не нашла подтверждения, т.к. противовоспалительная терапия не влияла на течение заболевания.
Современная концепция связывает причину ИФЛ с циклически повторяющимися эпизодами активации/повреждения эпителия, при которых возникает воспаление и индуцируется ответ Тн2-клеток. Воспаление характеризуется наличием эозинофилов, тучных клеток и продукцией IL-4 и IL-13 в очагах поражения, но суть этого воспалительного ответа неизвестна. Патологическая репарация эпителиальных клеток в очагах поражения приводит к избыточной фибробластической/миофибробластической пролиферации и образованию фибробластических участков, характерных для ИФЛ.
Сигнальные пути, которые управляют патологической репарацией эпителия, до конца не известны, но все указывает на TGF-b1 как на основной регулятор процесса. TGF-Jb1 является фиброгенным фактором и высвобождается при повреждении пневмоцитов I типа. Это способствует трансформации фибробластов в миофибробласты и отложению коллагена и других молекул ВКМ.
Концепция патологической репарации при ИФЛ подтверждается тем фактом, что некоторые пациенты с семейной формой фиброза легких имеют мутации, приводящие к укорочению теломер. Напомним, что теломеры контролируют регенерацию клеток и тканей. При укорочении теломер эпителиальные клетки быстро стареют и подвергаются апоптозу. Интересно, что TGF-b1 отрицательно влияет на регулирование активности теломеразы, таким образом способствуя апоптозу и гибели эпителиальных клеток.
Другой молекулой, которую регулирует TGF-b1, является кавеолин-1 — основной структурный белок кавеол. Кавеолы представляют собой колбовидные инвагинации цитоплазматической мембраны, присутствующие во многих клетках, находящихся в состоянии терминальной дифференцировки. Кавеолин-1 действует как эндогенный ингибитор фиброза легких, ограничивая продукцию ВКМ, индуцированную TGF-b1, и восстанавливая нормальную репарацию альвеолярного эпителия.
Это было установлено в экспериментах на мышах, у которых избыточная экспрессия кавеолина-1 подавляла процесс фиброза. Однако содержание кавеолина-1 в эпителиальных клетках и фибробластах пациентов с ИФЛ снижено, что может быть результатом действия TGF-b1. Как оказалось, TGF-b1 действует специфически на нескольких путях, которые регулируют фиброз легких. Терапия, направленная на нейтрализацию TGF-b1, повышение активности теломеразы, задержку укорочения теломер или увеличение экспрессии кавеолина-1, может стать новым методом лечения ИФЛ в будущем.
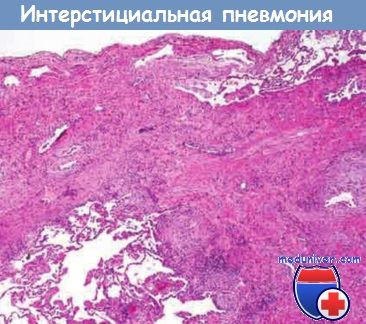
б) Морфология. Макроскопически плевральные поверхности легких в результате формирования фиброзной ткани в междольковых перегородках напоминают мощеную дорогу. На поверхности разреза ткани легкого определяется фиброз (ткань плотной эластичной консистенции с участками белого цвета), наиболее выраженный в нижних долях и субплеврально по междолевой плевре. Микроскопически отличительной чертой ИФЛ является наличие участков интерстициального фиброза различной выраженности и давности.
Самые ранние поражения отличаются избыточной пролиферацией фибробластов (фибробластические очаги). Со временем эти участки становятся более коллагенизированными и менее клеточными. Довольно типично сосуществование ранних и поздних поражений. Плотный фиброз разрушает структуру альвеол, и формируются кистозные полости, выстланные гиперплазированными пневмоцитами II типа или эпителием бронхиол (сотовое легкое). При качественно проведенной биопсии эти гистологические изменения (например, очаги плотного, богатого коллагеном фиброза при относительно нормальных легких и фибробластические очаги) можно определить даже на поздних стадиях ИФЛ.
Помимо фиброзирования легочной ткани обнаруживается воспалительная реакция легкой или умеренной степени с формированием воспалительных инфильтратов, состоящих в основном из лимфоцитов и небольшого количества нейтрофилов, эозинофилов, плазматических и тучных клеток. Кроме того, могут присутствовать очаги плоскоклеточной метаплазии, гладкомышечной гиперплазии, а также изменения сосудов легкого в связи с вторичной ЛГ (фиброз интимы и утолщение медии). При обострении наблюдается диффузное альвеолярное повреждение, которое сопровождает ИФЛ.
в) Клинические признаки. Первые признаки ИФЛ — постепенно усиливающаяся при физической нагрузке одышка и сухой кашель. Пациенты обращаются к врачу в возрасте 40-70 лет. На поздних стадиях заболевания отмечаются гипоксемия, цианоз и симптом «барабанных палочек». Течение заболевания у каждого конкретного пациента непредсказуемо. У большинства пациентов, несмотря на лечение (стероиды, циклофосфамид или азатиоприн), функциональные показатели легких постепенно ухудшаются.
В некоторых случаях острое течение заболевания характеризуется быстрым прогрессированием симптомов. Средняя продолжительность жизни больных ИФЛ составляет 3 года или меньше. В настоящее время единственный эффективный метод лечения ИФЛ — трансплантация легких.
в) Патология легких при заболеваниях соединительной ткани. Многие заболевания соединительной ткани, в частности СКВ, ревматоидный артрит, прогрессирующий системный склероз, дерматомиозит-полимиозит, а также смешанные заболевания соединительной ткани на разных стадиях своего течения могут сопровождаться болезнями легких различной степени выраженности: НИП, обычной интерстициальной пневмонией (аналогичной той, которая наблюдается при ИФЛ), сосудистым склерозом, криптогенной организующейся пневмонией, бронхиолитом.
Заболевания соединительной ткани, сопровождающиеся патологией легких:
- ревматоидный артрит. У 30-40% пациентов наблюдается поражение легких:
(1) хронический плеврит с выпотом или без него;
(2) диффузный интерстициальный пневмонит и фиброз;
(3) внутрилегочные ревматоидные узелки;
(4) легочная гипертензия;
- системный склероз {склеродермия). Ему сопутствует диффузный интерстициальный фиброз (признаки НИП встречаются чаще, чем ИФЛ);
- системная красная волчанка. Ей сопутствуют пятнистый интерстициальный фиброз, переходные паренхиматозные инфильтраты, а иногда тяжелый волчаночный пневмонит.
Присоединение патологии легких к этим заболеваниям обычно утяжеляет их прогноз, хотя в целом прогноз лучше, чем у идиопатического ИФЛ.
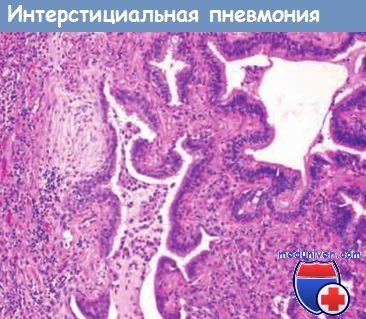
Фибробластический очаг с волокнами,
идущими параллельно к поверхности, внеклеточный матрикс голубоватого цвета и миксоматозного вида,
участок сотового легкого (cправа).
- Рекомендуем ознакомиться со следующей статьей "Механизмы развития (патогенез) неспецифической интерстициальной пневмонии (НИП)"
Оглавление темы "Патогенез заболеваний легких":- Механизмы развития (патогенез) идиопатического фиброза легких
- Механизмы развития (патогенез) неспецифической интерстициальной пневмонии (НИП)
- Механизмы развития (патогенез) криптогенной организующейся пневмонии
- Механизмы развития (патогенез) пневмокониоза
- Механизмы развития (патогенез) антракоза
- Механизмы развития (патогенез) силикоза
- Механизмы развития (патогенез) асбестоза
- Механизмы развития (патогенез) лекарственных и лучевых болезней легких
- Механизмы развития (патогенез) саркоидоза
- Механизмы развития (патогенез) пневмонита гиперчувствительности

