Диагностика и лечение острого панкреатита
Активность амилазы крови обычно повышена на протяжении 4 дней. Следует помнить, что это повышение вызывает и ряд других состояний, которые не сопровождаются панкреатитом. На мысль о панкреатите у ребенка с болью в животе может навести повышение активности амилазы слюны, однако лаборатория должна иметь возможность разделить изоферменты амилазы на фракции поджелудочной железы и слюны. На первом этапе заболевания у 10-15 % пациентов активность амилазы в крови не отличается от нормы.
Активность липазы в крови более специфична в диагностике острого панкреатита по сравнению с амилазой; липазу определяют при подозрении на панкреатит у пациента с нормальными показателями амилазы. Активность липазы в крови остается повышенной обычно на 8-14 дней дольше, чем таковая амилазы. Следует помнить, что активность липазы крови может повышаться не только при панкреатите.
К другим отклонениям лабораторных показателей при остром панкреатите относят гемоконцентрацию, нарушение свертывания крови, лейкоцитоз, гипергликемию, глюкозурию, гипокальциемию, повышение активности гамма-глутамилтранспептидазы (ГГТП) и гипербилирубинемию.
По данным рентгенографии грудной клетки и живота можно обнаружить неспецифические признаки. На рентгенограмме грудной клетки нередки субсегментарные ателектазы, диффузная инфильтрация в нижних отделах легких, высокое стояние куполов диафрагмы, лево- (реже — правосторонний) плевральный выпот, выпот в полость перикарда, отек легких. На рентгенограмме живота вздутие отдельных петель тощей кишки, расширение поперечной ободочной кишки (признак «обрыва» кишки), парез кишки, кальцификация поджелудочной железы (при рецидивирующем панкреатите), размытые границы левой большой поясничной мышцы, ложные кисты поджелудочной железы, диффузная нечеткость изображения (признак асцита) и пузырьки газа вокруг поджелудочной железы.
Большое значение в диагностике и наблюдении детей с панкреатитом имеют данные УЗИ и КТ. К характерным признакам панкреатита относят увеличение поджелудочной железы, ее гипоэхогенную структуру, отек, объемные образования железы, скопление жидкости или абсцессы, однако по меньшей мере у 20 % детей на раннем этапе острого панкреатита лучевые методы исследования не выявляют патологии. Эндоскопическую ретроградную холангиопанкеатографию или магнитно-резонансную холангиопанкеатографию применяют при рецидивирующем панкреатите, раздвоенной поджелудочной железе, патологии сфинктера Одди или желчного пузыря.
Для визуализации поджелудочной железы и желчных путей иногда прибегают к эндоскопическому УЗИ.
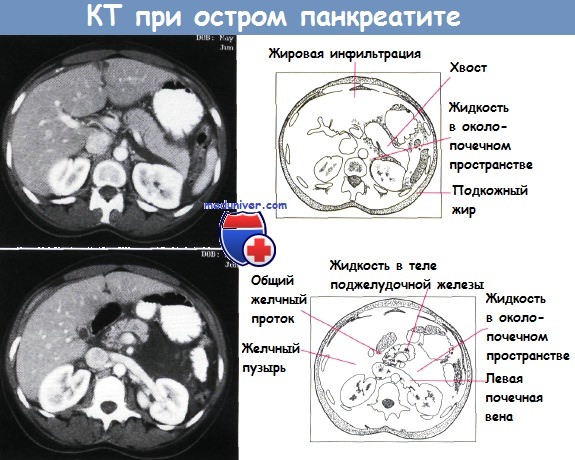
Видны следы жидкости в переднем околопочечном пространстве. Обнаружены различия в уменьшении жидкости в левом переднем околопочечном пространстве и подкожном жире.
Найдено крошечное скопление жидкости в теле поджелудочной железы. Жидкость инфильтрирует клетчатку левого переднего околопочечного пространства.
Лечение острого панкреатита
Цель консервативного лечения сводится к устранению болевого синдрома и нормализации метаболического гомеостаза. Назначают адекватную обезболивающую терапию. Кроме того, следует восстановить и поддерживать водно-электролитный и минеральный баланс. При сохранении рвоты назначают голодание. В тяжелых случаях для профилактики инфицирования панкреонекроза назначают антибиотики. Эффекта обычно удается добиться в течение 2-5 дней. Кормление возобновляют после исчезновения рвоты, нормализации активности амилазы крови и разрешении других клинических проявлений.
Лечение при тяжелом остром панкреатите может включать зондовое или полное парентеральное питание, антибиотики, средства, подавляющие секрецию соляной кислоты в желудке, перитонеальный лаваж для снижения риска вторичной инфекции. Эндоскопическое вмешательство целесообразно в том случае, если панкреатит вызван грубым анатомическим дефектом — стриктурой или конкрементом. Хирургическое лечение острого панкреатита проводят редко; в ряде случаев оно включает дренирование некротических масс или абсцесса поджелудочной железы.
Прогноз при остром панкреатите. Дети с неосложненным острым панкреатитом обычно чувствуют себя хорошо и выздоравливают в течение 2-5 дней. Если причиной панкреатита были травма или системное заболевание, то прогноз зависит от основного заболевания. Шкалы прогноза, применяемые у взрослых (критерии Ренсона или шкала APACHE), в педиатрии не используют. Методы определения в моче пептида активации трипсина — N-концевого полипетидного остатка, образующегося в процессе превращения трипсиногена в трипсин, а также пептида активации карбоксипептидазы В в настоящее время находятся в стадии изучения и не были опробованы у детей; в перспективе эти исследования могут стать самыми чувствительными методиками определения тяжести острого панкреатита.
- Рекомендуем ознакомиться со статьей "Хронический панкреатит у детей. Причина и диагностика"
Оглавление темы "Патология поджелудочной железы и печени у ребенка":- Острый панкреатит. Причина и клиника
- Диагностика и лечение острого панкреатита
- Хронический панкреатит у детей. Причина и диагностика
- Ложная киста поджелудочной железы. Панкреатическая холера - синдром Вернера-Моррисона
- Эмбриогенез (развитие) печени и желчных путей
- Гистология печени. Метаболизм углеводов в печени
- Метаболизм жиров в печени. Биотрансформация в печени
- Патоморфология печени. Холестаз и цирроз
- Гепатомегалия и желтуха у детей
- Проявления заболеваний печени у детей: зуд, гемангиомы, эритема, портальная гипертензия

