Механизм развития (патогенез) болезни минимальных изменений
Болезнь минимальных изменений (БМК) — это относительно доброкачественное заболевание, обусловливающее развитие нефротического синдрома. Для болезни минимальных изменений характерно сглаживание малых отростков подоцитов без видимых изменений клубочка при световой микроскопии. Пик заболеваемости приходится на возраст от 2 до 6 лет. Болезнь минимальных изменений, как правило, развивается после респираторных инфекций или обычных профилактических прививок.
Наиболее важная особенность болезни минимальных изменений — высокая эффективность кортикостероидной терапии.
а) Этиология и патогенез. Отсутствие депозитов иммунных комплексов в клубочках исключает классический иммуноопосредованный механизм, однако некоторые признаки указывают на иммунную природу болезни минимальных изменений:
(1) клиническая связь заболевания с респираторными инфекциями и профилактическими прививками;
(2) реакция организма на кортикостероидные препараты и/или другую иммуносупрессивную терапию;
(3) сочетание с другими атопическими заболеваниями (экземой, ринитом);
(4) преобладание у пациентов с этим заболеванием на фоне атопии некоторых гаплотипов системы HLA (свидетельство генетической предрасположенности);
(5) повышение частоты заболевания у пациентов с нарушениями Т-клеточного иммунитета, страдающих, например, лимфомой Ходжкина;
(6) выявление факторов, индуцирующих протеинурию в плазме или супернатанте лимфоцитов.
Согласно наиболее распространенной теории, при болезни минимальных изменений наблюдается иммунная дисфункция, приводящая к выработке цитокинов, повреждающих висцеральные эпителиальные клетки, что приводит к протеинурии. Исследования на ультраструктурном уровне подтверждают первичное повреждение этих клеток, а в эксперименте показана потеря клубочковых полианионов, что нарушает ионный барьер и может вызвать протеинурию. Неизвестно, как белки проходят через слой эпителиальных клеток стенки капилляра. В качестве возможных вариантов рассматривают:
(1) внутриклеточный транспорт через эпителиальные клетки;
(2) транспорт через пространство, образующееся под сглаженными малыми отростками подоцитов в месте их контакта с базальной мембраной;
(3) просачивание белков в области отслоения эпителиальных клеток от базальной мембраны.
Изучение мутаций некоторых белков подоцитов, например подоцина или нефрина, позволило обосновать другие механизмы повреждения эпителиальных клеток, приводящие к протеинурии и развитию болезни минимальных изменений, ФСГС и сопутствующих состояний (см. далее). Эти белки являются компонентами щелевой диафрагмы, и в результате их мутаций развивается нефротический синдром. Данный механизм подтверждает, что структурных изменений подоцитов вполне достаточно для развития существенной протеинурии без иммунного повреждения. Мутации гена нефрина обусловливают наследственную форму врожденного нефротического синдрома с морфологией болезни минимальных изменений (так называемый финский тип — аутосомно-рецессивное заболевание, наиболее распространенное у потомков выходцев из Скандинавии.).
б) Морфология. При световой микроскопии клубочки выглядят неповрежденными. При электронной микроскопии БМК не изменена, электронноплотные депозиты отсутствуют, а основные изменения затрагивают подоциты: частичное или полное сглаживание малых отростков подоцитов и гиперплазия ворсинок; вместо отростков выявляется ободок цитоплазмы, часто с отеком и вакуолизацией. Эти изменения зачастую ошибочно трактуют как слияние отростков подоцитов, в действительности же происходят уплощение, ретракция и отек отростков. Сглаживание отростков подоцитов наблюдается и при других заболеваниях с нефротическим синдромом, в частности при мембранозной нефропатии и диабетической нефропатии.
Диагноз «болезнь минимальных изменений» можно поставить только в том случае, если сглаживание малых отростков подоцитов наблюдается на фоне нормального строения клубочков, выявленного при световой микроскопии. После кортикостероидной терапии изменения висцерального слоя эпителия полностью обратимы и удается достичь стойкой ремиссии протеинурии. Из-за реабсорбции липопротеинов, фильтрующихся через поврежденные клубочки (старое название заболевания — липоидный нефроз), клетки проксимальных канальцев часто нагружены липидами и белками. При иммунофлуоресцентном исследовании депозиты lg или компоненты системы комплемента не выявляются.
в) Клинические признаки. Несмотря на выраженную протеинурию, функция почек остается удовлетворительной и гипертензия и гематурия в большинстве случаев не развиваются. Протеинурия обычно высокоселективная, основной фильтруемый белок — альбумин. У большинства (> 90%) детей с болезнью минимальных изменений отмечается быстрый ответ на кортикостероидную терапию. Однако протеинурия может рецидивировать, при этом у некоторых больных может развиться зависимость от кортикостероидов или резистентность к ним. Несмотря на указанные осложнения, отдаленный прогноз заболевания благоприятный, а к пубертатному возрасту излечиваются даже гормонозависимые формы заболевания. Прогноз заболевания у взрослых также благоприятный, несмотря на более слабый эффект терапии.
Было отмечено, что у взрослых болезнь минимальных изменений может сочетаться с лимфомой Ходжкина и с другими лимфомами и лейкемиями. Вторичная болезнь минимальных изменений может развиться на фоне терапии НПВС острого интерстициального нефрита.
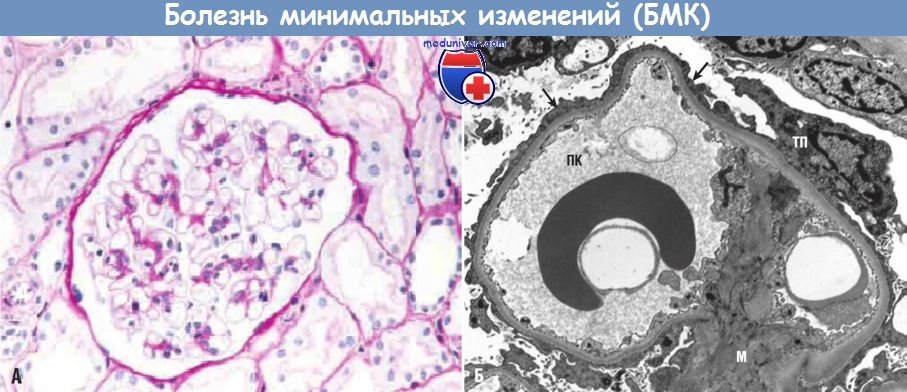
(А) Нормальная базальная мембрана клубочка, пролиферативные изменения отсутствуют (PAS-реакция).
(Б) Ультраструктурные характеристики болезни минимальных изменений:
сглаживание малых отростков подоцитов (стрелки) и отсутствие депозитов.
М — мезангий; ПК — просвет капилляра; ТП — тело подоцита.
- Вернуться в оглавление раздела "Патофизиология"
Оглавление темы "Патогенез болезней почек":- Признаки и клиника болезней почек
- Клиника гломерулонефрита (гломерулопатии)
- Морфология гломерулонефрита (гломерулопатии)
- Механизм развития (патогенез) гломерулонефрита - гломерулопатии
- Механизм развития (патогенез) прогрессирования гломерулонефрита
- Механизм развития (патогенез) острого пролиферативного гломерулонефрита
- Механизм развития (патогенез) быстропрогрессирующего гломерулонефрита (БПГН)
- Механизм развития (патогенез) нефротического синдрома
- Механизм развития (патогенез) мембранозной нефропатии
- Механизм развития (патогенез) болезни минимальных изменений

