Иммунитет к кори. Эпидемический процесс кори
Приоритет в создании живой коревой вакцины в России принадлежит А. А. Смородинцеву и его сотрудникам. Плановая иммунизация против кори была внедрена в практику советского здравоохранения с 1967 г. Уже в первые годы массовой иммунизации было зарегистрировано значительное снижение заболеваемости корью (в 6 раз и более). При этом специфическая профилактика оказала существенное влияние на такие показатели эпидемического процесса, как уровень заболеваемости, периодичность, сезонность, возрастная структура заболевших и очаговость.
Об эффективности плановой вакцинации против кори в России свидетельствует тот факт, что, начиная с 1983 г., показатель заболеваемости этой инфекцией не превышал 100 на 100000 населения, в то время как в довакцинальный период этот показатель никогда не регистрировался ниже чем 580,8; в 1986 г. показатель заболеваемости корью составил 58,8 на 100000 населения.
Наиболее значительное снижение заболеваемости корью как в отдельных союзных республиках, так и в стране в целом произошло в 1972-1976 гг. Вполне естественно, что в дальнейшем темпы снижения заболеваемости замедлились из-за высокого уровня охвата населения прививками, выраженной эффективности живой вакцины и, конечно, резкого снижения циркуляции «дикого» вируса среди населения за счет уменьшения количества его источников.
Наиболее существенные результаты в борьбе с корью были получены в тех городах, областях и республиках, в которых охват прививками восприимчивых к этой инфекции детей был доведен до 90% и более. Так, например, в Латвии показатель заболеваемости корью в 1969 г. составлял 1215,8 на 100 000 населения, а начиная с 1982 г. он не превышает 9,5; в 1986 г. показатель заболеваемости корью в этой республике составлял всего 1,8 на 100 000 населения. Эффективность вакцинопрофилактики подтверждается не только снижением уровня заболеваемости, но и изменениями в структуре инфекционной патологии.
Так, за 1954-1958 и 1981-1985 гг. корь составляла соответственно 21,9 и 4,5% в структуре инфекционной заболеваемости в СССР. Примерно такие же соотношения этих показателей имели место во всех без исключения союзных республиках.
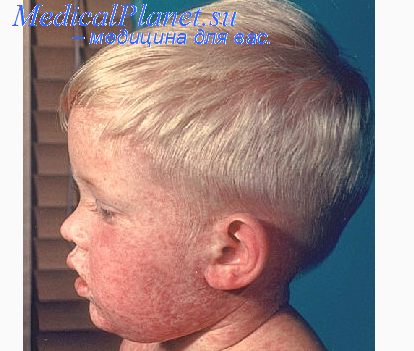
Эпидемический процесс кори
Массовая иммунизация против кори внесла существенные коррективы и в сезонное распределение заболеваемости. Так, если в довакцинальный период максимальные показатели заболеваемости корью регистрировались в декабре - январе, то в настоящее время наблюдается перемещение основного объема заболеваемости на весенне-летние месяцы. Изменение сезонности под влиянием плановой вакцинопрофилактики подтверждается и распределением ее по кварталам года. Так, во втором квартале в 50-е годы удельный вес заболевших корью в СССР составлял в среднем 28,7%, а в 80-е годы-43,9%.
Изменение характера сезонных колебаний заболеваемости корью можно наглядно проследить не только на примере отдельных городов и районов, но и в отдельных союзных республиках и стране в целом.
До 1972 г. основную массу заболевших составляли дети дошкольного возраста и лишь наметилась тенденция к увеличению числа случаев кори среди школьников, однако, начиная с 1980 г., основная заболеваемость корью регистрируется среди школьников и подростков. Так, если среди зарегистрированных случаев удельный вес заболевших корью лиц в возрасте 15 лет и старше в 1967 г. составлял 0,2-0,3%, то в 1980 г. он вырос до 15,7%, в 1984 г.-до 21,3% и в 1987 г. составлял 31,0%.
Для коревой инфекции по-прежнему характерно наличие очаговости, однако в результате массовой иммунизации населения существенно изменилось соотношение различных по интенсивности очагов кори. Так, в довакцинальный период в Литве очаги с одним случаем заболевания составляли лишь 24,1% от общего числа зарегистрированных, с 2-4 случаями-43,7%, с 5 и большим количеством случаев - 32,2%. В 1979 г. привитость против кори составила 92,8% от числа подлежащих вакцинации детей и к 1980 г. очаги с одним случаем были зарегистрированы в 80,7%, с 2-4-в 16,1%, а с 5 и большим количеством случаев кори-в 3,2%.
Таким образом, основные черты эпидемического процесса кори сезонность, периодичность, возрастная структура заболевших и очаговость, могут быть использованы для прогнозирования тенденции развития эпидемического процесса, объективно и достоверно отражая фактическое влияние массовой вакцинопрофилактики. Уже не вызывает сомнения тот факт, что уровень привитости и защищенности населения от кори является главным регулятором эпидемического процесса этой инфекции. Однако массовая вакцинопрофилактика как в нашей стране, так и в других странах мира пока еще не в состоянии обеспечить искоренение этой инфекции.
Более того, возникла новая проблема в связи с регистрацией случаев кори среди ранее привитых против этой инфекции детей. Появилась насущная потребность изучения причин вакцинальных неудач. Анализ случаев вакцинальных неудач позволил разделить их на первичные и вторичные, определяющие потерю приобретенного иммунитета через различные промежутки времени.
Необходимо особо подчеркнуть выраженную термолабильность вакцинного штамма вируса кори, которая требует хранения вакцины при минусовой температуре (оптимально -15-20° С) и транспортировки при температуре, не превышающей 10° С. Весьма важным требованием к применению живой вакцины против кори является ее хранение в растворенном состоянии не более 2 ч, так как более длительное хранение приводит к частичной инактивации вакцинного вируса.
Особенно часто первичные вакцинальные неудачи регистрировались среди детей в период выпуска коревой вакцины с содержанием 50 и даже 100 прививочных доз в одном флаконе. Начиная с 1979 г. живая коревая вакцина выпускается в ампулах, содержащих 1, 2 и 5 прививочных доз. Для успешной борьбы с первичными вакцинальными неудачами необходимо решение неотложной задачи по дальнейшему усовершенствованию этого препарата и в первую очередь повышению его стандартности и термостабильности.
В специально организованных контролируемых эпидемиологических опытах было показано, что прививка 10-11 -месячных детей сопровождается более низкими (на 20-30%) показателями сероконверсии и меньшим (на 1-2 lq2) средним геометрическим титром антигемагглютининов по сравнению с результатами иммунизации той же серией живой вакцины детей старше 12 мес жизни.
В последующем это нашло подтверждение и в эпидемиологических наблюдениях, в которых было показано, что во вспышечной заболеваемости дети, получившие прививки в 10-11-месячном возрасте, заболевали корью значительно чаще. К вторичным вакцинальным неудачам следует отнести и тех заболевших корью детей, которые вакцинировались живой коревой вакциной с одновременным введением гамма-глобулина. Последний применялся для уменьшения интенсивности и частоты прививочных реакций в первые годы массовой вакцинопрофилактики кори. Дело в том, что и циркулирующие в крови материнские противокоревые антитела и введенный в организм гамма-глобулин оказались серьезным препятствием для приживления в организме ребенка вакцинного вируса и его последующей репродукции. Это и явилось причиной дефектного иммуногенеза с быстрой утратой невосприимчивости к заболеванию корью.
- Читать далее "Клиника кори. Диагностика кори"
Оглавление темы "Эпидемиология кори. Паротит":1. Источник кори. Механизм передачи кори
2. Иммунитет к кори. Эпидемический процесс кори
3. Клиника кори. Диагностика кори
4. Профилактика кори. Вакцинация против кори
5. Этапы борьбы с корью. Эпидемиологический надзор за корью
6. Эпидемиология ветряной оспы. Клиника и диагностика вентрянки
7. Эпидемический паротит. Источник эпидемического паротита
8. Восприимчивость к свинке (паротиту). Эпидемиология свинки (паротита)
9. Клиника свинки (паротита). Диагностика свинки (паротита)
10. Краснуха. Источник и механизм передачи краснухи

